

Il est indéniable que le séjour dans un bâtiment — qu’il soit affecté à un usage professionnel ou au logement — peut, dans certains cas, susciter une sensation de gêne et même provoquer des symptômes pouvant correspondre à la définition d’une maladie. Le principal coupable doit être recherché parmi les contaminations de divers types présentes à l’intérieur du bâtiment, et qui sont englobées dans le terme général de «mauvaise qualité de l’air intérieur». Les effets néfastes de cette mauvaise qualité de l’air dans des espaces clos affectent un nombre considérable de personnes, étant donné que les habitants des villes passent entre 58 et 78% de leur temps dans des espaces intérieurs plus ou moins contaminés. Le problème est encore aggravé du fait qu’avec la construction de bâtiments plus hermétiques pour des considérations de fabrication ou d’économie d’énergie, on recycle l’atmosphère en utilisant une plus faible proportion d’air extérieur. Il est généralement admis aujourd’hui que les locaux n’ayant pas de ventilation naturelle présentent des risques de contamination.
On applique en général le terme d’air intérieur aux espaces intérieurs non industriels tels que ceux que l’on trouve dans les immeubles de bureaux, les établissements publics (écoles, hôpitaux, théâtres, restaurants, etc.) et les habitations privées. Les concentrations de contaminants dans l’air intérieur de ces bâtiments sont généralement du même ordre que celles de l’air extérieur, c’est-à-dire beaucoup plus faibles que celles des locaux industriels qui font l’objet de normes relativement bien connues en matière d’évaluation de la qualité de l’air. Pourtant, nombreux sont les occupants d’immeubles qui se plaignent de la qualité de l’air qu’ils y respirent; il y avait donc lieu d’étudier la situation. On a commencé à s’intéresser au problème de la qualité de l’air intérieur dès la fin des années soixante, mais les premières études n’ont été publiées qu’une dizaine d’années plus tard.
Même si, logiquement, la qualité de l’air dépend en fait de la présence de ses éléments constitutifs dans des proportions appropriées, c’est en réalité l’usager, lorsqu’il respire, qui en est le meilleur juge. En effet, nos sens perçoivent à la perfection l’air inhalé, car nous sommes sensibles aux manifestations olfactives et aux effets irritants d’environ un demi-million de substances chimiques. Aussi, lorsque l’ensemble des habitants d’un immeuble se disent satisfaits de l’air qu’ils respirent, on considère que cet air est de bonne qualité; s’ils ne le sont pas, c’est que la qualité de l’air est mauvaise. Cela veut-il dire qu’il est possible de prévoir comment l’air sera perçu? Certes, mais en partie seulement. La méthode s’applique de manière satisfaisante aux environnements industriels où les composés chimiques mis en œuvre sont connus et où leurs concentrations atmosphériques sont mesurées et comparées à certaines limites d’exposition. La situation est différente lorsqu’il s’agit d’immeubles à usage non industriel où il peut y avoir des milliers de substances chimiques en suspension dans l’air, mais à des concentrations extrêmement faibles, plusieurs milliers de fois inférieures parfois aux limites établies pour les environnements industriels. La plupart du temps, les informations dont on dispose sur la composition chimique de l’air intérieur ne nous permettent pas de prévoir comment cet air sera perçu, car l’effet cumulé de ces milliers de contaminants, conjugué avec la température et l’humidité ambiantes, peut produire une atmosphère qui sera perçue comme irritante, souillée ou viciée — c’est-à-dire de mauvaise qualité. De même, la connaissance de la composition précise d’un aliment ne renseigne guère quant à son goût; une analyse chimique ne nous donnera pas la possibilité de dire si l’aliment aura bon ou mauvais goût. Aussi, lorsqu’un système de ventilation est étudié, il est rare qu’une analyse chimique exhaustive de la composition de l’air intérieur soit entreprise.
On dit aussi parfois que ce sont les occupants du bâtiment qui sont la seule source de contamination de l’air intérieur. Cela serait certainement vrai si nous avions affaire aux matériaux de construction, à l’ameublement et aux systèmes de ventilation que l’on utilisait il y a une cinquantaine d’années et qui étaient essentiellement constitués de pierre, de brique, de bois et d’acier. Mais il n’en va plus de même avec les matériaux modernes qui sont source de contamination — certains peu, d’autre beaucoup — et qui, ensemble, entraînent une dégradation de la qualité de l’air intérieur.
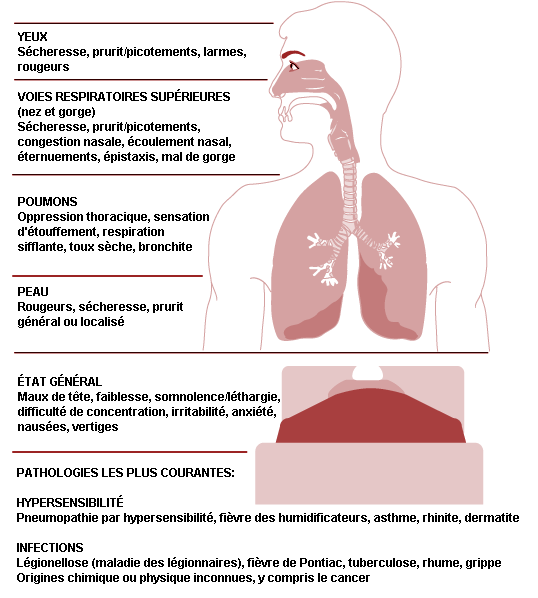
Les effets d’une mauvaise qualité de l’air intérieur sur la santé peuvent se manifester par toute une série de symptômes, aigus ou chroniques, et déboucher sur des pathologies précises. La figure 44.1 en illustre les principales manifestations. Bien qu’une mauvaise qualité de l’air soit rarement la cause d’une pathologie établie, elle peut être à l’origine de malaises, de stress, d’absentéisme et d’une baisse de la productivité (avec une hausse correspondante des coûts de production). Ces problèmes peuvent dégénérer rapidement en conflits entre les occupants, leurs employeurs ou les propriétaires de l’immeuble incriminé.
En règle générale, il est difficile d’établir avec précision dans quelle mesure la mauvaise qualité de l’air peut être nocive, car on ne dispose pas d’informations suffisantes sur la relation existant entre l’exposition et ses effets, tout au moins aux niveaux de concentration auxquels on trouve généralement les contaminants. Il faut donc utiliser les informations obtenues lors d’expositions à de fortes doses — comme celles qu’on rencontre dans l’industrie — et les extrapoler à des doses beaucoup plus faibles, ce qui implique une certaine marge d’erreur. En outre, pour de nombreux contaminants, les effets d’une exposition de forte intensité sont bien connus, alors qu’on sait très peu de choses des expositions de longue durée à de faibles concentrations ou des expositions à des mélanges. Les notions d’innocuité, de nocivité et de niveau admissible — qui prêtent déjà à confusion en toxicologie industrielle — sont, dans ce cas, beaucoup plus difficiles encore à définir. Il existe peu d’études concluantes sur le sujet, qu’il s’agisse d’établissements publics et de bureaux ou de logements privés.
On dispose de toute une série de normes de qualité de l’air extérieur auxquelles on se réfère pour protéger l’ensemble de la population. Elles ont été établies en mesurant les effets nocifs pour la santé résultant d’une exposition aux contaminants en suspension dans l’air. Ces normes sont donc utiles en tant que directives générales, pour savoir si la qualité de l’air intérieur est acceptable, au même titre que celles que propose l’Organisation mondiale de la santé (OMS). Les critères techniques tels que les valeurs limites d’exposition de la Conférence américaine des hygiénistes gouvernementaux du travail (American Conference of Governmental Industrial Hygienists (ACGIH)), aux Etats-Unis, et les limites réglementaires établies pour les environnements industriels dans différents pays, sont valables pour des travailleurs adultes et pour des durées d’exposition bien déterminées. Elles ne sont donc pas directement applicables à l’ensemble de la population. La Société américaine des ingénieurs en chauffage, réfrigération et climatisation (American Society of Heating, Refrigerating and Air-Conditioning Engineers (ASHRAE)), aux Etats-Unis, a élaboré une série de normes et de recommandations qui sont largement utilisées pour l’évaluation de la qualité de l’air intérieur.
Un autre élément à prendre en considération pour l’évaluation de la qualité de l’air intérieur est son odeur, car l’odeur est souvent le paramètre décisif de cette évaluation. Le mélange d’une certaine odeur avec l’effet légèrement irritant d’un composant de l’air intérieur peut nous amener à utiliser les termes de «frais» et «pur» ou de «vicié» et «pollué» pour caractériser l’air intérieur. L’odeur joue donc un rôle très important lorsqu’il s’agit de définir la qualité de l’air intérieur. Alors qu’objectivement les odeurs sont fonction de la présence de composés en quantités supérieures aux seuils des limites olfactives, elles sont souvent évaluées d’un point de vue strictement subjectif. Il ne faut pas oublier que l’odeur que l’on perçoit peut être le résultat d’un mélange de senteurs provenant de nombreux composés différents, et que la température et l’humidité peuvent en altérer les caractéristiques. Du point de vue de la perception, quatre caractéristiques permettent de définir et de mesurer les odeurs: l’intensité, la qualité, la tolérabilité et le seuil. S’agissant de l’air intérieur, il est très difficile cependant de «mesurer» les odeurs d’un point de vue chimique. C’est la raison pour laquelle on a tendance à éliminer les «mauvaises» odeurs et à utiliser, pour les remplacer, celles qu’on considère comme «bonnes» afin de conférer à l’air une qualité agréable. Il est rare qu’on parvienne à masquer les mauvaises odeurs par des bonnes; les odeurs de qualités très différentes peuvent en effet être décelées séparément, alors que leur mélange peut avoir des résultats inattendus.
On considère qu’il existe dans un bâtiment le syndrome dit «des bâtiments malsains» lorsque plus de 20% de ses occupants se plaignent de la qualité de l’air ou qu’ils présentent certains symptômes particuliers. Ce syndrome se manifeste par divers problèmes physiques et écologiques liés aux environnements intérieurs non industriels. En voici quelques exemples: les personnes affectées se plaignent de certains symptômes assimilables à un rhume ou à des affections respiratoires banales; le bâtiment en question est économe en énergie, il est de conception moderne et construit ou récemment rénové en utilisant de nouveaux matériaux; ses occupants n’ont pas la possibilité de modifier la température, l’humidité et l’éclairage de leur lieu de travail. Les causes les plus communes du syndrome du bâtiment malsain sont: une ventilation inadéquate, faute d’un entretien suffisant; une mauvaise distribution et un apport insuffisant d’air frais (entre 50 et 52% des cas); une contamination venant de l’intérieur, notamment des machines de bureau, de la fumée de tabac et des produits d’entretien (17 à 19%); une contamination venant de l’extérieur, par suite d’une mauvaise disposition des prises d’air et des bouches de ventilation (11%); une contamination microbiologique venant de l’eau qui stagne dans les conduits du système de ventilation, les humidificateurs et les tours aéro-réfrigérantes (5%); la présence de formaldéhyde et d’autres composants organiques émis par l’immeuble et les matériaux de décoration (3 à 4%). Dans la majorité des cas, la ventilation est donc citée comme un facteur aggravant.
D’autres pathologies, moins fréquentes mais souvent plus graves, sont liées aux bâtiments et associées à des signes cliniques précis et à des résultats de laboratoires sans équivoque. C’est le cas, par exemple, de la pneumopathie d’hypersensibilité, de la fièvre des humidificateurs, de la maladie des légionnaires et de la fièvre de Pontiac. Les chercheurs s’accordent à reconnaître que ces pathologies devraient être considérées indépendamment du syndrome des bâtiments malsains.
Des études ont été menées en vue d’établir aussi bien les causes des problèmes de qualité de l’air que les solutions qui pourraient leur être apportées. Des progrès notables ont été réalisés, ces dernières années, dans la connaissance des contaminants présents dans l’air intérieur et des facteurs qui contribuent à l’altérer, mais beaucoup reste à faire. Les études menées au cours des vingt dernières années ont montré que la quantité des contaminants présents dans de nombreux environnements intérieurs est bien supérieure à ce que l’on prévoyait et que, en outre, beaucoup de ces contaminants n’ont rien à voir avec ceux de l’air extérieur. Ces constatations vont à l’encontre de l’idée selon laquelle les environnements intérieurs où l’on ne produit rien seraient relativement peu contaminés et qu’ils seraient, au pire, assimilables à l’environnement extérieur. On sait aujourd’hui que des contaminants tels que le radon et le formaldéhyde n’existent pratiquement que dans les environnements intérieurs.
La qualité de l’air intérieur, notamment dans les locaux d’habitation, est aujourd’hui une question de santé publique, au même titre que le contrôle de la qualité de l’air extérieur ou des autres expositions sur le lieu de travail. Même si, comme on l’a déjà noté, un citadin passe entre 58 et 78% de son temps à l’intérieur, il n’est pas inutile de rappeler que ce sont les personnes les plus vulnérables, telles que les personnes âgées, les enfants en bas âge et les malades, qui y passent le plus de temps. La question s’est surtout posée, à partir de 1973 environ, date à laquelle, en raison de la crise du pétrole, on s’est efforcé d’économiser l’énergie en réduisant le plus possible l’entrée de l’air dans les espaces clos, de façon à réduire le coût du chauffage et de la climatisation des immeubles. Même si les problèmes de qualité de l’air intérieur ne sont pas tous à mettre sur le compte de ces mesures d’économie d’énergie, il est vrai que c’est à partir du moment où cette politique a été mise en œuvre que les plaintes concernant la qualité de l’air intérieur ont commencé à augmenter et que les vrais problèmes sont apparus.
Un autre sujet qui mérite attention est la présence, dans l’air des locaux intérieurs, de micro-organismes qui peuvent provoquer des allergies et des infections. Il ne faut pas oublier que les micro-organismes sont une composante normale et essentielle de l’écosystème. Il est normal de trouver des bactéries saprophytes et des champignons qui se nourrissent aux dépens de matières organiques mortes, dans la terre ou dans l’atmosphère, mais parfois aussi dans l’air des locaux intérieurs. Les problèmes de contamination biologique dans les environnements intérieurs ont fait récemment l’objet d’une grande attention.
La maladie des légionnaires, qui s’est déclarée pour la première fois en 1976, est le cas le plus connu de maladie provoquée par un micro-organisme de cette nature. D’autres agents infectieux, tels que les virus susceptibles de causer de très graves maladies respiratoires, peuvent être présents dans les environnements intérieurs, en particulier lorsque le taux d’occupation y est élevé et que l’air est recyclé. En fait, on ne sait pas très bien dans quelle mesure les micro-organismes ou leurs composants sont impliqués dans les maladies liées à la qualité de l’air des immeubles. Quelques protocoles de recherche ont été établis pour démontrer et analyser la présence de ces agents microbiens, mais ils sont peu nombreux et l’interprétation des résultats obtenus est parfois sujette à caution.
La qualité de l’air intérieur d’un local dépend de toute une série de variables parmi lesquelles on peut citer la qualité de l’air extérieur; la conception des systèmes de ventilation et de climatisation, leur fonctionnement et leur état d’entretien; le découpage interne de l’immeuble; l’existence de sources intérieures de contamination et leur importance (voir figure 44.2). On peut, pour simplifier, dire que les défauts les plus courants sont le résultat d’une combinaison entre une ventilation inadaptée, une contamination venant de l’intérieur et une contamination venant de l’extérieur.
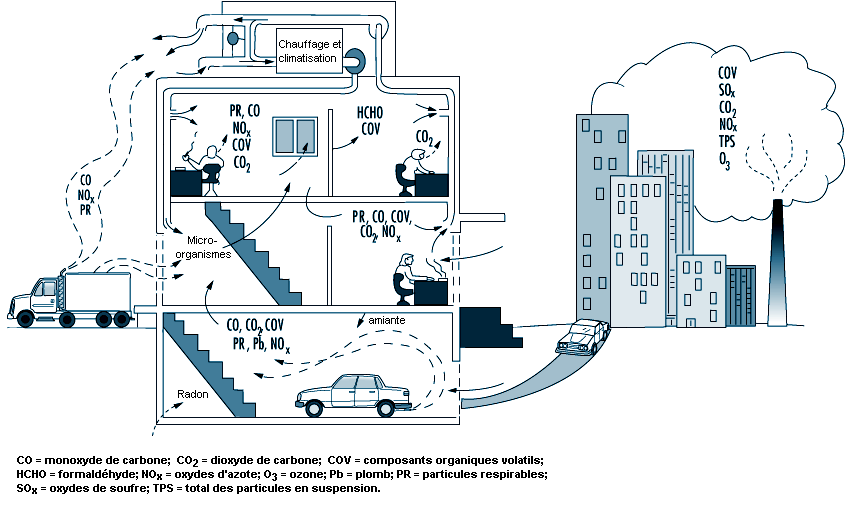
En ce qui concerne le premier de ces problèmes, les causes d’une ventilation inadéquate peuvent être un apport insuffisant d’air frais, dû à un recyclage trop important de l’air intérieur ou à un débit d’air frais trop faible; une mauvaise répartition ou une orientation défectueuse des bouches d’admission de l’air extérieur; une mauvaise distribution de l’air dans les locaux et, par conséquent, un mélange incomplet de cet air, ce qui peut donner lieu à une stratification, à la non-ventilation de certaines zones; à des différences de pression imprévues, qui peuvent créer des courants d’air indésirables et des variations incessantes des caractéristiques thermohygrométriques perceptibles lorsqu’on se déplace; une filtration de l’air déficiente par suite d’un entretien insuffisant ou d’une mauvaise conception du système de filtration — défaut particulièrement grave lorsque l’air extérieur est de mauvaise qualité ou que l’air intérieur est recyclé à un rythme soutenu.
La contamination intérieure a plusieurs origines: les occupants eux-mêmes; les matériaux de construction (s’ils sont inadaptés ou présentent des défauts techniques); les travaux effectués à l’intérieur du bâtiment; l’utilisation abusive ou inappropriée de certains produits (pesticides, désinfectants, produits de nettoyage et d’entretien); les gaz de combustion (cigarette, cuisines, cafétérias, laboratoires); la contamination accumulée dans des espaces mal ventilés qui se diffuse dans les zones voisines et les pollue à leur tour. Il ne faut pas oublier que les substances qui sont émises dans l’atmosphère intérieure ont beaucoup moins de chances de s’y diluer que celles produites à l’extérieur du fait de la très grande différence des volumes d’air. En ce qui concerne la contamination biologique, elle provient le plus souvent de la présence d’eau stagnante, de matériaux imprégnés d’eau, des systèmes d’évacuation et autres, et d’un mauvais entretien des humidificateurs et des tours aéro-réfrigérantes.
Enfin, la contamination venant de l’extérieur entre aussi en ligne de compte. Pour ce qui est des activités humaines, on peut mentionner trois sources principales: les combustions liées aux sources fixes (centrales thermiques); les combustions provenant de sources mobiles (véhicules); et les procédés industriels. Les cinq contaminants principaux émis par ces sources sont le monoxyde de carbone, les oxydes de soufre, les oxydes d’azote, les composés organiques volatils (y compris les hydrocarbures), les hydrocarbures aromatiques polycycliques et les matières particulaires. Les moteurs à combustion interne sont la source principale de production de monoxyde de carbone et d’hydrocarbures et également une source importante de production d’oxydes d’azote. La combustion provenant de sources fixes est surtout responsable des oxydes d’azote. Les procédés industriels et les sources stationnaires de combustion génèrent plus de la moitié de la pollution particulaire émise par les activités humaines, tandis que les procédés industriels peuvent être une source de composés organiques volatils. Il existe aussi des contaminants produits naturellement puis véhiculés dans l’air, tels que les particules de poussière volcanique, le sel (terrestre ou marin), les spores et les micro-organismes. La composition de l’air extérieur varie d’un endroit à un autre, en fonction de la nature des sources de contamination qui peuvent se trouver alentour et de la direction des vents dominants. En l’absence de source de contamination, on trouvera toujours dans un air extérieur «propre» du dioxyde de carbone (320 ppm), de l’ozone (0,02 ppm), du monoxyde de carbone (0,12 ppm), du monoxyde d’azote (0,003 ppm) et du dioxyde d’azote (0,001 ppm). Les concentrations de ces substances seront évidemment plus élevées dans l’air des agglomérations urbaines.
En dehors des contaminants provenant de l’extérieur, il peut arriver que l’air contaminé provenant du bâtiment lui-même soit évacué à l’extérieur puis réintroduit par les prises d’air du système de climatisation. Il peut aussi se faire que ces contaminants se soient infiltrés de l’extérieur dans les fondations (ce peut être le cas du radon, de vapeurs d’essence, d’effluves des collecteurs d’égouts, d’engrais, d’insecticides ou de désinfectants). Il a été démontré que lorsque la concentration d’un contaminant présent dans l’air extérieur augmente, sa concentration dans l’air intérieur augmente également, mais plus lentement, et que celle-ci diminue lorsque la concentration diminue à l’extérieur. On peut en déduire que tout édifice exerce un effet de protection contre les contaminants extérieurs. Néanmoins, l’environnement intérieur n’est évidemment pas le reflet fidèle des conditions extérieures.
Les contaminants présents dans l’air intérieur se diluent dans l’air extérieur qui pénètre dans le bâtiment et l’accompagnent lorsqu’il est rejeté à l’extérieur. Lorsque la concentration d’un contaminant dans l’air intérieur est inférieure à celle que l’on trouve à l’extérieur, les échanges entre l’extérieur et l’intérieur ont pour effet de réduire la concentration de ce contaminant dans l’air intérieur. Si, par contre, un contaminant a sa source à l’extérieur, ces échanges auront pour résultat d’augmenter sa concentration à l’intérieur.
Les modèles d’équilibre des quantités de contaminants présentes dans l’air intérieur sont basés sur le calcul de leur accumulation, exprimée en unités de masse par unité de temps, en faisant la différence entre la quantité de contaminants qui entre, plus celle qui est générée à l’intérieur, et la quantité de contaminants qui ressort, plus celle qui est éliminée par d’autres moyens. Si l’on connaît les valeurs de chacun des facteurs de l’équation, la concentration intérieure pourra être évaluée pour un grand nombre de situations. Cette méthode permet de comparer les différentes solutions qu’il est possible d’apporter à un problème de contamination intérieure.
Les bâtiments où les taux d’échange avec l’air extérieur sont faibles sont classés dans la catégorie des bâtiments étanches ou à bonne économie d’énergie. L’économie d’énergie provient du fait que si la quantité d’air froid qui pénètre dans l’immeuble en hiver est réduite, l’énergie nécessaire pour amener cet air à la température ambiante sera réduite elle aussi. Inversement, lorsqu’il fait chaud dehors, il faudra moins d’énergie pour rafraîchir l’air intérieur. Si un bâtiment n’est pas équipé d’un système de chauffage ou de climatisation, il sera ventilé naturellement par l’ouverture des portes et des fenêtres. Même si les fenêtres sont fermées, les différences de pression entre l’intérieur et l’extérieur résultant du vent et du gradient thermique forcent l’air à pénétrer par les crevasses, les fissures, les joints des portes et des fenêtres, les cheminées et les autres ouvertures, donnant lieu à ce que l’on appelle une ventilation par infiltration.
La ventilation d’un bâtiment se mesure en renouvellements par heure. Un renouvellement par heure signifie qu’en une heure, un volume d’air égal au volume du bâtiment y pénètre de l’extérieur; durant le même temps, un volume égal d’air intérieur est évacué vers l’extérieur. En l’absence de ventilation mécanique, il est difficile de déterminer cette valeur, mais on considère qu’elle se situe entre 0,2 et 2,0 renouvellements par heure. Toutes choses étant égales par ailleurs, la concentration des contaminants générés à l’intérieur sera plus faible dans des bâtiments à fort taux de renouvellement, sans que l’on puisse affirmer qu’un taux de renouvellement élevé suffise à garantir la qualité de l’air intérieur. Sauf dans les zones à forte pollution atmosphérique, les bâtiments plus ouverts auront une plus faible concentration de contaminants dans l’air intérieur que ceux qui sont conçus pour être clos. Les bâtiments plus ouverts ont évidemment une moins bonne rentabilité énergétique. Le conflit entre économie d’énergie et qualité de l’air a une grande importance.
Une grande partie des actions visant à diminuer les coûts de l’énergie affectent la qualité de l’air intérieur dans une plus ou moins large mesure. Pour améliorer l’isolation et l’étanchéité, on fait appel à des matériaux qui peuvent être sources de contamination intérieure et on réduit la vitesse de l’air circulant à l’intérieur. De même, le fait de compléter d’anciens systèmes de chauffage central souvent inefficaces par des sources d’appoint qui chauffent ou consument l’air intérieur est une autre source de contamination intérieure.
Les contaminants intérieurs les plus courants (à l’exception de ceux qui viennent de l’extérieur) sont les métaux, l’amiante, les autres matériaux fibreux, le formaldéhyde, l’ozone, les pesticides et les composés organiques en général, le radon, les poussières domestiques et les aérosols biologiques. A ces contaminants sont souvent associés toutes sortes de micro-organismes tels que les champignons, les bactéries, les virus et les protozoaires. Les champignons et les bactéries saprophytes sont relativement bien connus, probablement parce qu’on dispose des techniques nécessaires pour les mesurer dans l’air. Il n’en est pas de même d’agents tels que les virus, les rickettsies, les chlamydiae, les protozoaires et de nombreux champignons et bactéries pathogènes pour lesquels on ne dispose actuellement d’aucun moyen de les mettre en évidence et de les dénombrer. Parmi les agents infectieux, il y a lieu de mentionner en particulier Legionella pneumophila , Mycobacterium avium, Coxiella burnetii, Histoplasma capsulatum et, parmi les allergènes, Cladosporium , Penicillium et Cytophaga .
Jusqu’à présent, l’expérience a montré que les techniques classiques de l’hygiène industrielle, du chauffage, de la ventilation et de la climatisation ne donnent pas toujours de bons résultats en ce qui concerne les obstacles toujours plus nombreux que pose l’évaluation de la qualité de l’air intérieur, encore qu’une connaissance de ces techniques ait pu permettre de traiter de manière approximative et relativement économique certaines des difficultés rencontrées. Résoudre un problème d’air intérieur exige souvent, en plus d’un ou de plusieurs experts en chauffage, en ventilation, en climatisation et en hygiène industrielle, des spécialistes en traitement de la qualité de l’air intérieur, en chimie analytique, en toxicologie, en médecine environnementale, en microbiologie ainsi qu’en épidémiologie et en psychologie.
Lorsqu’on procède à une étude de la qualité de l’air intérieur, le protocole et les méthodes de prélèvement et d’analyse utilisés sont fonction des objectifs fixés; dans certains cas, en effet, on fait appel à des procédures pouvant apporter une réponse rapide, alors que, dans d’autres cas, on s’intéressera à des valeurs globales. La durée du programme dépendra du temps nécessaire pour obtenir des échantillons représentatifs, mais également de la saison et des conditions météorologiques. Si le but de l’étude est d’évaluer les effets de l’exposition, il faudra prélever non seulement des échantillons recueillis pendant une courte et une longue durée pour l’évaluation des pics, mais aussi des échantillons personnels pour l’évaluation de l’exposition directe des individus.
Pour certains contaminants, on dispose de méthodes validées d’utilisation courante, mais la plupart du temps ce n’est pas le cas. En effet, pour de nombreux contaminants intérieurs, les techniques de mesurage des concentrations sont généralement celles utilisées en hygiène industrielle; or, comme les concentrations qui présentent un intérêt dans l’air intérieur sont beaucoup plus faibles que celles que l’on trouve dans les environnements industriels, ces méthodes sont rarement adaptées. Comme pour le mesurage de la contamination atmosphérique, elles opèrent avec des marges de concentrations similaires, mais ne sont applicables qu’à un nombre limité de contaminants et sont difficiles à utiliser à l’intérieur. Si l’on songeait, par exemple, à utiliser un échantillonneur à grand débit pour des matières particulaires, il serait trop bruyant et risquerait de modifier la qualité de l’air intérieur étudié.
La détermination des contaminants contenus dans l’air intérieur se fait généralement à l’aide d’analyseurs en continu, d’échantillonneurs actifs longue durée, d’échantillonneurs passifs longue durée, par des prélèvements directs et par des échantillonneurs personnels. Il existe actuellement des techniques adéquates pour le mesurage des concentrations de formaldéhyde, des oxydes de carbone et d’azote, des composés organiques volatils et du radon, notamment. Les contaminants biologiques sont mesurés par des techniques de sédimentation en boîtes de Petri ou, plus souvent, par des appareils actifs qui font impacter l’air sur des géloses contenant des nutriments qui sont ensuite mises en culture. La quantité de micro-organismes présents est exprimée en unités formant colonie par m3.
Lorsqu’on cherche à analyser un problème de qualité de l’air intérieur, il est d’usage d’établir à l’avance une stratégie consistant en une approximation par phases successives. Une première phase d’investigation initiale peut être réalisée en faisant appel à des techniques d’hygiène industrielle. Elle sera conçue pour que le chercheur n’ait pas besoin d’être un spécialiste en qualité de l’air intérieur. On procédera tout d’abord à une inspection générale du bâtiment et on en vérifiera ses installations, notamment en ce qui concerne la régulation et le bon fonctionnement du chauffage, de la ventilation et de la climatisation. Il est important, à cet égard, de voir si les occupants ont la possibilité de modifier les conditions de leur environnement. Si le bâtiment n’est pas équipé d’un système de ventilation mécanique, il y aura lieu d’étudier le degré d’efficacité de la ventilation naturelle existante. Si, après révision — et le cas échéant après adaptation —, les conditions de fonctionnement des systèmes de ventilation s’avèrent conformes à la réglementation et que, malgré tout, les gens continuent à se plaindre, il faudra procéder à un contrôle technique général pour déterminer la nature et la gravité du problème. Cette première investigation devrait aussi permettre de déterminer si le problème peut être résolu au niveau de l’immeuble uniquement, ou s’il faut faire appel à des spécialistes en hygiène ou en toute autre discipline.
Si le problème n’est ni déterminé ni résolu au cours de cette première phase, d’autres étapes d’investigation plus poussées seront envisagées sur la base des anomalies décelées au cours de la première étape. Il pourra s’agir, par exemple, d’étudier plus en détail le chauffage, la ventilation et la climatisation du bâtiment, de procéder à une évaluation plus poussée des matériaux susceptibles d’émettre des gaz ou de produire des particules, d’effectuer une analyse chimique détaillée de l’air ambiant intérieur ou encore d’entreprendre une évaluation médicale ou épidémiologique permettant de détecter les signes d’une éventuelle pathologie.
En ce qui concerne les systèmes de chauffage, de ventilation et de climatisation, il conviendra de contrôler les équipements de réfrigération pour s’assurer qu’il ne s’y développe aucun micro-organisme et qu’il ne reste pas d’eau stagnante dans les bacs de condensats. Les caissons de ventilation seront contrôlés eux aussi afin de voir s’ils fonctionnent correctement; les systèmes d’aspiration et d’extraction de l’air seront examinés en différents points pour vérifier leur étanchéité. L’intérieur d’un nombre représentatif de conduits d’air sera inspecté pour s’assurer qu’ils ne contiennent pas de micro-organismes; cette dernière considération est particulièrement importante lorsqu’on utilise des humidificateurs. Tous ces éléments requièrent l’application de protocoles très minutieux de maintenance, d’exploitation et d’inspection afin d’empêcher que ne se développent des micro-organismes susceptibles de se propager dans l’ensemble du système de climatisation.
Les méthodes permettant d’améliorer la qualité de l’air intérieur consistent en général à éliminer la source de contamination; à l’isoler ou à la ventiler séparément; à la séparer des personnes qu’elle risquerait d’affecter; à procéder à un nettoyage complet du bâtiment; à vérifier et à améliorer les systèmes de chauffage, de ventilation et de climatisation. Cela peut impliquer toutes sortes d’interventions, allant de quelques modifications ponctuelles à une nouvelle conception des installations. Ces opérations ont souvent un caractère répétitif, et il faut donc recommencer l’étude plusieurs fois, en employant chaque fois des techniques plus sophistiquées. On trouvera plus loin une description plus détaillée de ces techniques d’investigation et de contrôle.
Il convient de souligner, pour conclure, que même après les investigations les plus minutieuses il pourra s’avérer parfois impossible d’établir une relation claire entre les caractéristiques et la composition de l’air intérieur, d’une part, et la santé et le confort des occupants du bâtiment faisant l’objet de l’étude, d’autre part. Ce n’est que par une conception rationnelle de la ventilation d’un bâtiment et une étude judicieuse de son occupation et de son compartimentage que l’on peut espérer obtenir une qualité de l’air intérieur qui satisfasse la majorité de ses occupants.
Les contaminants chimiques de l’air intérieur peuvent se manifester sous forme de gaz et de vapeurs (inorganiques et organiques), d’aérosols et de matières particulaires. S’ils sont présents dans un bâtiment, c’est qu’ils sont venus du dehors ou qu’ils ont été produits à l’intérieur. Le fait qu’ils proviennent de l’extérieur ou de l’intérieur dépend de leur nature et peut varier dans le temps.
Voici les principaux polluants chimiques qu’on trouve le plus souvent dans l’air des locaux intérieurs:
|
Catégorie |
Description |
Abréviation |
Plage d�ébullition (�C) |
Méthodes de prélèvement habituellement utilisées dans des études sur site |
|
1 |
Composés organiques très volatils (gazeux) |
COTV |
< 0 à 50-100 |
Prélèvements par lots, adsorption sur charbon |
|
2 |
Composés organiques volatils |
COV |
de 50-100 à 240-260 |
Adsorption sur Tenax, noir de carbone moléculaire ou charbon |
|
3 |
Composés organiques semi-volatils |
COSV |
de 240-260 à 380-400 |
Adsorption sur mousse de polyuréthane ou XAD-2 |
|
4 |
Composés organiques liés à une matière particulaire, organique ou non |
COP |
380 |
Filtres |
Une caractéristique importante des contaminants de l’air des locaux intérieurs est que leurs concentrations varient à la fois dans l’espace et dans le temps dans des proportions plus grandes qu’à l’extérieur. Cela tient à ce que les sources de contaminants sont très nombreuses, que certaines d’entre elles sont intermittentes et qu’il en existe plusieurs réservoirs.
Les concentrations des contaminants qui proviennent d’une combustion sont sujettes à de très grandes variations dans le temps, et elles sont intermittentes. Les dégagements épisodiques de composés organiques volatils dus à des activités humaines, telles que la peinture, sont aussi sujets à de grands écarts de concentration dans le temps. D’autres, comme les émissions de formaldéhyde provenant de composés à base de bois, peuvent varier en fonction de la température et de l’humidité dans le bâtiment, mais ils sont continus. L’émission des composés chimiques organiques provenant d’autres matériaux dépend peut-être moins de la température et de l’humidité, mais leur concentration dans l’air intérieur sera fortement influencée par la ventilation.
Pour ce qui est des variations dans l’espace, elles sont généralement moins prononcées que les variations dans le temps. A l’intérieur d’un bâtiment, il peut y avoir de grandes différences selon qu’il existe ou non des sources localisées: les photocopieuses dans un bureau, par exemple, ou les cuisinières à gaz dans les cuisines d’un restaurant, ou encore la fumée de tabac dans les zones réservées aux fumeurs.
Les niveaux élevés de polluants générés par une combustion, notamment le dioxyde d’azote et le monoxyde de carbone, proviennent en général d’appareils à combustion non ou mal ventilés ou mal entretenus, ou encore de la fumée de tabac. Les appareils de chauffage non ventilés fonctionnant au mazout ou au gaz émettent des quantités non négligeables de CO, de CO2, de NOx et de SO2, ainsi que des particules et du formaldéhyde. Les cuisinières et les fours à gaz libèrent eux aussi ce genre de composés directement dans l’air intérieur. Dans des conditions normales de fonctionnement, les appareils de chauffage à gaz à tirage direct et les chauffe-eau correctement ventilés ne devraient pas émettre de composés de combustion. En revanche, des échappements de gaz de combustion et des refoulements d’air peuvent se produire lorsque les appareils sont défectueux et que la pièce est dépressurisée par des systèmes d’évacuation concurrents et dans certaines conditions météorologiques.
La contamination de l’air intérieur provoquée par la fumée de tabac résulte d’un flux de fumée secondaire et d’un flux de fumée principal exhalé, que l’on désigne habituellement sous les termes de fumée de tabac ambiante (FTA). La fumée de tabac contient plusieurs milliers de composants différents dans des proportions qui dépendent du type de la cigarette fumée et des conditions dans lesquelles la fumée est produite. Les principaux composés chimiques de la fumée de tabac sont la nicotine, les nitrosamines, les hydrocarbures aromatiques polycycliques, le CO, le CO2, le NOx, l’acroléine, le formaldéhyde et le cyanure d’hydrogène.
Les matériaux auxquels on a accordé le plus d’attention, en tant que sources de pollution intérieure, sont les panneaux de bois aggloméré qui contiennent une résine urée-formol (UF) et les matériaux d’isolation pour parois qui contiennent eux aussi de l’urée-formol. Le formaldéhyde émis par ces composés est la cause des concentrations élevées de cette substance dans les bâtiments, et il est à l’origine de bien des plaintes formulées contre la mauvaise qualité de l’air intérieur dans les pays développés, en particulier à la fin des années soixante-dix et au début des années quatre-vingt. Le tableau 44.2 énumère quelques matériaux qui libèrent du formaldéhyde dans les bâtiments. On constate que ceux qui ont les taux d’émission les plus élevés sont les panneaux de bois aggloméré et les isolants à base d’urée-formol, tous deux utilisés très souvent dans la construction. Ces panneaux sont fabriqués à partir de fines particules de bois (environ 1 mm) mélangées à des résines urée-formol (6 à 8% de leur poids), puis pressées pour constituer des panneaux. Il sont très employés dans les planchers, les cloisons murales, les rayonnages et les meubles par éléments. Les placages de bois dur sont collés à la résine et généralement réservés aux parties décoratives des murs et des meubles. Les panneaux de fibres de densité moyenne contiennent des particules de bois plus fines que celles qui sont utilisées pour les panneaux d’agglomérés, et ils sont eux aussi collés avec de la résine urée-formol; on les utilise de préférence dans les meubles. Dans tous ces produits, la principale source de formaldéhyde est le formaldéhyde résiduel qui reste pris dans la résine, par suite d’un excès d’urée lors de la fabrication de cette résine. Le produit dégage davantage de formaldéhyde quand il est frais, et sa teneur en formaldéhyde diminue ensuite plus ou moins vite selon l’épaisseur du produit, le pouvoir d’émission initial, la présence d’autres sources de formaldéhyde, le climat local et les habitudes des occupants des locaux. La diminution peut atteindre plus de 50% pendant les huit ou neuf premiers mois, pour baisser ensuite beaucoup plus lentement. Une émission secondaire peut se produire par hydrolyse de la résine urée-formol, ce qui augmentera les taux d’émission en période de forte chaleur et de forte humidité. Les fabricants ont toutefois réussi à développer des matériaux à faible taux d’émission en diminuant le rapport entre l’urée et le formaldéhyde (en le ramenant à 1 pour 1, par exemple) dans la production de la résine et en utilisant des piégeurs de formaldé-hyde. Sous la pression de la réglementation et des consommateurs, ces produits sont largement utilisés dans certains pays.
|
Taux d�émission de formaldéhyde |
|
|
Panneau de fibres de densité moyenne |
17 600-55 000 |
|
Panneau de contreplaqué en bois dur |
1 500-34 000 |
|
Panneau de particules |
2 000-25 000 |
|
Isolants en mousse d�urée-formol |
1 200-19 200 |
|
Contreplaqué de bois tendre |
240-720 |
|
Papier, carton |
260-680 |
|
Fibre de verre |
400-470 |
|
Vêtements |
35-570 |
|
Plancher résilient |
< 240 |
|
Moquette |
0-65 |
|
Tissus d�ameublement |
0-7 |
Les matériaux de construction et d’ameublement sont à l’origine de toutes sortes d’émissions d’autres composés organiques volatils, ce qui a suscité une inquiétude croissante durant les années quatre-vingt et quatre-vingt-dix. L’émission peut consister en un mélange complexe de plusieurs composants dont quelques-uns prédominent généralement. Sur 42 matériaux de construction étudiés, on a détecté 62 sortes de produits chimiques différents. Ces produits étaient, pour la plupart, des hydrocarbures aromatiques et aliphatiques, ainsi que leurs dérivés oxygénés et des terpènes. Les composants responsables des plus fortes concentrations à l’état d’équilibre étaient, par ordre décroissant, le toluène, le m-xylène, le terpène, le n-butylacétate, le n-butanol, le n-hexane, le p-xylène, l’éthoxyéthylacétate, le n-heptane et l’o-xylène. Du fait de la complexité de ces émissions, elles ont, de même que leurs concentrations dans l’air, souvent été assimilées à des composés organiques volatils totaux (COVT). Le tableau 44.3 donne des exemples de taux d’émission de COVT pour quelques matériaux de construction. On voit qu’il y a de grandes différences dans leurs taux d’émission; en d’autres termes, si l’on dispose des données nécessaires, on peut, dès le stade de la conception du bâtiment, choisir des matériaux propres à réduire ainsi au minimum la libération de COV dans les bâtiments neufs.
|
Type de matériau |
Concentrations |
Taux d�émission |
|
Papiers muraux |
||
|
Vinyle et papier |
0,95 |
0,04 |
|
Vinyle et fibre de verre |
7,18 |
0,30 |
|
Papiers peints |
0,74 |
0,03 |
|
Revêtements muraux |
||
|
Hessian |
0,09 |
0,005 |
|
PCVa |
2,43 |
0,10 |
|
Textile |
39,60 |
1,60 |
|
Textile |
1,98 |
0,08 |
|
Revêtements de sols |
||
|
Linoléum |
5,19 |
0,22 |
|
Fibre synthétique |
1,62 |
0,12 |
|
Caoutchouc |
28,40 |
1,40 |
|
Plastique tendre |
3,84 |
0,59 |
|
PCV homogène |
54,80 |
2,30 |
|
Peintures |
||
|
Latex acrylique |
2,00 |
0,43 |
|
Vernis époxy clair |
5,45 |
1,30 |
|
Vernis polyuréthane, à deux composants |
28,90 |
4,70 |
|
Vernis durci à l�acide |
3,50 |
0,83 |
a PCV: (polychlorure de vinyle).
Les produits destinés à la conservation du bois sont sources d’émissions de pentachlorophénol et de lindane dans l’air et dans la poussière à l’intérieur des bâtiments. On les emploie surtout pour protéger le bois exposé à l’extérieur, ainsi que dans les biocides utilisés pour traiter des pourritures sèches et lutter contre les insectes.
Le nombre des produits alimentaires et des produits de ménage s’accroît constamment, et leurs émissions chimiques dépendent de l’usage qui en est fait. Les produits qui risquent de provoquer des concentrations intérieures de COV sont les aérosols, les produits de nettoyage, les solvants, les adhésifs et les peintures. Le tableau 44.4 énumère les principaux constituants chimiques de certains produits de consommation courante.
|
Source |
Composé |
Taux d�émission |
|
Agents nettoyants et pesticides |
Chloroforme |
15 µg/m2/h |
|
Antimites |
p-Dichlorobenzène |
14 000 µg/m2/h |
|
Nettoyage à sec des vêtements |
Tétrachloroéthylène |
0,5-1 mg/m2/h |
|
Cire liquide pour sols |
COVT (triméthylpentène et isomères dodécane) |
96 g/m2/h |
|
Cirage pour le cuir |
COVT (pinène et 2-méthyl-1-propanol) |
3,3 g/m2/h |
|
Détergents |
COVT (limonène, pinène et myrcène) |
240 mg/m2/h |
|
Emissions humaines |
Acétone |
50,7 mg/jour |
|
Papier pour photocopie |
Formaldéhyde |
0,4 µg/feuille |
|
Humidificateur à injection de vapeur |
Diéthylaminoéthanol, cyclohexylamine |
— |
|
Machine à copies humides |
2,2,4-Triméthylheptane |
— |
|
Solvants ménagers |
Toluène, éthylbenzène |
— |
|
Décapants pour peintures |
Dichlorométhane, méthanol |
— |
|
Décapants pour peintures |
Dichlorométhane, toluène, propane |
— |
|
Protection des tissus |
1,1,1-Trichloroéthane, propane, distillats de pétrole |
— |
|
Peintures latex |
2-Propanol, butanone, éthylbenzène, toluène |
— |
|
Assainisseurs |
Nonane, décane, éthylheptane, limonène |
— |
|
Eau de douche |
Chloroforme, trichloroéthylène |
— |
D’autres COV ont été associés à certaines sources. Le chloroforme arrive surtout dans l’air intérieur par l’eau du robinet, lorsqu’elle coule ou qu’elle chauffe. Les machines à photocopier à procédés liquides libèrent des isodécanes dans l’air. Les insecticides utilisés pour lutter contre les blattes, les termites, les puces, les mouches, les fourmis et les acariens s’emploient le plus souvent sous forme de sprays, de brumisateurs, de poudres, de bandelettes ou d’appâts imprégnés ainsi que de colliers pour animaux domestiques. Ces produits contiennent du diazinon, du paradicholorobenzène, du pentachlorophénol, du chlordane, du malathion, du naphtalène et de l’aldrine.
Les autres sources de contamination sont les occupants des locaux (dioxyde de carbone et odeurs), les machines de bureaux (COV et ozone), les moisissures (COV, ammoniac et dioxyde de carbone), les sols contaminés (méthane, COV), les purificateurs d’air électroniques et les générateurs d’ions négatifs (ozone).
Le tableau 44.5 indique les rapports intérieur/extérieur les plus fréquents pour les principaux polluants de l’air intérieur, ainsi que les concentrations moyennes mesurées dans l’air extérieur dans les zones urbaines du Royaume-Uni. Le dioxyde de soufre contenu dans l’air intérieur provient généralement du dehors et de sources à la fois naturelles et anthropogènes. La combustion des combustibles fossiles contenant du soufre et la fusion des minerais sulfurés sont les principales sources de dioxyde de soufre dans la troposphère. Les niveaux de fond sont très faibles (de l’ordre de 1 ppb), mais dans les zones urbaines les concentrations maximales horaires peuvent aller de 0,1 à 0,5 ppm. Le dioxyde de soufre peut pénétrer dans un bâtiment par l’air que brasse la ventilation et s’infiltrer par de petites fissures dans l’ossature de l’édifice. Tout dépend de l’étanchéité du bâtiment, vis-à-vis de l’air, des conditions météorologiques et de la température des locaux. Une fois à l’intérieur, l’air se mélange et se dilue. Le dioxyde de soufre qui entre en contact avec le bâtiment et l’ameublement est adsorbé, ce qui peut réduire significativement sa concentration intérieure par rapport à l’extérieur, en particulier lorsque les niveaux extérieurs de dioxyde de soufre sont élevés.
|
Substance/ groupe de substances |
Rapport des concentrations intérieures/extérieures |
Concentrations urbaines typiques |
|
Dioxyde de soufre |
~0,5 |
10-20 ppb |
|
Dioxyde d�azote |
≤ 5-12 (sources intérieures) |
10-45 ppb |
|
Ozone |
0,1-0,3 |
15-60 ppb |
|
Dioxyde de carbone |
1-10 |
350 ppm |
|
Monoxyde de carbone |
≤ 5-11 (sources intérieures) |
0,2-10 ppm |
|
Formaldéhyde |
≤ 10 |
0,003 mg/m3 |
|
Autres composés |
1-50 |
|
|
Particules en suspension |
0,5-1 (sans FTA)a |
50-150 µg/m3 |
a FTA: fumée de tabac ambiante.
Les oxydes d’azote sont des produits de combustion; leurs sources principales sont les gaz d’échappement, les centrales électriques thermiques et les chauffages domestiques. Le monoxyde d’azote (NO) est relativement peu toxique, mais il peut être oxydé par le dioxyde d’azote (NO2), surtout pendant les périodes de pollution photochimique. Les concentrations de fond du dioxyde d’azote sont d’environ 1 ppb, mais elles peuvent atteindre 0,5 ppm dans les zones urbaines. L’air extérieur est la principale source de dioxyde d’azote dans les bâtiments, sauf dans ceux qui sont équipés d’appareils à combustion non raccordés à une prise d’air. Comme pour le dioxyde de soufre, son adsorption par les surfaces internes en réduit la concentration intérieure par rapport à celle de l’extérieur.
L’ozone est produit dans la troposphère par les réactions photochimiques qui ont lieu dans les atmosphères polluées, en fonction de l’intensité de la lumière solaire et de la concentration des oxydes d’azote, des hydrocarbures réactifs et du monoxyde de carbone. Dans les campagnes, les concentrations de fond de l’ozone sont de 10 à 20 ppb, alors qu’elles peuvent dépasser 120 ppb dans les zones urbaines pendant les mois d’été. Dans les bâtiments, les concentrations internes sont sensiblement plus faibles à cause des réactions avec les surfaces intérieures et faute de sources puissantes.
On estime que, dans l’hémisphère Nord, le monoxyde de carbone résultant des activités humaines représente 30% de la totalité du monoxyde de carbone présent dans l’atmosphère. Ses niveaux de fond sont d’environ 0,19 ppm. Dans les zones urbaines, les concentrations pendant la journée sont fonction de l’utilisation des véhicules à moteur et peuvent atteindre des pointes horaires allant de 3 ppm à 50 et 60 ppm. C’est une substance relativement peu réactive, qui n’est donc pas appauvrie par réaction ou adsorption par les surfaces intérieures. Les sources intérieures telles que les appareils à combustion qui ne sont pas raccordés à une prise d’air s’ajoutent donc au niveau de fond venant de l’air extérieur.
Le rapport concentration intérieure/concentration extérieure est propre à chaque composé organique et peut varier dans le temps. Pour les composés venant surtout de sources intérieures, tels que le formaldéhyde, ce sont les concentrations intérieures qui dominent généralement. Pour le formaldéhyde, les concentrations extérieures sont normalement inférieures à 0,005 mg/m3, et les concentrations intérieures dix fois plus élevées que les valeurs extérieures. D’autres composés, tels que le benzène, proviennent surtout de sources extérieures, en particulier des véhicules à essence. Les sources intérieures d’émission de benzène sont notamment la fumée de tabac ambiante qui, au Royaume-Uni, génère dans les bâtiments des concentrations moyennes 1,3 fois supérieures à celles de l’extérieur. L’environnement intérieur ne paraît pas capable d’absorber une quantité significative de benzène et il ne constitue donc pas une protection contre celui qui vient du dehors.
Les concentrations de monoxyde de carbone que l’on trouve à l’intérieur des bâtiments se situent généralement entre 1 et 5 ppm. Le tableau 44.6 résume les observations faites dans le cadre de 25 études. Ces concentrations sont plus fortes en présence de fumée de tabac ambiante (FTA), mais elles dépassent rarement 15 ppm.
|
Site |
Valeurs de NOx (ppb) |
Valeurs moyennes de CO (ppm) |
|
Bureaux |
||
|
Tabagisme |
42-51 |
1,0-2,8 |
|
Autres lieux de travail |
||
|
Tabagisme |
NDa-82 |
1,4-4,2 |
|
Transports |
||
|
Tabagisme |
150-330 |
1,6-33 |
|
Restaurants et cafétérias |
||
|
Tabagisme |
5-120 |
1,2-9,9 |
|
Bars |
||
|
Tabagisme |
195 |
3-17 |
a ND: non détecté.
Les concentrations de dioxyde d’azote à l’intérieur des bâtiments sont généralement comprises entre 29 et 46 ppb. Lorsqu’il s’y trouve des sources telles que des fours à gaz, ces concentrations peuvent être passablement plus élevées, et la fumée de tabac peut avoir un effet quantifiable (voir tableau 44.6).
De nombreux COV sont présents à l’intérieur des bâtiments, à des concentrations qui sont comprises entre 2 et 20 mg/m3 environ. Les résultats d’une base de données américaine rassemblant 52 000 entrées relatives à 71 composés chimiques présents dans les logements, les bâtiments administratifs et les bureaux sont résumés à la figure 44.3. Les environnements dans lesquels un tabagisme important ou une faible ventilation engendrent des concentrations élevées de FTA peuvent produire des concentrations de COV comprises entre 50 et 200 mg/m3. Les matériaux de construction contribuent très largement à ces concentrations intérieures. Il est probable que dans les logements récents, on trouvera un plus grand nombre de composés dont les concentrations sont supérieures à 100 mg/m3. Les travaux de rénovation et de peinture augmentent sensiblement les niveaux de COV. Pour des produits tels que l’acétate d’éthyle, le 1,1,1-trichloroéthane et le limonène, les concentrations peuvent dépasser 20 mg/m3 pendant les temps d’activité des occupants des locaux, alors qu’en l’absence d’occupants la concentration de certains COV peut diminuer d’environ 50%. Un certain nombre de cas de concentrations élevées de contaminants dues aux matériaux de construction et à l’ameublement ont été relevés à la suite de plaintes des occupants. Il s’agissait notamment du white-spirit provenant des injections pratiquées dans les matériaux pour assurer leur étanchéité, du naphtalène émis par des produits contenant du goudron, de l’éthylhexanol provenant des revêtements de sol en vinyle et du formaldéhyde contenu dans des produits à base de bois.
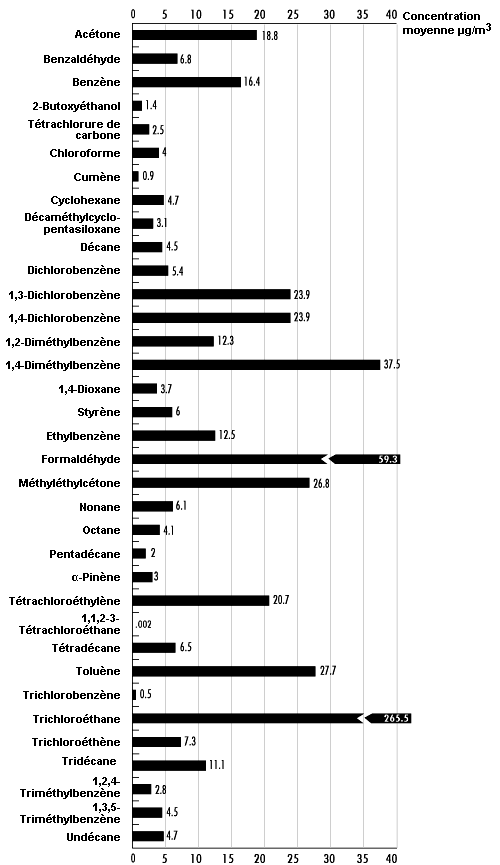
Les COV présents dans les bâtiments sont trop nombreux pour que l’on puisse donner davantage d’indications quant à leurs concentrations. On a donc fait appel à la notion de COV totaux (COV) pour caractériser les mélanges de ces composés. Il n’existe pas de définition généralement acceptée de l’échantillonnage des composés inclus dans ces COVT, mais certains chercheurs considèrent qu’en limitant les concentrations à un niveau qui ne dépasse pas 300 mg/m3, le nombre des plaintes relatives à la qualité de l’air intérieur formulées par les occupants des bâtiments devrait diminuer.
Les pesticides utilisés dans les bâtiments sont faiblement volatils et leurs concentrations ne dépassent pas le niveau peu élevé du microgramme par m3. Les composants volatils peuvent contaminer la poussière ainsi que les surfaces intérieures du fait de leurs faibles pressions de vapeur et de leur tendance à être adsorbés par les matériaux intérieurs. Les concentrations des HAP dans l’air dépendent aussi de la façon dont elles se répartissent entre la phase gazeuse et la phase aérosol. Le tabagisme des occupants des locaux peut avoir un très grand effet sur les concentrations intérieures. Les concentrations des HAP se situent généralement entre 0,1 et 99 ng/m3.
La plupart des rayonnements auxquels un être humain est exposé pendant sa vie ont pour origine des sources naturelles provenant soit du milieu extérieur, soit des matériaux présents dans l’écorce terrestre. Les matériaux radioactifs peuvent affecter l’organisme de l’extérieur ou de l’intérieur du corps, selon qu’ils sont inhalés ou ingérés avec les aliments. La dose reçue peut être très variable; elle dépend en effet, d’une part, de la quantité de minéraux radioactifs présents dans la région du monde où vit l’intéressé — qui dépend elle-même de la quantité de nucléides radioactifs qu’on trouve dans l’air et dans la nourriture, notamment dans l’eau potable — et, d’autre part, de l’usage qui est fait de certains matériaux de construction ainsi que du gaz et du charbon, ou encore du type de construction considéré et des habitudes des personnes qui vivent sur place.
On considère aujourd’hui que le radon est la principale source naturelle de rayonnement. Avec ses «descendants» ou produits de filiation, c’est-à-dire les radionucléides formés lors de sa désintégration, le radon constitue près des trois quarts de la dose de rayonnements à laquelle les êtres humains sont exposés par sources terrestres naturelles. La présence de radon est souvent associée à une augmentation des cas de cancer du poumon causé par le dépôt de substances radioactives dans les bronches.
Le radon est un gaz incolore, inodore et insipide, sept fois plus lourd que l’air. Il comprend le plus souvent deux isotopes naturels. L’un est le radon 222, un radionucléide faisant partie de la chaîne de désintégration de l’uranium 238 et dont la source principale dans l’environnement est constituée par les pierres et le sol dans lesquels on trouve son précurseur, le radium 226. L’autre est le radon 220, qui provient de la chaîne radioactive du thorium et qui est moins fréquent que le radon 222.
On trouve une grande quantité d’uranium dans l’écorce terrestre. Dans le sol, la concentration moyenne de radium est de l’ordre de 25 Bq/kg. Le becquerel (Bq) est l’unité de mesure d’activité internationale; il correspond à une activité équivalant à une désintégration par seconde et vaut 27 pCi. La concentration moyenne de radon dans l’atmosphère à la surface de la terre est de 3 Bq/m3; elle varie de 0,1 (sur les océans) à 10 Bq/m3, selon la porosité du sol, la concentration de radium 226 sur le lieu considéré et la pression atmosphérique. Etant donné que le radon 222 a une période radioactive (demi-vie) de 3,823 jours, cette concentration n’est pas le fait du radon lui-même, mais de ses produits de filiation.
On trouve du radon dans tous les matériaux existants et il s’en échappe partout sur la terre. Du fait de ses caractéristiques, il se disperse facilement à l’extérieur, mais a tendance à se concentrer dans les espaces clos, notamment dans les caves et les bâtiments, plus particulièrement dans les locaux bas et mal ventilés où il s’élimine difficilement. Dans les régions tempérées, on estime que les concentrations de radon à l’intérieur des bâtiments sont environ huit fois plus élevées qu’au dehors.
C’est donc à l’intérieur des bâtiments que la plupart des gens sont exposés au radon. Les concentrations moyennes de radon dépendent essentiellement des caractéristiques géologiques du sol, des matériaux de construction utilisés et de la ventilation.
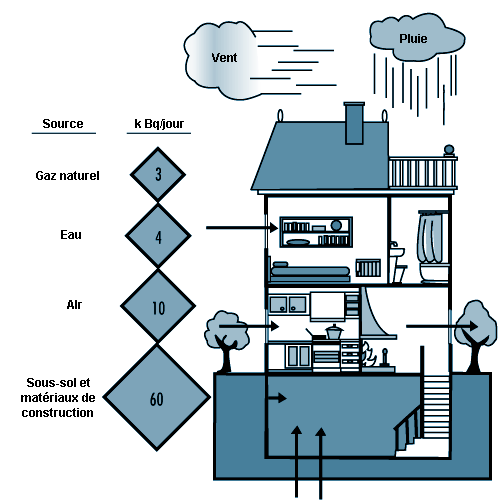
La principale source de radon dans les espaces intérieurs est le radium contenu dans le sol sur lequel le bâtiment a été construit ou dans les matériaux utilisés pour sa construction. Les autres sources significatives — bien que comparativement beaucoup plus faibles — sont l’air extérieur, l’eau et le gaz naturel. La figure 44.4 montre l’apport relatif de chacune de ces sources.
Les matériaux de construction les plus courants, tels que le bois, la brique ou le parpaing, émettent relativement peu de radon par rapport au granit ou à la pierre ponce. Les principaux problèmes sont liés à l’utilisation de matériaux naturels tels que l’ardoise en alun pour la production de certains matériaux de construction. Sont en cause également certains produits secondaires issus du traitement des minerais de phosphate, la mise en œuvre de sous-produits de l’aluminium, l’utilisation de déchets ou de scories du minerai de fer dans les hauts-fourneaux ou celle de cendres provenant de la combustion du charbon. On a même utilisé parfois, comme matériaux de construction, des résidus de l’extraction de l’uranium.
Le radon peut se mêler à l’eau et au gaz naturel du sous-sol. L’eau servant à alimenter un bâtiment, surtout si elle vient de puits profonds, peut contenir d’importantes quantités de radon. Si l’on emploie cette eau pour la cuisine, son ébullition libérera une bonne partie du radon qu’elle contient. Si cette eau est bue froide, le corps éliminera très vite le radon et il n’y aura pas grand risque à la boire. La combustion de gaz naturel dans les fours sans cheminée, dans les appareils de chauffage et dans certains appareils ménagers peut aussi augmenter la quantité de radon contenue dans les locaux, notamment dans les logements. Le problème peut être plus grave dans les salles de bains dont la ventilation est insuffisante et où le radon contenu dans l’eau s’ajoutera au radon présent dans le gaz naturel utilisé pour chauffer l’eau. Les effets possibles du radon sur les personnes étaient encore mal connus il y a quelques années; on ne dispose dès lors de données sur les concentrations intérieures que pour les pays qui, du fait de leurs caractéristiques propres ou de circonstances particulières, étaient plus sensibles au problème. Ce dont on est sûr, c’est qu’il existe des bâtiments où les concentrations de radon sont très supérieures à celles que l’on trouve à l’extérieur. A Helsinki (Finlande), par exemple, les concentrations de radon relevées dans les bâtiments étaient cinq mille fois supérieures à celles normalement détectées à l’extérieur. Ces différences tiennent en grande partie aux mesures d’économie d’énergie qui favorisent généralement la concentration de radon à l’intérieur des bâtiments, surtout lorsque ceux-ci sont très bien isolés. Les études effectuées sur des bâtiments de différents pays et de différentes régions font état de concentrations de radon proches de la normale. Mais il y a lieu de noter que pour un petit nombre d’entre eux, dans chaque région, les concentrations relevées sont dix fois supérieures à la moyenne. On trouvera plus loin, dans l’article intitulé «La réglementation, les recommandations, les directives et les normes» du présent chapitre, les valeurs de référence préconisées pour le radon à l’intérieur des bâtiments ainsi que les mesures de précaution proposées par divers organismes.
En conclusion, il semble que le meilleur moyen de prévenir les expositions dangereuses au radon est d’éviter de construire dans les zones qui, naturellement, émettent des quantités importantes de radon dans l’air. A défaut, les sols et les murs devraient être correctement traités et l’on devrait s’abstenir d’utiliser des matériaux de construction contenant des matières radioactives. Tous les locaux, notamment dans les sous-sols, devraient être convenablement ventilés.
En 1985, la Direction du Service de la santé publique (Surgeon General of the US Public Health Service) des Etats-Unis a procédé à une étude des conséquences du tabagisme sur le cancer et les pneumopathies chroniques sur les lieux de travail. Elle avait conclu que, pour la plupart des travailleurs américains, le fait de fumer des cigarettes était une cause plus fréquente de décès et d’incapacité de travail que le milieu de travail lui-même. Il n’en reste pas moins capital de contrôler à la fois le tabagisme et l’exposition des travailleurs à des agents dangereux sur le lieu de travail, car c’est souvent à la faveur d’une synergie de ces deux facteurs que se déclenchent et se développent des maladies respiratoires. On sait que certaines expositions professionnelles provoquent des bronchites chroniques. Il s’agit notamment des expositions à la poussière de charbon, de ciment et de céréales, aux aérosols de silice, aux fumées de soudage et au dioxyde de soufre. Chez les personnes exposées, la bronchite chronique est souvent aggravée par le tabagisme (US Surgeon General, 1985).
Des observations épidémiologiques ont prouvé que les mineurs des mines d’uranium et les travailleurs qui mettent en œuvre de l’amiante courent beaucoup plus de risques de développer un cancer des voies respiratoires lorsqu’ils sont fumeurs que ceux qui exercent les mêmes professions mais ne fument pas. Les effets cancérogènes de l’uranium et de l’amiante ne font pas que s’ajouter à ceux du tabagisme: ils créent une synergie propice au développement d’un épithélioma du poumon (US Surgeon General, 1985; Hoffmann et Wynder, 1976; Saccomanno et coll., 1988; Hilt et coll., 1985). Les effets cancérogènes de l’exposition au nickel, à l’arsenic, aux chromatex, aux esters de chlorométhyle et à la fumée de cigarette sont pour le moins additifs (US Surgeon General, 1985; Hoffmann et Wynder, 1976; CIRC, 1987a, Pers-hagen et coll., 1981). On suppose que les fumeurs affectés à la marche des fours à coke présentent un risque plus élevé de cancer du poumon et du rein que les non-fumeurs exerçant les mêmes professions, bien que les données épidémiologiques disponibles ne permettent pas d’en apporter la preuve indiscutable (CIRC, 1987c).
Cet aperçu général se propose d’évaluer les effets toxiques de l’exposition des hommes et des femmes à la fumée de tabac ambiante (FTA) sur leur lieu de travail. La réglementation du tabagisme sur le lieu de travail ne peut qu’être bénéfique aux fumeurs en réduisant leur consommation de cigarettes pendant la journée de travail et augmente d’autant leurs chances d’arrêter de fumer; elle bénéficiera également aux non-fumeurs soit qui sont allergiques à la fumée de cigarette ou qui souffrent déjà de troubles ou d’affections pulmonaires ou cardio-vasculaires.
La FTA peut être définie comme une substance qui provient de la fumée de cigarette et entre dans la composition de l’air intérieur. Même si la fumée de la pipe et du cigare contribuent à la FTA, c’est la fumée de la cigarette qui en est généralement la source principale. La FTA est un aérosol composite principalement émis par le cône de combustion du tabac entre les bouffées. On nomme cette émission le flux de fumée secondaire (FFS). Dans une moindre mesure, la FTA est également formée des composants du flux de fumée principal (FFP), c’est-à-dire de celui qu’exhale le fumeur.
Le tableau 44.7 montre dans quelles proportions les principaux agents toxiques et cancérogènes se retrouvent dans la fumée inhalée, dans le flux de fumée principal et dans le flux de fumée secondaire (Hoffmann et Hecht, 1990; Brunnemann et Hoff-mann, 1991; Guerin, Jenkins et Tomkins, 1992; Luceri et coll., 1993). Sous la rubrique «Type de toxicité», les composants de la fumée identifiés par la lettre «C» représentent les cancérogènes animaux reconnus par le Centre international de recherche sur le cancer (CIRC). On y trouve le benzène, la β-naphthylamine, le 4-aminobiphényle et le polonium 210, qui sont aussi reconnus comme étant des agents cancérogènes humains (CIRC, 1987a, 1987e). Lorsqu’on fume des cigarettes avec filtre, certains des composés volatils et semi-volatils sont sélectivement retirés du FFP par les filtres (Hoffmann et Hecht, 1990). Mais on retrouve ces mêmes composés, en quantités nettement plus élevées, dans le FFS où la fumée n’est pas diluée. De plus, ces composants de la fumée, dont la formation est favorisée dans l’atmosphère réduite du cône de combustion, sont libérés dans le FFS dans des proportions beaucoup plus importantes que dans le FFP. Ils s’agit notamment de substances cancérogènes telles que les nitrosamines volatiles, les nitrosamines spécifiques au tabac et les amines aromatiques.
|
Composés |
Type de toxicitéa |
Quantité contenue dans le FFS de cigarette |
Rapport FFS/FFP |
|
Phase gazeuse |
|||
|
Oxyde de carbone |
T |
26,80-61 mg |
2,5-14,9 |
|
Sulfure de carbonyle |
T |
2-3 µg |
0,03-0,13 |
|
1,3-Butadiène |
C |
200-250 µg |
3,8-10,8 |
|
Benzène |
C |
240-490 µg |
8-10 |
|
Formaldéhyde |
C |
300-1 500 µg |
10-50 |
|
Acroléine |
T |
40-100 µg |
8-22 |
|
3-Vinylpyridine |
T |
330-450 µg |
24-34 |
|
Cyanure d�hydrogène |
T |
14-110 µg |
0,06-0,4 |
|
Hydrazine |
C |
90 ng |
3 |
|
Oxydes d�azote (NOx) |
T |
500-2 000 µg |
3,7-12,8 |
|
N-Nitrosodiméthylamine |
C |
200-1 040 ng |
12-440 |
|
N-Nitrosodiéthylamine |
C |
NDb-1 000 ng |
< 40 |
|
N-Nitrosopyrrolidine |
C |
7-700 ng |
4-120 |
|
Phase particulaire |
|||
|
Goudron |
C |
14-30 mg |
1,1-15,7 |
|
Nicotine |
T |
2,1-46 mg |
1,3-21 |
|
Phénol |
PT |
70-250 µg |
1,3-3,0 |
|
Catéchol |
CoC |
58-290 µg |
0,67-12,8 |
|
2-Toluidine |
C |
2,0-3,9 µg |
18-70 |
|
β-Naphthylamine |
C |
19-70 ng |
8,0-39 |
|
4-Aminobiphényle |
C |
3,5-6,9 ng |
7,0-30 |
|
Benzo[a]anthracène |
C |
40-200 ng |
2-4 |
|
Benzo[a]pyrène |
C |
40-70 ng |
2,5-20 |
|
Quinoline |
C |
15-20 µg |
8-11 |
|
NNNc |
C |
0,15-1,7 µg |
0,5-5,0 |
|
NNKd |
C |
0,2-1,4 µg |
1,0-22 |
|
N-Nitrosodiéthanolamine |
C |
43 ng |
1,2 |
|
Cadmium |
C |
0,72 µg |
7,2 |
|
Nickel |
C |
0,2-2,5 µg |
13-30 |
|
Zinc |
T |
6,0 ng |
6,7 |
|
Polonium 210 |
C |
0,5-1,6 pCi |
1,06-3,7 |
a C: cancérogène; CoC: cocancérogène; T: toxique; PT: promoteur du processus cancérogène. b ND: non détecté. c NNN: N�-nitrosonornicotine. d NNK: 4-(méthylnitrosamino)-1-(3-pyridyle)-1-butanone.
Bien que le FFS, c’est-à-dire la fumée de tabac non diluée, contienne des quantités plus élevées de composants toxiques et cancérogènes que le FFP, il est fortement dilué dans l’air qu’inhalent les non-fumeurs et ses propriétés sont altérées par la décomposition de certaines espèces réactives. Le tableau 44.8 rassemble les données concernant certains agents toxiques et cancérogènes relevées dans des échantillons d’air intérieur prélevés à différents niveaux de pollution par la fumée de tabac (Hoffmann et Hecht, 1990; Brunnemann et Hoffmann, 1991; Luceri et coll., 1993). La dilution dans l’air du FFS a un effet important sur les caractéristiques physiques de l’aérosol. En général, la répartition des différents agents entre la phase gazeuse et la phase particulaire s’en trouve modifiée en faveur de la première. Les particules contenues dans la FTA sont plus fines (< 0,2 µ) que celles qui sont contenues dans le FFP (~0,3 µ), et les pH du FFS (pH 6,8-8,0) et de la FTA sont plus élevés que ceux du FFP (5,8-6,2; Brunnemann et Hoffmann, 1974). Par conséquent, 90 à 95% de la nicotine se trouvent dans la phase gazeuse de la FTA (Eudy et coll., 1986). De même, d’autres composants de base, tels que les alcaloïdes mineurs Nicotiana , et les amines et l’ammoniac, sont principalement présents dans la phase gazeuse de la FTA (Hoffmann et Hecht, 1990; Guerin, Jenkins et Tomkins, 1992).
|
Produit |
Lieu |
Concentration/m3 |
|
Oxyde d�azote |
Bureaux |
50-440 µg |
|
Dioxyde d�azote |
Bureaux |
68-410 µg |
|
Cyanure d�hydrogène |
Salles de séjour |
8-122 µg |
|
1,3-Butadiène |
Bars |
2,7-4,5 µg |
|
Benzène |
Lieux publics |
20-317 µg |
|
Formaldéhyde |
Salles de séjour |
2,3-5,0 µg |
|
Acroléine |
Lieux publics |
30-120 µg |
|
Acétone |
Cafés |
910-1 400 µg |
|
Phénol (volatil) |
Cafés |
7,4-11,5 ng |
|
N-Nitrosodiméthylamine |
Bars, restaurants, bureaux |
< 10-240 ng |
|
N-Nitrosodiéthylamine |
Restaurants |
< 10-30 ng |
|
Nicotine |
Locaux d�habitation |
0,5-21 µg |
|
2-Toluidine |
Bureaux |
3,0-12,8 ng |
|
β-Naphthylamine |
Bureaux |
0,27-0,34 ng |
|
4-Aminobiphényle |
Bureaux |
0,1 ng |
|
Benzo[a]anthracène |
Restaurants |
1,8-9,3 ng |
|
Benzo[a]pyrène |
Restaurants |
2,8-760 µg |
|
NNNa |
Bars |
4,3-22,8 ng |
|
NNKc |
Bars |
9,6-23,8 ng |
a NNN: N�-nitrosonornicotine. b ND: non détecté. c NNK: 4-(méthylnitrosamino)-1-(3-pyridyle)-1-butanone.
Bien qu’un grand nombre de non-fumeurs soient exposés à la FTA au travail, au restaurant et même chez eux ou dans d’autres lieux confinés, il est extrêmement difficile d’estimer la quantité de FTA qu’ils auront absorbée. Pour la déterminer avec précision, on peut mesurer les composants spécifiques de la fumée ou leurs métabolites dans des liquides biologiques ou dans l’air expiré. A cet effet, on a étudié plusieurs paramètres tels que le CO dans l’air expiré, la carboxyhémoglobine dans le sang, le thiocyanate (métabolite du cyanure d’hydrogène) dans la salive ou dans l’urine, l’hydroxyproline et la N-nitrosoproline dans les urines. Il n’y a toutefois que trois mesures qui soient vraiment utiles pour évaluer l’absorption de FTA par les non-fumeurs. Elles permettent de distinguer l’exposition passive à la fumée de tabac de celle des fumeurs actifs, ainsi que de celle des non-fumeurs qui ne sont absolument pas exposés à cette fumée.
Le marqueur biologique le plus utilisé pour mesurer l’exposition des non-fumeurs à la FTA est la cotinine, métabolite majeur de la nicotine. On détermine sa concentration par chromatographie en phase gazeuse, ou par radio-immuno-essai dans le sang ou, mieux, dans l’urine; elle indique la quantité de nicotine qui a été absorbée par la cavité buccale et les poumons. Quelques millilitres d’urine de fumeurs passifs suffisent pour évaluer la cotinine par l’une des deux méthodes mentionnées. Pour un fumeur passif, les niveaux de cotinine se situent en général entre 5 et 10 ng par ml d’urine; des valeurs plus élevées ont toutefois été constatées chez certains non-fumeurs exposés à une importante FTA pendant une longue période. Une relation dose-réponse a pu être établie entre la durée d’exposition à la FTA et l’excrétion urinaire de cotinine (voir tableau 44.9) (Wald et coll., 1984). Dans la plupart des études de terrain, la cotinine mise en évidence dans l’urine des fumeurs passifs représentait entre 0,1 et 0,3% des concentrations moyennes observées dans l’urine des fumeurs actifs; cependant, en cas d’exposition prolongée à de fortes concentrations de FTA, les niveaux de cotinine des fumeurs passifs pouvaient atteindre jusqu’à 1% des concentrations mesurées dans l’urine des fumeurs actifs (US National Research Council, 1986; CIRC, 1987b; EPA, 1992).
|
Durée de l�exposition |
|||
|
Quintile |
Heures d�exposition |
Nombre de sujets |
Cotinine urinaire |
|
1er |
0,0-1,5 |
43 |
2,8 ± 3,0 |
|
2e |
1,5-4,5 |
47 |
3,4 ± 2,7 |
|
3e |
4,5-8,6 |
43 |
5,3 ± 4,3 |
|
4e |
8,6-20,0 |
43 |
14,7 ± 19,5 |
|
5e |
20,0-80,0 |
45 |
29,6 ± 73,7 |
|
Ensemble |
0,0-80,0 |
221 |
11,2 ± 35,6 |
a EC: écart type. b La relation avec l�augmentation de la durée de l�exposition était statistiquement significative (p < 0,001).
Source: d�après Wald et coll., 1984.
Le 4-aminobiphényle, cancérogène de la vessie chez l’humain, qui passe de la fumée du tabac dans la FTA, a été détecté en tant qu’adduit de l’hémoglobine chez les fumeurs passifs, et cela à des concentrations représentant jusqu’à 10% du niveau correspondant moyen observé chez les fumeurs actifs (Hammond et coll., 1993). Lors de tests de laboratoire, un métabolite cancérogène de la nicotine, le 4-(méthylnitrosamino)-1-(3-pyridyle)-1-butanone (NNK), qu’on trouve dans l’urine des fumeurs de cigarettes, a été mis en évidence dans l’urine de sujets non fumeurs exposés à des FFS élevés, et cela à des concentrations pouvant atteindre jusqu’à 1% des concentrations moyennes mesurées chez les fumeurs (Hecht et coll., 1993). Bien que cette méthode de marquage biologique ne soit pas encore appliquée dans les études de terrain, elle pourrait bien constituer à l’avenir un indicateur fiable de l’exposition des non-fumeurs à des cancérogènes pulmonaires spécifiques du tabac.
Une exposition prénatale à un FFP ou à la FTA, de même qu’une exposition postnatale précoce à la FTA, augmentent la probabilité de complications en cas d’infection respiratoire virale durant la première année de vie de l’enfant.
La littérature scientifique contient des dizaines de rapports cliniques établis dans différents pays qui s’accordent à montrer que les enfants de parents fumeurs, surtout avant l’âge de deux ans, présentent un nombre anormal de pathologies respiratoires graves (EPA, 1992; US Surgeon General, 1986; Medina, Medina et Kaempffer, 1988; Riedel, Bretthauer et Rieger, 1989). Plusieurs études font également état d’une augmentation des infections de l’oreille moyenne chez les enfants exposés au tabagisme de leurs parents. L’accroissement du nombre des épanchements de l’oreille moyenne dus à la FTA s’est traduit par une augmentation du nombre des jeunes enfants hospitalisés pour une intervention chirurgicale (EPA, 1992; US Surgeon General, 1986).
Ces dernières années, on a pu conclure des observations cliniques que le tabagisme passif va de pair avec une aggravation de l’asthme chez les enfants qui en sont déjà atteints, ainsi qu’avec un accroissement fréquent des nouveaux cas d’asthme chez les enfants (EPA, 1992).
En 1992, l’Agence pour la protection de l’environnement (Environmental Protection Agency (EPA)), aux Etats-Unis (EPA, 1992) a procédé à une synthèse critique des études portant sur les symptômes respiratoires et la fonction pulmonaire chez des adultes non fumeurs exposés à la FTA. Elle a conclu que le tabagisme passif avait des effets insidieux, mais statistiquement significatifs, sur l’appareil respiratoire des adultes non fumeurs.
Une étude bibliographique relative aux effets du tabagisme passif sur les maladies respiratoires ou coronariennes chez les travailleurs a montré que la question avait été plutôt négligée. Les hommes et les femmes qui ont été exposés à la FTA sur leur lieu de travail (bureaux, banques, établissements d’enseignement, etc.) pendant dix années ou plus présentent des altérations de la fonction pulmonaire (White et Froeb, 1980; Masi et coll., 1988).
En 1985, le CIRC a réexaminé la question des effets d’une exposition passive à la fumée de tabac sur le cancer du poumon chez les non-fumeurs. Bien que, dans quelques études, chacun des non-fumeurs atteints d’un cancer du poumon qui avait fait état d’une exposition à la FTA ait été interrogé individuellement et qu’il ait fourni des informations détaillées sur la nature de cette exposition (US National Research Council, 1986; EPA, 1992; US Surgeon General, 1986; Kabat et Wynder, 1984), le CIRC est parvenu à la conclusion suivante:
Les observations faites jusqu’ici sur les non-fumeurs sont compatibles soit avec un risque accru du fait du tabagisme passif, soit avec une absence de risque. D’après ce que l’on sait de la nature du flux de fumée principal et du flux de fumée secondaire, ainsi que des substances absorbées au cours du tabagisme «passif» et du rapport quantitatif entre la dose et son effet communément observé en cas d’exposition aux agents cancérogènes, on est amené à conclure que le tabagisme passif peut donner lieu à un certain risque de cancer (CIRC, 1986).
Il y a donc une apparente dichotomie entre les données expérimentales selon lesquelles la FTA pourrait provoquer le cancer, et les données épidémiologiques qui ne permettent pas de conclure à une relation de cause à effet entre une exposition à la FTA et le cancer. Comme on l’a vu plus haut, certaines données expérimentales, y compris les études par marqueurs biologiques, sont venues elles aussi conforter l’idée selon laquelle la FTA serait cancérogène. Il y a lieu d’examiner ici dans quelle mesure les études épidémiologiques, réalisées depuis le rapport du CIRC, peuvent contribuer à clarifier le problème du rapport entre la FTA et le cancer du poumon.
Selon les études épidémiologiques antérieures à 1985, et la trentaine d’études réalisées après cette date, l’exposition de non-fumeurs à la FTA constituait un facteur de risque de cancer du poumon inférieur à 2,0 par rapport au risque encouru par un non-fumeur sans exposition appréciable (EPA, 1992; Kabat et Wynder, 1984; CIRC, 1986; Brownson et coll., 1992; Brownson, Alavanja et Hock, 1993). Rares, par conséquent, sont les études épidémiologiques qui satisfont aux critères de causalité permettant de lier le cancer du poumon à un facteur environnemental ou professionnel. Ces critères sont:
L’une des grandes incertitudes liées aux données épidémiologiques en matière de tabagisme est le manque de fiabilité des réponses fournies par les personnes interrogées ou leurs proches quant à leurs habitudes en ce domaine. D’une façon générale, on constate qu’il y a accord entre parents et époux pour ce qui est de leurs habitudes tabagiques citées dans les études; en revanche, les avis divergent dès qu’il s’agit de la durée et de l’intensité de la consommation de tabac (Brownson, Alavanja et Hock, 1993; McLaughlin et coll., 1987; McLaughlin et coll., 1990). Certains chercheurs ont mis en doute les informations relatives aux attitudes des sujets vis-à-vis du tabagisme. Ce scepticisme a notamment été mis en évidence par une vaste recherche conduite dans le sud de l’Allemagne et qui portait sur une population choisie au hasard de plus de 3 000 hommes et femmes, âgés de 25 à 64 ans. Ces personnes ont été interrogées à trois reprises (en 1984-85, en 1987-88 et en 1989-90) sur leurs habitudes de fumeurs; à chaque fois, une analyse d’urine était faite pour déterminer leur taux de cotinine. Toute personne présentant plus de 20 ng de cotinine par ml d’urine était considérée comme étant un fumeur. Sur les 800 ex-fumeurs qui affirmaient ne plus fumer, 6,3%, 6,5% et 5,2% présentaient des niveaux de cotinine supérieurs à 20 ng/ml durant les trois périodes étudiées. Quant aux personnes disant n’avoir jamais fumé, mais qui étaient en réalité des fumeurs, leurs taux de cotinine étaient de 0,5%, 1,0% et 0,9%, respectivement (Heller et coll., 1993).
Etant donné la pénurie des données obtenues par questionnaire et le nombre relativement limité de non-fumeurs atteints d’un cancer du poumon sans avoir été exposés à des cancérogènes sur leur lieu de travail, il est nécessaire de procéder à une étude épidémiologique prospective avec évaluation des marqueurs biologiques (cotinine, métabolites des hydrocarbures aromatiques polycycliques, ou métabolites de NNK dans l’urine, par exemple) si l’on veut pouvoir apporter une réponse concluante à la question du lien de causalité entre la consommation de tabac involontaire et le cancer du poumon. Bien qu’il s’agisse là de recherches très lourdes, les études prospectives de ce type sont primordiales pour répondre aux questions que pose l’exposition au tabagisme et ses graves effets sur la santé publique.
Bien que les études épidémiologiques n’aient pas encore permis d’établir un lien de cause à effet entre l’exposition à la FTA et le cancer du poumon, il est éminemment souhaitable de soustraire les travailleurs à cette exposition sur leur lieu de travail. Les observations faites semblent indiquer en effet qu’une exposition de longue durée de non-fumeurs à la FTA au travail peut entraîner une diminution de leur fonction respiratoire. Par ailleurs, dans les professions où les travailleurs sont exposés à des substances cancérogènes, une exposition involontaire à la fumée de tabac peut accroître le risque de cancer. Aux Etats-Unis, l’EPA a classé la FTA dans le groupe A des cancérogènes (pour l’humain); la législation américaine exige par conséquent que les salariés soient protégés contre une exposition à la FTA.
Plusieurs mesures peuvent être prises à cet effet: interdire de fumer sur le lieu de travail; si possible séparer les fumeurs des non-fumeurs; s’assurer que les pièces réservées aux fumeurs sont équipées d’un système de ventilation distinct. La démarche la plus efficace et de loin la plus prometteuse consiste néanmoins à aider les fumeurs à cesser de fumer.
Le lieu de travail est un environnement particulièrement propice à la mise en œuvre de programmes visant l’élimination du tabagisme. De nombreuses études ont montré que les program-mes réalisés sur le lieu de travail connaissaient un taux de réussite plus élevé que les programmes cliniques; en effet, les programmes organisés et financés par les employeurs sont plus intensifs et sont soutenus par divers types d’incitations économiques et autres (US Surgeon General, 1985). Ces études ont également démontré qu’il était impossible de guérir des maladies pulmonaires chroniques ou un cancer professionnel si les intéressés ne s’efforçaient pas d’arrêter de fumer. Les programmes de lutte contre le tabagisme peuvent contribuer en outre à réduire durablement certains facteurs de risque cardio-vasculaire parmi les salariés (Gomel et coll., 1993).
Nous sommes reconnaissants à Ilse Hoffmann pour l’aide qu’elle nous a apportée dans la rédaction du présent article et à Jennifer Johnting pour la préparation du manuscrit. Ces études ont bénéficié des subventions USPHS CA-29580 et CA-32617 de l’Institut national du cancer (National Cancer Institute (NCI)) des Etats-Unis.
Lorsqu’elles souhaitent lutter contre le tabagisme, les autorités devraient se souvenir que, s’il appartient à chaque individu de décider d’arrêter de fumer, c’est aux pouvoirs publics qu’il incombe de prendre toutes les mesures utiles pour l’y encourager. Dans de nombreux pays, les dispositions adoptées par les législateurs et les gouvernements n’ont guère été décisives; s’il est évident que la réduction du tabagisme est un progrès pour la santé publique — ne serait-ce que par les économies qu’elle permet de réaliser au niveau des services de santé —, elle implique également des pertes et des difficultés économiques pour de nombreux secteurs, en tout cas à court terme. Les pressions que peuvent exercer dans ce domaine les divers organismes internationaux intéressés revêtent une grande importance, car nombreux sont les pays qui pourraient être tentés de freiner les mesures de lutte contre le tabagisme si le tabac est pour eux une importante source de revenus.
La réglementation qu’un pays adopte pour réduire la consommation de tabac peut revêtir différents aspects.
L’une des premières mesures qu’ont prise de nombreux pays a été d’exiger que les paquets de cigarettes portent clairement une mise en garde indiquant qu’il est dangereux de fumer pour la santé. Cet avertissement n’est pas destiné à avoir un effet immédiat sur le fumeur, mais plutôt à montrer que les autorités s’intéressent au problème et s’efforcent de créer un climat psychologique favorable à l’adoption, dans un deuxième temps, de mesures qui, autrement, auraient pu être considérées comme agressives par l’ensemble des fumeurs.
Certains experts souhaiteraient qu’une mise en garde figure également sur les paquets de cigares et de tabac pour pipe. Mais la majorité des gens considèrent que ces avertissements sont inutiles, étant donné que les personnes qui fument le cigare ou la pipe n’avalent pas la fumée et que la généralisation de ce type de mise en garde risquerait d’aboutir à ce que plus personne n’y fasse attention. C’est la raison pour laquelle on préfère, en général, limiter ces avertissements aux paquets de cigarettes. Une référence au flux de fumée secondaire (FFS) n’a pas encore été envisagée, mais c’est une possibilité qui ne devrait pas être écartée.
L’interdiction de fumer dans les lieux publics est l’un des outils de contrôle les plus efficaces. Ce type d’interdiction peut contribuer à réduire sensiblement le nombre de personnes qui se trouvent exposées au FFS tout en diminuant la consommation quotidienne des fumeurs. Les plaintes formulées à l’encontre de cette interdiction par les propriétaires de lieux publics tels que les hôtels, les restaurants, les lieux de divertissement, les dancings, les théâtres et autres se fondent sur l’argument selon lequel ils vont perdre une partie de leur clientèle. Cependant, si les autorités généralisent l’interdiction et l’appliquent dans l’ensemble du pays, la perte de clientèle ne se fera sentir que dans un premier temps et les gens finiront par s’adapter à la situation.
Une autre possibilité est de réserver certains espaces aux fumeurs. La séparation des fumeurs et des non-fumeurs doit être efficace si l’on veut obtenir les bénéfices souhaités; cela appelle la mise en place de barrière pour éviter que les non-fumeurs n’inhalent de la fumée de tabac. La séparation doit être matérielle; si l’installation de climatisation utilise de l’air recyclé, l’air des zones fumeurs ne doit pas être mélangé à celui des zones non-fumeurs. La création d’espaces réservés aux fumeurs implique donc, pour les exploitants qui acceptent un public de fumeurs, des frais de construction et de cloisonnement additionnels.
En dehors des lieux où il est totalement interdit de fumer pour des raisons de sécurité (risques d’explosion ou d’incendie), il devrait aussi exister des locaux — tels que les complexes sportifs, les établissements de soins, les écoles et les crèches — où il est interdit de fumer même en l’absence de risques de cette nature.
Les restrictions du tabagisme sur les lieux de travail doivent aussi être considérées à la lumière des arguments exposés ci-dessus. Il appartient aux autorités, aux chefs d’entreprise et aux syndicats de mettre sur pied des programmes destinés à diminuer la consommation de tabac sur les lieux de travail. En général, les campagnes de ce genre sont efficaces.
Dans toute la mesure possible, il est recommandé de créer des zones non-fumeurs afin d’établir une politique claire de lutte contre le tabagisme et d’aider les non-fumeurs à défendre leur droit de ne pas devenir des fumeurs passifs. S’il y a conflit entre un fumeur et un non-fumeur, il devrait être de règle de donner toujours la préférence au non-fumeur. Lorsqu’il n’est pas possible d’établir une séparation, il faut imposer au fumeur de s’abstenir de fumer dans le local qu’il partage avec un non-fumeur.
En dehors des lieux où il est interdit de fumer pour des raisons de santé ou de sécurité, il convient de ne pas négliger la possibilité d’une synergie entre les effets de la pollution chimique et ceux de la fumée de tabac. Le poids de ces considérations devrait normalement conduire à une large extension des restrictions de fumer, en particulier dans l’industrie.
Un autre moyen réglementaire sur lequel comptent les pouvoirs publics pour diminuer le tabagisme est de taxer plus fortement le tabac, notamment les cigarettes. Cette politique viserait à réduire la consommation de tabac et se traduirait par une relation inverse entre le prix du tabac et sa consommation. Les résultats pourraient être mesurés en comparant la situation dans différents pays. Cette mesure est considérée comme étant efficace lorsque la population est avertie à l’avance des dangers du tabagisme et qu’il lui est conseillé d’arrêter de fumer. Une augmentation du prix du tabac peut être une incitation à arrêter de fumer. Pourtant, cette politique a beaucoup d’opposants qui fondent leurs critiques sur les arguments résumés brièvement ci-dessous.
Premièrement, d’après de nombreux spécialistes, il semble que le fait d’augmenter le prix du tabac pour des raisons fiscales se traduit par une diminution de la consommation de tabac qui n’est que provisoire. Les fumeurs reviennent peu à peu à leur niveau de consommation précédent, à mesure qu’ils s’habituent aux nouveaux prix. En d’autres termes, les fumeurs assimilent l’augmentation du prix du tabac à l’élévation d’autres taxes et à l’augmentation générale du coût de la vie.
Deuxièmement, on observe également, dans ce cas, une modification des habitudes. Lorsque les prix augmentent, les fumeurs ont tendance à acheter des marques moins chères et de qualité inférieure, ce qui les exposera probablement à un plus grand risque pour leur santé (soit que les cigarettes n’aient pas de filtre, soit qu’elles contiennent davantage de goudron et de nicotine). Ce changement peut aller jusqu’à rouler soi-même les cigarettes, ce qui élimine toute possibilité de maîtriser le problème.
Troisièmement, de l’avis de nombreux experts, les mesures de ce type tendent à renforcer l’idée que les pouvoirs publics considèrent le tabac et sa consommation comme un autre moyen de prélever des taxes; ce qu’ils veulent, en réalité, c’est que les gens fument pour continuer à prélever des taxes spéciales sur le tabac.
Une autre arme qu’utilisent les pouvoirs publics pour lutter contre le tabagisme est de restreindre, ou tout simplement d’interdire la publicité en faveur du tabac. C’est ainsi que les gouvernements et de nombreuses organisations internationales appliquent une politique d’interdiction de la publicité pour le tabac dans des domaines tels que le sport (du moins certains sports), les soins médicaux, l’environnement et l’enseignement. Cette politique a des avantages incontestables, en particulier lorsqu’elle supprime la publicité dans des domaines qui concernent directement les jeunes, à un moment où ils risquent le plus de prendre l’habitude de fumer.
Le recours régulier à des campagnes antitabac convenablement organisées et financées par certains milieux, tels que le monde du travail, par exemple, qui en fait une question de principe, s’est révélé un moyen très efficace.
Pour compléter ce qui vient d’être dit, ajoutons qu’une éducation des fumeurs afin qu’ils fument «mieux» et réduisent leur consommation de cigarettes est un autre moyen que peuvent envisager les pouvoirs publics pour limiter les effets néfastes du tabagisme sur la santé publique. Ces efforts devraient viser à réduire la consommation journalière de cigarettes, à conseiller aux fumeurs de ne pas avaler la fumée, de ne pas fumer de mégots (la toxicité de la fumée s’accroît à la fin de la cigarette), de ne pas garder la cigarette entre les lèvres et de préférer les marques qui contiennent moins de goudron et de nicotine.
Les mesures de ce type ne réduisent évidemment pas le nombre des fumeurs, mais elles limitent le mal que leur fait le tabac. Certains sont d’avis que ce type de remède a un inconvénient: celui de donner l’impression que le fait de fumer n’est pas intrinsèquement mauvais, puisque l’on montre aux fumeurs comment fumer mieux.
Les mesures législatives et pratiques prises par les pouvoirs publics sont trop lentes et peu productives, en regard de ce qu’il faudrait faire pour lutter efficacement contre le tabagisme. Elles se heurtent souvent à des obstacles juridiques dans leur application, à des accusations de concurrence déloyale, voire au droit des individus à fumer. S’ils sont lents, les progrès faits dans la mise en œuvre de la réglementation n’en sont pas moins réguliers. Il faut, par ailleurs, différencier entre fumeurs actifs et fumeurs passifs. Toutes les mesures qui peuvent aider quelqu’un à s’arrêter de fumer, ou du moins à réduire sensiblement sa consommation quotidienne de tabac, devraient être conçues pour les fumeurs actifs, et tout le poids de la réglementation devrait porter sur la lutte contre cette habitude. Le fumeur passif, quant à lui, devrait pouvoir faire valoir tous les arguments possibles pour défendre son droit à ne pas inhaler de la fumée de tabac et à disposer d’espaces non-fumeurs à la maison, au travail et durant ses loisirs.
En ce qui concerne la pollution, l’air des locaux intérieurs des bâtiments non industriels présente plusieurs caractéristiques qui le différencient de l’air extérieur et de l’air que l’on trouve dans les lieux de travail industriels. Outre les contaminants présents dans l’atmosphère, l’air intérieur contient également des polluants libérés par les matériaux de construction ou produits par les activités qui se déroulent à l’intérieur du bâtiment. Les concentrations de contaminants dans l’air intérieur sont généralement égales ou inférieures à celles de l’air extérieur, selon l’intensité et l’efficacité de la ventilation. Les contaminants générés par les matériaux de construction ne sont normalement pas les mêmes que ceux de l’air extérieur et leurs concentrations sont plus élevées, tandis que ceux qui sont liés aux activités intérieures dépendent de la nature de ces activités et peuvent être les mêmes que ceux de l’air extérieur (c’est le cas du CO et du CO2, notamment).
Pour ces diverses raisons, les polluants présents dans l’air des bâtiments non industriels sont nombreux et variés et leurs niveaux de concentration sont faibles (sauf lorsque leur production est intense). Tout dépend des conditions atmosphériques et climatiques, des caractéristiques du bâtiment, de l’efficacité de sa ventilation et des activités qui s’y déroulent.
Une grande partie des méthodes utilisées pour évaluer la qualité de l’air intérieur est empruntée à l’hygiène industrielle et à la métrologie des immissions de l’air extérieur. Il existe peu de méthodes élaborées spécialement pour ce type d’analyses, bien que certaines organisations, notamment l’Organisation mondiale de la santé (OMS) et l’Agence pour la protection de l’environnement (Environmental Protection Agency (EPA)), aux Etats-Unis, mènent actuellement des recherches dans ce domaine. Une autre difficulté tient à la pénurie d’informations sur la relation entre l’exposition et ses effets lorsqu’il s’agit d’expositions de longue durée à de faibles concentrations de polluants.
Les méthodes analytiques employées en hygiène industrielle sont destinées à mesurer des concentrations élevées et il n’en existe pas pour de nombreux polluants, alors que les contaminants contenus dans l’air intérieur des bâtiments peuvent être nombreux et variés et qu’à quelques exceptions près, leurs concentrations sont plutôt faibles. Beaucoup de méthodes de l’hygiène industrielle peuvent être appliquées à l’évaluation de l’air intérieur à condition de les adapter aux concentrations présentes, d’augmenter leur sensibilité sans perte de précision (en augmentant, par exemple, le volume d’air analysé) et de vérifier leur spécificité.
D’un autre côté, les méthodes employées pour mesurer les concentrations de polluants dans l’air extérieur sont les mêmes que celles qui sont utilisées pour l’air intérieur; elles peuvent donc être soit appliquées directement à l’intérieur, soit être facilement adaptées. Il importe, néanmoins, de ne pas oublier que certaines de ces méthodes sont conçues pour l’analyse directe d’un échantillon, alors que d’autres nécessitent des appareils encombrants et parfois bruyants et le prélèvement de grandes quantités d’air, ce qui risque de fausser les résultats.
On peut, pour améliorer la qualité de l’air intérieur, utiliser la procédure classique que l’on applique pour le contrôle du milieu de travail. Elle consiste à identifier et à quantifier un problème, à proposer des mesures correctives et à veiller à leur mise en œuvre, et à évaluer enfin leur efficacité après un certain laps de temps. Cette procédure habituelle n’est pas toujours la mieux adaptée dans le cas qui nous intéresse, car elle est très minutieuse et exige la prise de nombreux échantillons; ce n’est pas toujours nécessaire dans notre cas. Les méthodes exploratoires — qu’il s’agisse d’une simple inspection visuelle ou d’une analyse de l’air ambiant par des méthodes directes — peuvent fournir une idée de la concentration de polluants et permettent souvent de résoudre les problèmes rencontrés. Une fois que les mesures correctives adéquates ont été prises, les résultats peuvent être évalués par un nouvel ensemble de mesurages. Ce n’est qu’en l’absence d’amélioration notable que des contrôles plus approfondis ou une étude analytique complète se justifient (Swedish Work Environment Fund, 1988).
Les principaux avantages de ces mesurages exploratoires par rapport aux méthodes classiques sont leur économie, leur rapidité et leur efficacité. Ils exigent évidemment un personnel com-pétent et expérimenté et l’emploi d’un matériel approprié. La figure 44.5 résume les objectifs visés par les différentes étapes de la procédure.
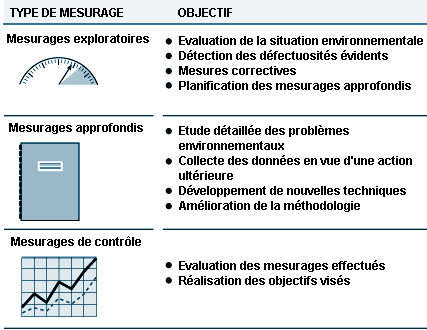
Le contrôle analytique de la qualité de l’air intérieur ne devrait être envisagé qu’en dernier recours, lorsque les résultats négatifs des mesurages exploratoires en ont démontré l’utilité, ou qu’une évaluation ultérieure ou un contrôle des résultats initiaux s’avèrent nécessaires.
Même si l’on connaît d’avance les sources et la nature des contaminants, il convient de les vérifier en prélevant des échantillons, même en nombre limité, dans chacun des locaux étudiés. Ces prélèvements devraient être planifiés avec soin afin de définir leur objet, la méthode à mettre en œuvre, leur emplacement et le moment le plus approprié pour y procéder.
Le ou les polluants à étudier devraient être identifiés au préalable. Compte tenu du type de question auxquelles on souhaite pouvoir répondre, il conviendra de décider s’il faut procéder à des mesurages d’émissions, ou d’immissions .
Le mesurage des émissions devrait permettre de déterminer les effets des diverses sources de pollution, des conditions climatiques, des caractéristiques du bâtiment et des interventions humaines, en vue de contrôler les sources d’émissions et d’améliorer ainsi la qualité de l’air intérieur. Il existe différentes techniques pour procéder à ce genre de mesurages: on peut placer un appareil de captage près de la source d’émission, définir une zone d’observation et y étudier les émissions en situation réelle, ou encore travailler en simulation en faisant appel à des systèmes qui reposent sur des mesures d’espace de tête.
Le mesurage des immissions devrait permettre de déterminer le niveau de pollution de l’air intérieur dans les différentes zones du bâtiment et d’établir ainsi une carte générale de la pollution intérieure. Grâce à ces mesurages et en délimitant les diverses zones où sont pratiquées différentes activités et calculant le temps que les gens ont consacré chaque jour à chacune de leurs tâches, il sera possible de déterminer les niveaux d’exposition. Un autre moyen de procéder est d’équiper chaque travailleur d’un appareil de prélèvement individuel.
Il est parfois préférable, si les polluants sont nombreux et variés, de s’en tenir à quelques substances représentatives du milieu considéré afin de limiter le coût des opérations sans compromettre la représentativité de leurs résultats.
Le choix du type de mesurage à effectuer dépendra de la méthode qu’il est possible d’appliquer (lecture directe ou prélèvement suivis d’analyse) et de l’objectif visé (émission ou immission).
Le lieu choisi pour les prélèvements devrait être celui qui est le plus approprié et qui fournira les échantillons les plus représentatifs. Il faut donc bien connaître le bâtiment étudié: orientation par rapport au soleil, nombre d’heures d’exposition directe au soleil; nombre d’étages; distribution interne; ventilation naturelle ou mécanique; possibilité d’ouvrir les fenêtres; etc. Il est également nécessaire de connaître l’origine des plaintes enregistrées et de savoir si les problèmes se posent aux étages élevés ou inférieurs, en des endroits clos ou éloignés des fenêtres ou dans des zones mal ventilées ou mal éclairées, par exemple. On choisira les meilleurs endroits de prélèvement en tenant compte de l’ensemble des données recueillies.
La question de savoir à quel moment il convient de procéder aux prélèvements ou aux mesurages dépend de la façon dont les concentrations de polluants évoluent dans le temps. Ce peut être tôt le matin, pendant la journée de travail ou en fin de journée; au début ou en fin de semaine; en hiver ou en été; quand la climatisation fonctionne ou lorsqu’elle est arrêtée ou à d’autres moments.
Pour en décider, il importe de connaître la dynamique de l’environnement intérieur étudié et les objectifs des mesurages entrepris, qui seront eux-mêmes fonction des types de polluants considérés. La dynamique de l’environnement intérieur est influencée par la diversité des sources de pollution, les caractéristiques physiques des locaux étudiés, la distribution de ces locaux, le système de ventilation et de climatisation en place, les conditions atmosphériques extérieures (vent, température, etc.) et les caractéristiques du bâtiment (nombre de fenêtres, leur orientation, etc.).
Les objectifs que l’on s’est fixés détermineront la périodicité des prélèvements. Si l’on estime que les contaminants présents peuvent avoir des effets durables sur la santé, on déterminera les concentrations moyennes sur de longues périodes. Si l’on suspecte que les émissions sont intenses, mais de courte durée, il y aura lieu d’effectuer des prélèvements fréquents sur de courtes périodes afin de déterminer le moment où elles se produisent. Pour les substances qui peuvent avoir des effets très marqués, mais non cumulatifs, des mesurages de courte durée suffiront. Dans bien des cas, toutefois, le choix des méthodes de prélèvement et de mesurage dépendra des appareils et des instruments dont on dispose.
Si, une fois que toutes ces questions ont été prises en compte, l’origine du problème n’a pu être établie, ou si le problème se pose à nouveau peu de temps après, la décision visant le lieu et le moment des prélèvements sera prise au hasard, le nombre des échantillons étant alors fonction du niveau de fiabilité souhaité et du coût de l’opération.
Les méthodes dont on dispose pour le mesurage ou pour le prélèvement et l’analyse des échantillons d’air intérieur peuvent être regroupées en deux catégories: les méthodes par lecture directe, et celles qui nécessitent un prélèvement suivi d’une analyse.
Dans les méthodes par lecture directe, le prélèvement de l’échantillon et le mesurage de la concentration de polluant sont simultanés; ces méthodes sont rapides et leurs résultats quasiment instantanés, ce qui permet d’obtenir des données assez précises à un coût relativement modéré. Elles comprennent les tubes colorimétriques et les analyseurs spécifiques .
Les tubes détecteurs colorimétriques sont basés sur le changement de coloration d’un réactif au contact de la substance à étudier. Les tubes les plus courants contiennent un réactif absorbant solide; l’air est aspiré dans le tube à l’aide d’une pompe à main ou d’une poire. L’utilisation de ces tubes est limitée aux mesurages de nature préliminaire et à ceux qui portent sur des émissions sporadiques, car leur sensibilité est assez faible, sauf pour certains polluants tels que le CO et le CO2 dont les concentrations dans l’air peuvent être élevées. En outre, les indications fournies par ces tubes manquent de précision, et il faut tenir compte des interférences si d’autres contaminants sont également présents dans l’atmosphère à tester.
Dans le cas des analyseurs spécifiques, la détection des polluants se fonde sur les principes de la physique (électricité, thermodynamique, électromagnétisme) et de la chimie. La plupart des analyseurs de ce type sont utilisables pour des mesurages de courte comme de longue durée et permettent d’obtenir un profil de contamination en un lieu donné. Leur précision est fixée par le fabricant et leur usage correct exige des étalonnages périodiques en atmosphères contrôlées ou avec des mélanges de gaz certifiés. Les appareils sont de plus en plus précis et leur sensibilité s’est affinée. Beaucoup sont équipés d’une mémoire incorporée qui permet de stocker les résultats des mesurages, lesquels seront ensuite aptes à être traités par ordinateur.
Selon la technique utilisée, on distingue les méthodes de prélèvement et d’analyse actives (ou dynamiques) et les méthodes passives .
Avec les systèmes actifs, les polluants sont captés en aspirant l’air à analyser au travers de filtres, d’adsorbants solides ou de solutions absorbantes ou réactives contenues dans des barboteurs; dans certains appareils, l’air vient imprégner un matériau poreux. On procède ensuite à l’analyse du contaminant ou des composés de la réaction à laquelle il a donné lieu. Le matériel requis comprend un agent fixateur, une pompe à air et un dispositif pour mesurer le volume d’air prélevé soit directement, soit en déterminant le débit et la durée de passage de l’air.
Le débit d’échantillonnage ou le volume d’air prélevé sont précisés dans des manuels ou peuvent être déterminés par des tests préliminaires. Ils dépendront de la quantité et du type d’absorbant ou d’adsorbant utilisé, des polluants considérés, de l’objet du mesurage (émission ou immission) et des conditions de l’atmosphère ambiante au moment du prélèvement (humidité, température et pression). La collecte sera plus efficace si l’on réduit le débit d’admission de l’air ou si l’on augmente la quantité de fixateur soit directement soit en tandem.
Un autre type de prélèvement actif consiste à capter directement l’air à analyser dans un sac ou tout autre récipient inerte et imperméable. Ce type de collecte d’échantillons est employé pour certains gaz (CO, CO2, H2S, O2); il est utile pour un mesurage préliminaire lorsqu’on ne connaît pas le type de polluant. L’inconvénient est que si l’on ne concentre pas l’échantillon, la sensibilité risque d’être insuffisante et il faudra sans doute augmenter la concentration en laboratoire.
Les systèmes passifs captent les polluants par diffusion ou par infiltration sur une base qui peut être un adsorbant solide nu ou imprégné d’un réactif spécifique. Ces systèmes sont plus commodes et d’utilisation plus aisée que les systèmes actifs. Nul besoin d’une pompe pour aspirer l’échantillon, ni d’un personnel formé. Toutefois, le prélèvement peut prendre du temps et ne fournir que des niveaux de concentration moyens. La méthode ne se prête pas à la mise en évidence de pics de concentration, pour lesquels il vaut mieux faire appel aux systèmes actifs. L’utilisation correcte des systèmes passifs exige la connaissance de la vitesse de captage de chaque polluant, qui dépend du coefficient de diffusion du gaz ou de la vapeur considérés ainsi que du modèle de l’analyseur.
Le tableau 44.10 présente une synthèse des principales caractéristiques des différentes méthodes de mesurage. Quant au tableau 44.11, il regroupe les diverses méthodes utilisées pour prélever et analyser les échantillons des polluants de l’air intérieur les plus courants.
|
Caractéristiques |
Méthode active |
Méthode passive |
Lecture directe |
|
Mesures à intervalles de temps réguliers |
+ |
+ |
|
|
Mesures de long durée |
+ |
+ |
|
|
Monitorage |
+ |
||
|
Concentration de l�échantillon |
+ |
+ |
|
|
Mesure de l�immission |
+ |
+ |
+ |
|
Mesure de l�émission |
+ |
+ |
+ |
|
Réponse immédiate |
+ |
+ signifie que la méthode considérée convient aux critères de mesure souhaités.
|
Polluant |
Lecture directe |
Méthodes |
Analyse |
||
|
Captage par diffusion |
Captage par concentration |
Captage direct |
|||
|
Monoxyde de carbone |
Cellule électrochimique |
Sac ou récipient inerte |
GCa |
||
|
Ozone |
Chimiluminescence |
Barboteur |
UV-Visb |
||
|
Dioxyde de soufre |
Cellule électrochimique |
Barboteur |
UV-Vis |
||
|
Dioxyde d�azote |
Chimiluminescence Cellule électrochimique |
Filtre imprégné d�un réactif |
Barboteur |
UV-Vis |
|
|
Dioxyde de carbone |
Spectroscopie infrarouges |
Sac ou récipient inerte |
CG |
||
|
Formaldéhyde |
— |
Filtre imprégné d�un |
Barboteur |
CLHP |
|
|
Composé organiques volatiles (COV) |
CG portable |
Adsorbants solides |
Adsorbants solides |
Sac ou récipient interte |
CG (DCEd-DIFe-DTf-DPIg) |
|
Pesticides |
— |
Adsorbants solides |
CG (DCE-DIF-DT) |
||
|
Matières particulaires |
— |
Capteur optique |
Filtre |
Impacteur |
Gravimétrie |
—: méthode inapplicable pour le polluant.
a CG: chromatographie en phase gazeuse. b UV-Vis: spectrophotométrie ultraviolette. c CLHP: chromatographie en phase liquide de haute précision. d DCE: détecteur à capture d�électrons. e DIF: détecteur à ionisation de flamme. f DT: détecteur thermo-ionique. g DPI: détecteur à-ionisation photoélectrique. h SM: spectrométrie de masse.
Pour décider quelle est la meilleure méthode de prélèvement, il importe en premier lieu de savoir s’il existe des méthodes validées pour les polluants considérés et si l’on dispose des instruments et du matériel appropriés pour leur application. On a besoin en général de connaître le coût et la sensibilité de chaque méthode, ainsi que les possibilités d’interférences.
Il est aussi utile d’avoir une idée des concentrations minimales que l’on compte mesurer. La concentration minimale d’un polluant dépend directement de la quantité (masse) de polluant qui peut être prélevée dans les conditions requises par la méthode choisie (système de captage du polluant, durée du prélèvement ou volume d’air prélevé, par exemple). C’est cette quantité minimale qui définit la sensibilité requise. On la calcule à partir des données de référence trouvées dans la documentation relative au polluant ou au groupe de polluants considérés, pour autant que ces données aient été obtenues par une méthode analogue à celle que l’on compte utiliser. Ainsi, si l’on constate que des concentrations d’hydrocarbures de l’ordre de 30 µg/m3 sont courantes dans la zone étudiée, la méthode analytique choisie devrait permettre de les mesurer facilement. En supposant que l’échantillon soit recueilli dans un tube de charbon actif en quatre heures, avec un débit de 0,5 litre d’air par minute, la masse d’hydrocarbures présente dans l’échantillon sera égale au produit du débit par la durée du prélèvement (c’est-à-dire au volume) multiplié par la concentration pondérale. Dans l’exemple ci-dessus, elle serait égale à:
On pourra donc, pour détecter ces hydrocarbures, faire appel à toute méthode nécessitant un échantillon dont la masse de polluant ne dépasse pas 3,6 µg.
Une autre estimation pourrait être basée sur la valeur limite d’exposition dans l’air intérieur pour le polluant considéré. Si ce genre de donnée n’est pas disponible et si l’on ne connaît ni les concentrations habituelles dans l’air intérieur, ni le rythme d’émission du polluant dans l’espace, on peut utiliser des approximations fondées sur les concentrations de ce polluant potentiellement dangereuses pour la santé. La méthode choisie devrait permettre de mesurer 10% de la valeur limite établie ou de la concentration minimale susceptible de mettre la santé en danger. Même si la méthode d’analyse retenue a un degré de sensibilité acceptable, il est possible que l’on rencontre des concentrations de polluants plus faibles que la valeur de la limite inférieure de détection de la méthode choisie. Il faut en tenir compte dans le calcul des concentrations moyennes. Ainsi, si trois lectures sur dix sont inférieures à la limite de détection, il faudra calculer deux moyennes, l’une où l’on donne à ces trois lectures la valeur zéro, et l’autre où on leur donne la valeur de la limite inférieure de détection, ce qui aboutira à une moyenne minimale et à une moyenne maximale. La vraie moyenne se trouvera entre les deux.
Les polluants de l’air des locaux intérieurs sont nombreux et normalement en de faibles concentrations. La méthodologie disponible pour leur évaluation est fondée sur l’adaptation des méthodes utilisées pour contrôler la qualité de l’air extérieur et celle de l’atmosphère des sites industriels. Cette adaptation exige que l’on modifie la plage des concentrations recherchées, lorsque la méthode le permet, en utilisant des temps de prélèvement plus longs et de plus grandes quantités d’adsorbants ou d’absorbants. Ces modifications sont valables à condition qu’elles n’entraînent pas de perte de fiabilité ou de précision. Le mesurage d’un mélange de contaminants est un processus généralement coûteux, et les résultats obtenus sont peu précis. Très souvent, tout ce que l’on pourra obtenir sera un profil de pollution montrant le niveau de contamination intérieure pendant les périodes de prélèvement par rapport à un air pur, à l’air extérieur ou à l’atmosphère d’autres espaces intérieurs. Pour contrôler ce profil de pollution, on a recours à des moniteurs ou analyseurs à lecture directe, mal acceptés s’ils sont trop bruyants ou trop encombrants. On s’efforce actuellement de mettre au point des appareils toujours plus petits et moins bruyants dont la sensibilité et la précision soient améliorées. Le tableau 44.12 résume la situation actuelle en ce qui concerne les méthodes utilisées pour les différents types de contaminants.
|
Polluant |
Analyseurs à lecture directea |
Prélèvement suivi d�analyse |
|
Monoxyde de carbone |
+ |
+ |
|
Dioyde de carbone |
+ |
+ |
|
Dioxyde d�azote |
+ |
+ |
|
Formaldéhyde |
— |
+ |
|
Dioxyde de soufre |
+ |
+ |
|
Ozone |
+ |
+ |
|
COV |
+ |
+ |
|
Pesticides |
— |
+ |
|
Matières particulaires |
+ |
+ |
a + = courants; � = inapplicable.
Ce sont les méthodes actives qui sont les plus couramment utilisées pour le prélèvement et l’analyse des gaz. Elles font appel à des solutions absorbantes ou à des adsorbants solides, ou au prélèvement direct d’échantillons d’air dans un sac ou autre récipient inerte et étanche. Pour empêcher qu’une partie de l’échantillon ne se perde et obtenir des mesures plus précises, le volume de l’échantillon doit être inférieur aux volumes utilisés pour les autres types de pollution, et la quantité d’absorbant ou d’adsorbant plus grande. Il faut veiller particulièrement aux conditions de transport et de stockage des échantillons (les conserver à basse température) et limiter le temps écoulé entre les prélèvements et les analyses. Ces méthodes directes sont très utilisées pour les gaz en raison des améliorations considérables apportées à la performance des appareils modernes, plus sensibles et plus précis qu’auparavant. Grâce à la facilité d’emploi et à la qualité des informations fournies par ces techniques, on tend à les substituer de plus en plus aux méthodes d’analyse traditionnelles. Le tableau 44.13 indique les niveaux de détection minimaux que l’on peut obtenir pour quelques gaz courants, en fonction de la méthode de prélèvement et d’analyse employée.
|
Polluant |
Analyseurs à lecture directe |
Prélèvement et analyse active/passive |
|
Monoxyde de carbone |
1,0 ppm |
0,05 ppm |
|
Dioxyde d�azote |
2 ppb |
1,5 ppb (1 semaine)b |
|
Ozone |
4 ppb |
5,0 ppb |
|
Formaldéhyde |
5,0 ppb (1 semaine)b |
a Les analyseurs de monoxyde de carbone qui utilisent la spectroscopie infrarouge ont toujours une sensibilité suffisante.
b Durée de l�exposition pour les analyseurs passifs.
Ces gaz sont des polluants fréquemment présents dans l’air intérieur. On mesure leur concentration à l’aide de moniteurs qui peuvent les détecter directement par des procédés électrochimiques ou infrarouges, encore que les détecteurs infrarouges ne soient pas très sensibles. On peut aussi prélever directement des échantillons d’air dans des sacs inertes et étanches puis analyser ces échantillons par chromatographie en phase gazeuse, grâce à un détecteur à ionisation de flamme qui transforme d’abord les gaz en méthane par une réaction catalytique. Les détecteurs à conduction thermique sont en général suffisamment sensibles pour mesurer les concentrations ordinaires de CO2.
Pour détecter le dioxyde d’azote (NO2) dans l’air intérieur, on prélève des échantillons qui sont analysés ultérieurement; ces méthodes passives posent toutefois des problèmes de sensibilité qui devraient pouvoir être résolus à l’avenir. La méthode la plus connue est celle du tube de Palmes dont la sensibilité se situe à 300 ppb environ. Dans les bâtiments non industriels, les prélèvements devraient s’étendre sur cinq jours au moins si l’on veut obtenir une limite de détection de 1,5 ppb, ce qui est le triple de la valeur d’essai à blanc pour une exposition d’une semaine. Des analyseurs portatifs mesurant en temps réel ont aussi été mis au point. Ils font appel à la réaction de chimiluminescence entre le NO2 et le luminol réactif; les résultats obtenus par cette méthode peuvent néanmoins être affectés par la température, tandis que leur linéarité et la sensibilité de la méthode dépendent des propriétés de la solution de luminol utilisée. Les analyseurs équipés de capteurs électrochimiques ont amélioré la sensibilité, mais ils sont sujets à des interférences provenant de composés contenant du soufre (Freixa, 1993).
Pour mesurer le dioxyde de soufre (SO2) dans un local intérieur, on recourt à la spectrophotométrie. L’échantillon d’air barbote dans une solution de tétrachloromercuriate de potassium pour former un complexe stable qui sera analysé par spectrophotométrie après réaction avec de la pararosaniline. D’autres méthodes se fondent sur la photométrie de flamme et sur la fluorescence ultraviolette pulsée; il existe aussi des méthodes où la mesure s’obtient avant l’analyse spectroscopique. Cette technique, utilisée pour l’analyse de l’air extérieur, ne convient pas à l’analyse de l’air intérieur, car elle manque de spécificité et les appareils nécessitent souvent un système de ventilation pour éliminer les gaz qu’ils génèrent. Etant donné que les émissions de SO2 ont fortement diminué et que ce composé n’est plus considéré comme un important polluant de l’air intérieur, le développement d’analyseurs pour la détection de ce gaz n’a pas beaucoup progressé. Il existe également des appareils portatifs qui peuvent détecter le SO2 à partir de la pararosaniline (Freixa, 1993).
La présence d’ozone (O3) dans les bâtiments est assez rare et se limite aux situations où ce gaz est produit de manière continue; en effet, il se décompose rapidement. On le mesure par des méthodes d’analyse directe, avec des tubes colorimétriques ou par chimiluminescence. Il peut aussi être détecté par des techniques d’hygiène industrielle facilement adaptables à l’évaluation de la qualité de l’air intérieur. Les échantillons sont préparés en utilisant une solution absorbante d’iodure de potassium en milieu neutre avant d’être soumis à une analyse spectrophotométrique.
Le formaldéhyde est un important polluant de l’air intérieur; en raison de ses caractéristiques chimiques et toxiques, il est recommandé d’en faire une analyse séparée. Les différentes méthodes de détection du formaldéhyde dans l’air sont toutes basées sur le prélèvement d’échantillons soit à l’aide d’un fixateur actif, soit par diffusion. La méthode de captage la plus appropriée dépendra de la nature du prélèvement (émission ou immission) et de la sensibilité de la méthode analytique. Les méthodes traditionnelles partent d’un échantillon obtenu en faisant barboter de l’air dans de l’eau distillée ou dans une solution de bisulfate de sodium à 1% portée à 5 °C qui est ensuite analysée par spectrofluorométrie. Il importe que les échantillons soient conservés à 5 °C. Le SO2 et les composants de la fumée de tabac peuvent créer des interférences. Les systèmes actifs ou les méthodes de captage des polluants par diffusion sur des adsorbants solides sont de plus en plus fréquemment utilisés pour les analyses de l’air intérieur; ils comportent tous une base qui peut être un filtre ou un solide saturé par un réactif tel que le bisulfate de sodium ou la 2,4-diphénylhydrazine. Les méthodes de captage du polluant par diffusion, outre les avantages généraux qu’elles présentent, sont plus sensibles que les méthodes actives, car la durée d’obtention des échantillons est plus longue (Freixa, 1993).
Les méthodes employées pour la surveillance des vapeurs organiques dans l’air intérieur doivent répondre à une série de critères: elles devraient avoir une sensibilité de l’ordre de parties par milliard (ppb) ou de parties par billion (ppt); les appareils dont on se sert pour prélever les échantillons ou procéder à une analyse directe devraient être portatifs et faciles à utiliser sur le terrain; les résultats fournis devraient être précis et reproductibles. De nombreuses méthodes répondent à ces critères, mais celles qui sont le plus fréquemment employées pour analyser l’air intérieur se fondent sur le prélèvement d’échantillons et leur analyse ultérieure. Il existe bien sûr des méthodes de détection directe qui font appel à des chromatographes en phase gazeuse portables et à différentes méthodes de détection, mais ces appareils sont coûteux, leur emploi est compliqué et seules des personnes qualifiées sont capables de s’en servir. Pour les composés organiques polaires et non polaires dont le point d’ébullition se situe entre 0 °C et 300 °C, l’adsorbant le plus utilisé, pour les méthodes actives comme pour les méthodes passives, est le charbon actif. On peut aussi avoir recours à des polymères poreux et à des résines polymères telles que le Tenax GC, le XAD-2 et l’Ambersorb (le plus employé est le Tenax). Les échantillons recueillis sur charbon actif sont extraits à l’aide de sulfure de carbone avant d’être analysés par chromatographie en phase gazeuse avec ionisation de flamme, par capture d’électrons ou par spectrométrie de masse, ce qui permet une analyse qualitative et quantitative à la fois. Les échantillons obtenus sur Tenax sont généralement extraits par désorption thermique à l’hélium, puis condensés dans un piège d’azote froid avant d’être traités par chromatographie. Une autre méthode courante consiste à prélever directement les échantillons dans des sacs ou des récipients inertes et étanches et à les analyser directement par chromatographie en phase gazeuse, ou encore à concentrer d’abord les échantillons sur un adsorbant et un piège froid. Les limites de détection de ces différentes méthodes dépendent du composé à analyser, du volume prélevé, de la pollution de fond et de l’appareil utilisé. La quantification individuelle de chacun des composés présents étant impossible, l’analyse quantitative se fait habituellement par familles, en utilisant des composés de référence spécifiques à chaque famille. La pureté des solvants employés est très importante pour la détection des COV dans l’air intérieur. Si on applique la désorption thermique, la pureté des gaz est importante elle aussi.
Pour détecter les pesticides présents dans l’air intérieur, on a le plus souvent recours à des méthodes qui consistent à prélever des échantillons sur des adsorbants solides, ce qui n’exclut pas d’utiliser des barboteurs ou des systèmes mixtes. L’adsorbant solide le plus communément employé était le polymère poreux Chromosorb 102, mais on tend à lui préférer aujourd’hui les mousses de polyuréthane qui sont capables de capter un plus grand nombre de pesticides. Les méthodes d’analyse varient en fonction du pesticide et de la méthode de prélèvement. Généralement, l’analyse s’effectue par chromatographie en phase gazeuse avec différents détecteurs spécifiques allant de la capture d’électrons à la spectrométrie de masse, qui recèle d’énormes possibilités pour l’identification des composés. L’analyse des composés présente certaines difficultés liées notamment à la contamination des éléments en verre des appareils de prélèvement par des traces de diphényles polychlorés, de phtalates ou de pesticides.
Il existe aujourd’hui, pour l’échantillonnage et l’analyse des particules et des fibres en suspension dans l’air, toute une série de techniques et d’appareils qui sont bien adaptés à l’évaluation de la qualité de l’air intérieur. Les analyseurs permettant une analyse directe de la concentration des particules en suspension dans l’air utilisent des détecteurs de diffusion de la lumière et des méthodes qui font appel au prélèvement d’échantillons, à la granulométrie, à l’analyse pondérale et à l’examen au microscope (optique ou électronique). Ce type d’analyses nécessite un séparateur (élutriateur), tel qu’un cyclone ou un impacteur, afin d’éliminer les particules de gros calibre avant de recueillir les autres sur un filtre. Les cyclones ne peuvent toutefois traiter que de petits volumes, ce qui allonge les séances de prélèvement. Les analyseurs passifs offrent une excellente précision, mais la température ambiante les affecte et ils ont tendance à donner des valeurs trop élevées lorsque les particules sont fines.
Bien que l’air des locaux intérieurs contienne toute une variété de particules d’origine biologique (bioparticules), ce sont les micro-organismes (microbes) qui, dans la plupart des locaux de travail, ont les effets les plus marqués sur la santé. L’air intérieur ne contient pas seulement des micro-organismes tels que les virus, les bactéries, les champignons et les protozoaires, mais aussi des grains de pollen, des phanères animaux et des fragments d’insectes et d’acariens, ainsi que leurs excréments (Wanner et coll., 1993). En plus des aérosols formés par ces bioparticules, on peut aussi rencontrer des composés organiques volatils (COV) provenant d’organismes vivants tels que les plantes d’intérieur et les micro-organismes.
Les grains de pollen contiennent des substances allergènes qui peuvent provoquer des réactions allergiques chez les individus sensibles ou atopiques; ces réactions se manifestent généralement sous la forme d’un «rhume des foins» ou d’une rhinite. On les met le plus souvent sur le compte de l’environnement extérieur; dans l’air intérieur, les concentrations de pollen sont généralement beaucoup plus faibles qu’au dehors. C’est dans les bâtiments où les systèmes de chauffage, de ventilation et de climatisation (CVC) assurent une filtration efficace de l’air extérieur que la différence des concentrations de pollen à l’extérieur et à l’intérieur est la plus grande. Dans les locaux climatisés, les concentrations de pollen sont plus faibles que dans ceux qui sont ventilés naturellement. Les quantités de pollen pourront être plus élevées dans certains locaux de travail décorés de nombreuses plantes vertes ou dans les serres.
Les phanères sont de fines particules de peau, d’ongles, d’écailles, de poils et de plumes (associées à de la salive ou à de l’urine desséchées). Elles représentent une source potentielle d’allergènes capables de provoquer des accès de rhinite ou d’asthme chez les personnes sensibilisées. Les principales sources de phanères dans les environnements intérieurs sont habituellement les chats et les chiens, mais les rats et les souris (souris domestiques, souris de laboratoire ou parasites), les hamsters, les gerbilles (une espèce de gerboise), les cochons d’Inde et les oiseaux en cage peuvent être, eux aussi, des sources d’allergies. Les phanères provenant de ces animaux, de même que des animaux de ferme ou d’agrément (les chevaux, par exemple) peuvent se déposer sur les vêtements. Les travailleurs les plus exposés aux phanères sont sans doute ceux dont l’activité s’exerce dans les élevages d’animaux, dans les laboratoires d’expérimentation animale ou dans des locaux infestés de vermine.
Les insectes et leurs excréments peuvent provoquer des allergies respiratoires et autres; dans la plupart des cas, cependant, il ne semble pas qu’ils contribuent de manière significative à la contamination ambiante. Les particules provenant des blattes (en particulier, Blatella germanica et Periplaneta americana ) peuvent être abondantes dans les milieux de travail insalubres, chauds et humides. L’exposition aux particules des blattes et des autres insectes, y compris les criquets, les charançons, les escarbots de la farine et les mouches à fruits, peut être la cause de problèmes de santé chez les personnes qui travaillent dans des élevages d’animaux ou dans certains laboratoires.
Ces arachnides sont surtout associés à la poussière, mais des fragments provenant de cette famille microscopique d’araignées et de leurs excréments (fèces) peuvent aussi être présents dans l’air intérieur. L’espèce la plus courante est l’acarien de la poussière domestique, Dermatophagoides pteronyssinus. Il constitue, avec sa famille, une cause importante d’allergies respiratoires. Il se développe surtout dans les locaux d’habitation; on le trouve fréquemment dans la literie, mais aussi dans les meubles rembourrés. Fort heureusement, ce type d’ameublement ne pullule pas dans les bureaux. En revanche, les acariens intéressés par la nourriture entreposée et les aliments pour animaux, tels qu’Acarus , Glyciphagus et Tyrophagus, peuvent sécréter des fragments allergènes dans l’air intérieur. Les agriculteurs et les personnes affectées au conditionnement des produits alimentaires sont particulièrement exposés au risque. Enfin, certains acariens, comme D. pteronyssinus , se complaisent dans la poussière des bâtiments, en particulier dans les endroits chauds et humides.
Les virus sont des micro-organismes très importants si l’on tient compte du nombre de problèmes de santé qu’ils peuvent engendrer, mais ils ne peuvent vivre en dehors des cellules et des tissus vivants. Si certains virus sont présents dans l’air recyclé par les systèmes de ventilation et de climatisation, leur principal mode de transmission se fait par contact de personne à personne. Le fait d’inhaler de près des aérosols produits par une toux ou un éternuement, par exemple, est une source importante de rhume et de grippe. Les infections seront donc forcément plus répandues dans les locaux qui connaissent un taux d’occupation élevé. On imagine mal, cependant, ce qui pourrait être fait au stade de la conception d’un bâtiment ou dans sa gestion pour remédier à cet état de choses.
On classe ce type de micro-organismes en deux grandes catégories selon leur réaction à la coloration par la méthode de Gram. Les types les plus courants de Gram+ sont ceux qui proviennent de la bouche, du nez, de l’oropharynx et de la peau, à savoir: Staphylococcus epidermidis, S. aureus et les espèces Aerococcus, Micrococcus et Streptococcus . En général, les bactéries Gram– sont peu nombreuses, alors qu’il peut y avoir beaucoup de bactéries des espèces Actinetobacter , Aeromonas , Flavobacterium et, en particulier, Pseudomonas . On peut trouver l’espèce responsable de la maladie des légionnaires, Legionella pneumophila , dans les canalisations d’eau chaude et dans les humidificateurs des systèmes de climatisation, ainsi que dans les appareils thérapeutiques respiratoires, les jacuzzis, les bains bouillonnants et les cabines de douche. Elle est dispersée par ces installations sous forme d’aérosols aqueux, mais peut aussi pénétrer dans les bâtiments par les aérosols émis par les tours aéro-réfrigérantes se trouvant à proximité. Le temps de survie de L. pneumophila dans l’air intérieur ne dépasse normalement pas quinze minutes.
En plus de la bactérie unicellulaire déjà mentionnée, il existe aussi des types filamenteux qui produisent des spores qui se dispersent dans l’air, à savoir des actinomycètes. Ils sont généralement associés à des matériaux à structures humides et peuvent émettre une odeur de terre caractéristique. Deux de ces bactéries capables de se développer à 60 °C, soit Faenia rectivirgula (appelée autrefois Micropolyspora faeni ) et Thermoactinomyces vulgaris , se réfugient dans les humidificateurs et autres équipements des installations CVC.
Les champignons se divisent en deux groupes: les levures et les moisissures dénommées microfungi d’un côté et, de l’autre, les champignons du plâtre et du bois pourri, connus sous le terme de macrofungi, car ils produisent des spores macroscopiques visibles à l’œil nu. A part les levures unicellulaires, les champignons colonisent des substrats sous la forme de réseaux (mycélium) de filaments (hyphes). Ces champignons filamenteux produisent de nombreuses spores qui se dispersent dans l’air à partir de structures microscopiques sporifères (dans les moisissures) et de grandes structures sporifères (pour les macrofungi).
On trouve les spores de nombreuses moisissures différentes dans l’air des locaux d’habitation et des lieux de travail non industriels; les plus courantes font généralement partie des espèces Cladosporium, Penicillium , Aspergillus et Eurotium . Certaines moisissures de l’air intérieur, telles que Cladosporium spp ., abondent à la surface des feuilles et sur d’autres parties des plantes à l’extérieur, en particulier en été. Cependant, bien que certaines spores contenues dans l’air intérieur puissent provenir du dehors, Cladosporium peut aussi se développer et produire des spores sur les surfaces humides à l’intérieur, et s’ajouter par conséquent à la charge biologique de l’air intérieur. On estime généralement que les différentes espèces de Penicillium prennent naissance à l’intérieur, comme Aspergillus et Eurotium . On trouve des levures dans la plupart des échantillons d’air intérieur, parfois même en grandes quantités. Les levures roses Rhodotorula ou Sporobolomyces prédominent dans la flore portée par le vent; on les trouve aussi sur les surfaces couvertes de moisissures.
Les bâtiments offrent toutes sortes d’abris dans lesquels peuvent se loger les éléments organiques morts qui servent de nutriment à la plupart des champignons et des bactéries et leur permettent de se développer et de produire leurs spores. On trouve ces nutriments dans des matériaux tels que le bois, le papier, la peinture et d’autres revêtements de surface, dans les tapis et les meubles rembourrés, dans la terre des plantes en pots, dans la poussière, dans les squames cutanées et les sécrétions des êtres humains et d’autres animaux, ainsi que dans les aliments, cuits ou crus. Champignons et bactéries s’y développeront s’ils y trouvent suffisamment d’humidité. Les bactéries ne peuvent pousser que sur des surfaces saturées ou dans l’eau des bacs de récupération et des réservoirs des installations CVC. Certaines moisissures nécessitent elles aussi des conditions proches de la saturation alors que d’autres, moins exigeantes, peuvent proliférer sur des matériaux humides, mais non saturés. La poussière est aussi un réceptacle possible; lorsqu’elle est suffisamment humide, elle peut favoriser le développement des moisissures et constituer une source importante de spores qui se mêlent à l’air lorsqu’on la déplace.
Les protozoaires tels qu’Acanthamœba et Nægleria sont des organismes unicellulaires microscopiques qui se nourrissent de bactéries et autres matières organiques présentes dans les humidificateurs, les réservoirs et les bacs de récupération des installations CVC. Des particules de ces protozoaires peuvent se trouver en suspension dans l’air et, semble-t-il, être à l’origine de la fièvre des humidificateurs.
Les composés organiques volatils microbiens (COVM) sont extrêmement variés de par leur composition chimique et leur odeur. Certains sont constitués d’un grand nombre de micro-organismes, alors que d’autres se limitent à certaines espèces particulières. L’alcool dit du champignon — 1-octén-3-ol (qui a une odeur de champignons frais) — fait partie des composés organiques comprenant de nombreuses moisissures différentes. Parmi les autres composés volatils de moisissures moins courants, on trouve le 3,5-diméthyl-1,2,4-trithiolone (à l’odeur fétide), la géosmine, ou 1,10-diméthyl-trans -9-décalol (à odeur de terre), et le 6-pentyl-α-pyrone (à l’odeur de noix de coco ou de moisi). Parmi les bactéries, les espèces de Pseudomonas produisent des pyrazines à l’odeur de pomme de terre pourrie. L’odeur de chacun de ces micro-organismes est le produit d’un mélange complexe de COVM.
Il y a plus de cent ans que l’on procède à l’étude microbiologique de l’air des locaux d’habitation, des écoles et autres bâtiments. Les premiers travaux portaient en général sur la «pureté» microbiologique relative de l’air dans différents types de bâtiments, et sur le rapport qu’elle pouvait avoir avec le taux de mortalité de leurs occupants. En liaison avec l’intérêt que suscite depuis longtemps la propagation des agents pathogènes dans les hôpitaux, le développement d’appareils volumétriques modernes pour effectuer des prélèvements microbiologiques de l’air a conduit, durant les années quarante et cinquante, à étudier de façon systématique les micro-organismes présents dans l’air des hôpitaux, puis à entreprendre des recherches sur les moisissures allergènes connues contenues dans l’air des locaux d’habitation et des établissements publics ainsi que dans l’air extérieur. Au cours des années cinquante et soixante, d’autres travaux ont porté sur les maladies respiratoires d’origine professionnelle telles que le poumon du fermier, la maladie des travailleurs du malt et la byssinose des travailleurs du coton. Bien que le premier cas de fièvre des humidificateurs de type grippal détectée chez un groupe de travailleurs ait été décrit en 1959, ce n’est que dix à quinze années plus tard que de nouveaux cas ont été signalés. On ignore, aujourd’hui encore, la cause de cette affection, mais on suspecte, malgré l’absence de preuves formelles, certains micro-organismes qui pourraient être également à l’origine du syndrome des bâtiments malsains.
Bien que les propriétés allergènes des champignons soient bien connues, ce n’est qu’en 1988 que l’on a fait état de pathologies dues à l’inhalation de toxines fongiques sur un lieu de travail non industriel, en l’occurrence un hôpital du Québec (Mainville et coll., 1988). Les symptômes d’une fatigue extrême observés alors parmi le personnel furent mis sur le compte des mycotoxines trichothécène contenues dans les spores de Stachybotrys atra et de Trichoderma viride . Depuis lors, le «syndrome de fatigue chronique» dû à l’exposition à des poussières mycotoxiques a été diagnostiqué chez des professeurs et des employés d’un collège. Certaines de ces spores ont été à l’origine d’une pathologie suivie de séquelles de nature allergique ou de type toxicose (Johanning, Morey et Jarvis, 1993). D’autres études épidémiologiques ont montré que l’appareil respiratoire peut être affecté par un ou plusieurs facteurs non allergènes associés à des champignons. A cet égard, les mycotoxines produites par certaines espèces de moisissures peuvent jouer un rôle important, mais il est possible également que les troubles respiratoires constatés soient liés à certaines caractéristiques plus générales des champignons inhalés.
Bien que les agents pathogènes soient relativement rares dans l’air intérieur, de nombreux rapports établissent un lien entre les micro-organismes véhiculés dans l’air et certaines allergies telles que la dermatite allergique atopique, la rhinite, l’asthme, la fièvre des humidificateurs et l’alvéolite allergique extrinsèque (AAE), également connue sous le nom de pneumopathie d’hypersensibilité.
On considère généralement que les champignons présents dans les bioaérosols contenus dans l’air intérieur sont plus importants que les bactéries. Du fait qu’ils apparaissent sur les surfaces humides sous forme de taches de moisissure bien visibles, ils sont révélateurs des risques potentiels pour la santé que présente l’humidité dans un bâtiment. Le développement des moisissures contribue quantitativement et qualitativement à la constitution de la flore de moisissures qui ne se trouverait pas autrement dans l’air intérieur. De même que les bactéries Gram– et les actinomycètes, les champignons hydrophiles sont des indicateurs de sites à forte humidité (visible ou cachée) où la qualité de l’air intérieur est donc mauvaise. Il s’agit en particulier de Fusarium , de Phoma , de Stachybotrys , de Trichoderma , de Ulocladium et des levures et, plus rarement, de pathogènes opportunistes tels qu’Aspergillus fumigatus et Exophiala jeanselmei . De fortes concentrations de moisissures ayant divers degrés de xérophilie peuvent, du fait qu’elles ont de plus faibles besoins en eau, être le signe de sites d’amplification moins humides, mais néanmoins propices à leur développement. Les moisissures abondent dans la poussière domestique, et un grand nombre d’entre elles peuvent aussi être la marque d’une atmosphère poussiéreuse. Cela va des espèces Cladosporium légèrement xérophiles jusqu’aux espèces très xérophiles telles qu’Aspergillus penicillioides , Eurotium et Wallemia, en passant par des espèces modérément xérophiles telles qu’Aspergillus versicolor , Penicillium, P. aurantiogriseum et P. chrysogenum .
Les pathogènes fongiques sont rares dans l’air intérieur, mais A. fumigatus et certains autres micro-organismes opportunistes du type Aspergillus, capables d’envahir les tissus humains, peuvent se développer dans la terre des plantes en pots tandis qu’Exophiala jeanselmei peut se développer dans les canalisations. Bien que leurs spores et celles d’autres pathogènes opportunistes tels que Fusarium solani et Seudallescheria boydii soient inoffensives chez les personnes en bonne santé, elles peuvent être dangereuses pour celles qui présentent un déficit immunitaire.
Les champignons véhiculés par l’air sont une cause de maladies allergiques beaucoup plus importante que les bactéries, bien qu’il semble qu’en Europe, tout au moins, les allergènes fongiques soient moins nocifs à cet égard que le pollen, les acariens de la poussière domestique et les phanères animaux. On a vu qu’un grand nombre de champignons sont allergènes. Le tableau 44.14 énumère quelques champignons présents dans l’air intérieur qui sont le plus souvent cités comme facteurs de rhinite ou d’asthme. Certaines espèces d’Eurotium et d’autres moisissures extrêmement xérophiles de la poussière domestique jouent sans doute un rôle plus important dans l’étiologie des cas de rhinite et d’asthme qu’on ne le pensait jusqu’ici. La dermatite allergique due aux champignons est beaucoup moins fréquente que la rhinite et l’asthme que peuvent provoquer Alternaria , Aspergillus ou Cladosporium . Certains cas relativement rares d’alvéolite allergique extrinsèque ont été attribués à toute une série de champignons allant de la levure Sporobolomyces au macrofungus du bois pourri Serpula (voir tableau 44.15). On estime généralement que pour que se manifestent des symptômes d’AAE, il faut que l’individu ait été exposé à au moins un million de spores par m3 d’air, mais probablement à plus de cent millions de spores contenant des allergènes. De tels niveaux de contamination ne se produisent dans un bâtiment qu’en cas de croissance fongique extrêmement abondante.
|
Alternaria |
Geotrichum |
Serpula |
|
Aspergillus |
Mucor |
Stachybotrys |
|
Cladosporium |
Penicillium |
Stemphylium/Ulocladium |
|
Eurotium |
Rhizopus |
Wallemia |
|
Fusarium |
Rhodotorula/Sporobolomyces |
|
Type |
Micro-organisme |
Source |
|
Bactéries |
Bacillus subtilis |
Bois pourri |
|
Faenia rectivirgula |
Humidificateurs |
|
|
Pseudomonas aeruginosa |
Humidificateurs |
|
|
Thermoactinomyces vulgaris |
Climatiseurs |
|
|
Champignons |
Aureobasidium pullulans |
Saunas; murs et parois |
|
Cephalosporium sp. |
Fondations; humidificateurs |
|
|
Cladosporium sp. |
Salles de bains non ventilées |
|
|
Mucor sp. |
Systèmes de chauffage à air pulsé |
|
|
Penicillium sp. |
Systèmes de chauffage à air pulsé; humidificateurs |
|
|
P. casei |
Murs et parois |
|
|
P. chrysogenum/P. cyclopium |
Planchers |
|
|
Serpula lacrimans |
Pourriture sèche des bois de charpente |
|
|
Sporobolomyces |
Murs et parois; plafonds |
|
|
Trichosporon cutaneum |
Bois; nattes |
Comme on l’a vu, il est potentiellement dangereux d’inhaler les spores d’espèces toxinogènes (Sorenson, 1989; Miller, 1993). Les spores de Stachybotrys ne sont pas les seules à contenir des concentrations élevées de mycotoxines. Bien que les spores de cette moisissure — qui se développe sur les papiers peints et autres substrats cellulosiques dans les bâtiments humides, et qui est, elle aussi, allergène — contiennent des mycotoxines extrêmement puissantes, on trouve souvent dans l’air intérieur d’autres moisissures toxinogènes, parmi lesquelles Aspergillus (particulièrement A. versicolor ) et Penicillium (P. aurantiogriseum et P. viridicatum ) ainsi que Trichoderma . Les expériences qui ont été faites montrent qu’un certain nombre de mycotoxines contenues dans les spores de ces moisissures sont immunosuppressives et qu’elles inhibent fortement la fonction d’épuration et les autres fonctions des cellules macrophages pulmonaires qui sont essentielles à l’hygiène respiratoire (Sorenson, 1989).
On sait peu de choses des effets sur la santé des COVM formés pendant la croissance et la sporulation des moisissures ou de leurs homologues bactériens. Bien que de nombreux COVM ne soient que faiblement toxiques (Sorenson, 1989), il semble qu’ils puissent provoquer chez l’humain des maux de tête, une sensation de gêne et même des réactions respiratoires aiguës.
Les bactéries contenues dans l’air intérieur ne sont en principe pas dangereuses, car la flore est généralement surtout composée des bactéries Gram+ présentes dans la peau et les voies aériennes supérieures. Toutefois, si le compte de ces bactéries est très élevé, cela signifie que les locaux sont surpeuplés et insuffisamment ventilés. La présence d’un grand nombre de bactéries Gram– ou d’actinomycètes dans l’air prouve qu’il y a dans le bâtiment des surfaces ou des matériaux très humides, des canalisations et, en particulier, des humidificateurs où ces micro-organismes prolifèrent. On a pu démontrer que certaines bactéries Gram– (ou les endotoxines extraites de leurs parois) provoquent les symptômes de la fièvre des humidificateurs. Dans certains cas, leur croissance dans les humidificateurs est telle qu’elle peut générer des aérosols contenant suffisamment de cellules allergènes pour être à l’origine de symptômes aigus d’AAE semblables à ceux d’une pneumonie grave (voir tableau 44.15).
Il est rare, mais néanmoins possible que des bactéries pathogènes telles que Mycobacterium tuberculosis qui sont présentes dans les noyaux de condensation de personnes infectées passent dans l’air recyclé et soient entraînées dans toutes les parties d’un milieu confiné. Bien que la bactérie pathogène Legionella pneumophila ait été isolée dans des humidificateurs et des systèmes de climatisation et de conditionnement d’air, la plupart des épidémies de légionellose ont été associées à des aérosols provenant de tours aéro-réfrigérantes ou de douches.
Au fil des ans, l’augmentation de la taille des bâtiments et le développement des systèmes de traitement de l’air (climatisation, etc.) se sont traduits par des changements à la fois quantitatifs et qualitatifs de la charge biologique de l’air dans les locaux professionnels. Au cours des vingt dernières années, la tendance à concevoir des bâtiments peu gourmands en énergie a conduit à construire des immeubles étanches à l’air qui favorisent la prolifération des micro-organismes et d’autres aérocontaminants. Dans des bâtiments aussi hermétiques, la vapeur d’eau, qui auparavant eût été refoulée à l’extérieur, se condense sur les surfaces froides, créant ainsi des milieux de prolifération microbienne. De plus, les installations CVC conçues uniquement dans un souci d’efficacité économique favorisent elles aussi le développement microbien et exposent les occupants des grands immeubles à des risques pour leur santé. Ainsi, les humidificateurs qui utilisent de l’eau recyclée sont vite contaminés et se transforment en générateurs de micro-organismes. Les brumisateurs d’eau produisent des aérosols chargés de micro-organismes; le fait de placer les filtres en amont et non en aval de ces sources de production microbienne favorise la transmission d’aérosols microbiens vers les locaux de travail. L’installation de prises d’air frais à proximité des tours aéro-réfrigérantes et d’autres sources de micro-organismes, ainsi que la difficulté d’accès aux systèmes de climatisation pour les travaux d’entretien, de nettoyage et de désinfection sont autant de défauts de conception qui peuvent constituer un danger pour la santé des occupants, exposés à d’importantes quantités de micro-organismes véhiculés par l’air.
Lorsqu’on analyse la flore microbienne présente dans l’atmosphère d’un bâtiment pour tenter, par exemple, d’établir la cause des troubles dont se plaignent ses occupants, il importe de collecter des données objectives à la fois précises et fiables. Si l’on part du principe que l’état microbiologique de l’air intérieur devrait refléter celui de l’air extérieur (ACGIH, 1989), il y a lieu d’identifier avec précision les micro-organismes qu’il contient et de les comparer à ceux présents dans l’air extérieur au même moment.
Les méthodes de prélèvement qui permettent, directement ou indirectement, de cultiver des bactéries et des champignons viables sur une gélose nutritive sont celles qui offrent les meilleures chances d’identifier les espèces présentes; ce sont elles, dès lors, qui sont le plus souvent utilisées. Le milieu gélosé est mis en incubation jusqu’à ce que les colonies se développent à partir des bioparticules piégées et qu’elles puissent être identifiées et comptées, ou repiquées sur d’autres milieux pour examen ultérieur. Les milieux gélosés nécessaires aux bactéries diffèrent de ceux des champignons et certaines bactéries, Legionella pneumophila , par exemple, ne peuvent être isolées que sur des milieux sélectifs spéciaux. Pour les champignons, il est recommandé d’utiliser deux milieux: l’un standard et un autre plus sélectif pour l’isolement des champignons xérophiles. L’identification, basée sur les caractéristiques brutes des colonies ou sur leurs caractéristiques microscopiques ou biochimiques, exige un personnel très qualifié et expérimenté.
Toute la panoplie des méthodes de prélèvement disponibles a fait l’objet de nombreux articles (Flannigan, 1992; Wanner et coll., 1993, par exemple) et il ne sera fait mention ici que des systèmes les plus couramment utilisés. On peut se contenter d’une évaluation sommaire en recueillant passivement des micro-organismes par sédimentation dans des boîtes de Pétri ouvertes contenant un milieu gélosé. Les résultats que l’on obtient ne sont pas volumétriques; ils sont fortement dépendants des turbulences atmosphériques et cette méthode favorise la collecte de grandes (lourdes) spores ou de grappes de spores/cellules. Il est donc préférable d’employer un échantillonneur d’air volumétrique. Les impacteurs dans lesquels les particules véhiculées par l’air entrent en collision avec une surface gélosée sont très utilisés. L’air traverse une fente pratiquée au-dessus d’une boîte de gélose en rotation (impacteur à fente) ou un disque perforé placé au-dessus de la boîte (impacteur à tamis). Les échantillonneurs à tamis à un étage sont très utilisés, mais certains chercheurs leur préfèrent l’échantillonneur d’Andersen à six étages. L’air passe en cascades successives à travers des orifices de plus en plus petits, et les particules se déposent sur six boîtes de gélose en fonction de leur diamètre aérodynamique. Après incubation de ces boîtes, il est possible de déterminer la taille des particules qui donnent lieu au développement des colonies et de préciser ainsi les sites de l’appareil respiratoire où les micro-organismes vont probablement se déposer. L’échantillonneur centrifuge de Reuter, d’usage courant, fonctionne selon un principe différent. L’accélération imprimée à l’air sous l’action des pales d’un ventilateur précipite les particules à grande vitesse sur la gélose déposée sur une bandelette plastique placée à l’intérieur du cylindre de l’appareil.
Une autre méthode de prélèvement consiste à collecter les micro-organismes sur un filtre à membrane à l’intérieur d’une boîte reliée à une petite pompe rechargeable de faible volume. L’appareil peut être fixé à la ceinture ou à un harnais de façon à recueillir un échantillon individuel pendant la durée d’une journée de travail. Ce prélèvement effectué, on ensemence de petites quantités de lavages du filtre, ainsi que des dilutions de ces lavages sur divers milieux gélosés qui sont ensuite incubés, et on compte alors les micro-organismes viables. Une variante de cette méthode est l’impacteur en milieu liquide, dans lequel les particules entraînées par l’air sont aspirées par des tuyères et recueillies dans le liquide. Une partie du liquide collecté et des dilutions préparées à partir de ce liquide sont traitées de la même manière que les prélèvements provenant des échantillonneurs à filtre.
Ces méthodes de prélèvement d’échantillons «viables» ont le grave défaut de n’évaluer que les organismes que l’on peut cultiver; or, ceux-ci peuvent ne représenter que 1 à 2% de l’ensemble de la flore aérienne. Il est possible, néanmoins, d’effectuer des comptages totaux (organismes viables et non viables) à l’aide d’impacteurs dans lesquels les particules sont recueillies sur des supports tournants à surface adhésive, sur une plaque de matière plastique ou encore sur la lame de verre du microscope des différents modèles d’impacteurs à fente. Les comptages se font au microscope, mais un petit nombre seulement de champignons peuvent être identifiés de cette manière, à savoir ceux qui ont des spores distinctives. Le prélèvement par filtration est utilisé pour l’évaluation des micro-organismes viables; c’est aussi un moyen de procéder à un comptage total. On peut colorer une partie des lavages ensemencés sur le milieu gélosé, puis compter les micro-organismes au microscope. On peut aussi, de la même manière, procéder à des comptages totaux à partir du liquide collecté par l’impacteur en milieu liquide.
Le choix de l’échantillonneur est largement fonction de l’expérience du chercheur, mais il est également motivé par des raisons à la fois qualitatives et quantitatives. Ainsi, les boîtes de gélose des impacteurs à un seul étage sont beaucoup plus facilement «surchargées» de spores pendant le prélèvement de l’échantillon que celles de l’échantillonneur à six étages, ce qui conduit à un envahissement des boîtes incubées et à d’importantes erreurs quantitatives et qualitatives lors de l’évaluation de la population véhiculée par l’air. La façon dont fonctionnent les échantillonneurs, leur temps de prélèvement et l’efficacité avec laquelle ils captent différents calibres de particules puis les extraient du flux d’air pour les recueillir sur une surface ou dans un liquide varient énormément. On ne peut comparer valablement les données obtenues par un chercheur utilisant un certain type d’échantillonneur à celles d’un autre expérimentateur se servant d’un modèle différent. La stratégie de prélèvement et le choix de l’échantillonneur sont essentiels. Il n’existe cependant pas de stratégie générale de prélèvement (Wanner et coll., 1993). L’un des grands problèmes qui se posent est celui de la répartition des micro-organismes dans l’air intérieur, qui varie constamment dans l’espace et dans le temps. Elle dépend en effet très largement du niveau d’activité dans le local étudié, surtout lorsqu’on y effectue des travaux de nettoyage ou de construction qui soulèvent de la poussière. C’est la raison pour laquelle on observe d’importantes variations dans les quantités recueillies durant des intervalles de temps relativement courts. A part les échantillonneurs à filtre et les impacteurs en milieu liquide qui peuvent fonctionner plusieurs heures durant, la plupart des échantillonneurs sont conçus pour capter l’échantillon en l’espace de quelques minutes seulement. Les échantillons devraient donc être prélevés dans toutes les conditions d’occupation et d’utilisation, y compris pendant les périodes de marche et d’arrêt des systèmes de CVC. Même si des prélèvements répétés peuvent révéler toute la gamme des concentrations de spores viables se trouvant dans un environnement intérieur donné, il n’est pas possible d’évaluer de façon satisfaisante la façon dont les individus sont exposés aux micro-organismes dans cet environnement. Même les échantillons prélevés pendant une journée de travail entière grâce à un échantillonneur individuel à filtre n’en donneront pas une image exacte, car ils ne fournissent qu’une valeur moyenne et n’indiquent pas les pics d’exposition.
Les recherches épidémiologiques ont montré qu’il peut exister, en plus des effets bien connus de quelques allergènes, des facteurs non allergènes associés aux champignons qui affectent la santé respiratoire. Les mycotoxines produites par certaines espèces de moisissures peuvent jouer un grand rôle, mais il est possible aussi que d’autres facteurs de caractère général soient impliqués. On peut donc prévoir que les recherches sur la contamination fongique de l’air intérieur se feront dorénavant selon la démarche suivante: 1) détermination des espèces allergènes et toxicogènes présentes, en procédant à l’échantillonnage des champignons viables; et 2) mesurage de la quantité totale de champignons à laquelle chaque individu est exposé dans un milieu professionnel donné. Comme on l’a vu, on pourrait obtenir ce genre d’information par des comptages totaux effectués tout au long d’une journée de travail. Il est toutefois probable que, dans un proche avenir, on fera sans doute plus largement appel aux méthodes récemment développées pour le dosage du 1,3-β-glucan ou de l’ergostérol (Miller, 1993). Ces deux substances sont des composants structurels des champignons; elles donnent donc la mesure de leur quantité (leur biomasse, par exemple). Un lien a été mis en évidence entre les niveaux de 1,3-β-glucan dans l’air intérieur et les symptômes du syndrome des bâtiments malsains (Miller, 1993).
Bien qu’un certain nombre d’organismes aient établi un classement des niveaux de contamination de l’air et de la poussière des locaux intérieurs (voir tableau 44.16), les difficultés de prélèvement et d’analyse font que l’on hésite, avec quelque raison, à fixer des normes chiffrées ou des valeurs de référence. On a déjà relevé que le nombre des particules microbiennes véhiculées par l’air dans les bâtiments climatisés est en général nettement inférieur à ce qu’il est à l’extérieur, et que l’écart est moins marqué entre les bâtiments à ventilation naturelle et l’air extérieur. La Conférence américaine des hygiénistes gouvernementaux du travail (American Conference of Gouvernmental Industrial Hygienists) (ACGIH, 1989) recommande d’utiliser l’ordre d’importance des espèces fongiques de l’air intérieur et de l’air extérieur pour interpréter les données fournies par les prélèvements d’air. Le fait que certaines moisissures soient présentes ou prépondérantes dans l’air intérieur, alors qu’elles ne le sont pas à l’extérieur, pourra permettre de déceler un problème à l’intérieur d’un bâtiment. Par exemple, l’abondance dans l’air intérieur de moisissures hydrophiles telles que Stachybotrys atra est presque toujours le signe d’un site d’amplification très humide.
|
Catégorie de contamination |
UFCa par m3 d�air |
Champignons en UFC/g de poussière |
|
|
Bactéries |
Champignons |
||
|
Très faible |
< 50 |
< 25 |
< 10 000 |
|
Faible |
< 100 |
< 100 |
< 20 000 |
|
Intermédiaire |
< 500 |
< 500 |
< 50 000 |
|
Elevée |
< 2 000 |
< 2 000 |
< 120 000 |
|
Très élevée |
> 2 000 |
> 2 000 |
> 120 000 |
a UFC: unités formant colonie.
Source: d�après Wanner et coll., 1993.
Bien que certains organismes influents tels que le Comité des bioaérosols de l’ACGIH n’aient pas fixé de directives chiffrées en la matière, un guide canadien relatif aux immeubles à usage de bureaux (Nathanson, 1993) formule, sur la base de cinq années d’enquêtes menées dans près de 50 établissements publics climatisés, un certain nombre de recommandations dont voici les points essentiels:
Ces valeurs sont fondées sur des échantillons d’air prélevés en quatre minutes au moyen d’un échantillonneur centrifuge de Reuter. Elles ne sauraient être extrapolées à d’autres techniques d’échantillonnage, d’autres types de bâtiments ou d’autres régions climatiques ou géographiques. On ne peut fixer une norme ou un niveau acceptable que sur la base d’enquêtes détaillées effectuées dans un certain nombre de bâtiments dans une région donnée et au moyen de procédures bien définies. Il n’est possible d’établir une valeur limite ni pour une exposition aux moisissures en général ni pour certaines espèces en particulier.
L’eau est l’élément clé du développement microbien et de la production de cellules et de spores en suspension dans les environnements intérieurs. C’est donc en réduisant les sources d’humidité, plutôt qu’en ayant recours à des biocides, que l’on peut espérer maîtriser leur développement. Il faut pour cela assurer une maintenance attentive et procéder aux réparations indispensables pour assécher rapidement les locaux en cas de fuite d’eau et éliminer les causes de ces fuites (Morey, 1993a). On considère en général que le taux d’humidité d’un local ne devrait pas dépasser 70%; toutefois, ce taux n’est valable que si la température des murs et des autres surfaces est plus ou moins égale à celle de l’air ambiant. Lorsque les murs sont mal isolés, leur température superficielle peut être inférieure au point de rosée et la condensation risque alors de provoquer la croissance de champignons hydrophiles et même de bactéries (Flannigan, 1993). C’est ce qui se produit dans les climats tropicaux lorsque l’air humide s’infiltre dans un bâtiment climatisé et se condense sur la surface plus fraîche de l’intérieur des murs (Morey, 1993b). Dans ce cas, seules une bonne isolation et une bonne utilisation des barrières vapeur peuvent résoudre la question. Outre des mesures rigoureuses de contrôle de l’humidité, il convient d’appliquer des programmes stricts de maintenance et de nettoyage afin d’éliminer la poussière et les détritus dont se nourrissent les micro-organismes et qui leur offrent un gîte.
Dans les installations CVC (Nathanson, 1993), il faut éviter que de l’eau ne stagne dans les bacs de récupération ou sous les serpentins de refroidissement. Lorsque des pulvérisateurs, des mèches ou des réservoirs d’eau chaude font partie intégrante des systèmes d’humidification des CVC, une désinfection et un nettoyage réguliers sont indispensables si l’on veut éviter le développement microbien. L’humidification par vapeur sèche est un bon moyen de limiter ce risque. Comme les filtres captent la saleté et l’humidité et constituent par conséquent des sites d’amplification microbienne, il importe de les changer régulièrement. Les micro-organismes peuvent aussi proliférer dans les matériaux poreux d’isolation acoustique utilisés pour garnir les conduits, lorsque ces matériaux absorbent de l’humidité. La solution consiste à fixer ce genre d’isolation à l’extérieur plutôt qu’à l’intérieur; les surfaces intérieures devraient être lisses afin de ne pas constituer un milieu favorable à la prolifération des microbes. Il est possible, par des mesures de ce type, d’éviter que des espèces du genre Legionella ne se développent dans les installations CVC; il est bon toutefois de prévoir également des mesures additionnelles telles que l’installation de filtres HEPA à haut rendement de captage dans les prises d’air (Feeley, 1988). Il convient enfin de veiller à ce que l’eau chaude fournie dans les bâtiments soit chauffée uniformément à 60 °C, qu’il n’y ait aucune zone d’eau stagnante et qu’aucune installation ne comporte de matériaux pouvant favoriser le développement de Legionella .
Si l’on ne parvient pas à résoudre le problème et que des moisissures prolifèrent, un certain nombre de mesures correctives s’imposent. Il est essentiel d’enlever tous les matériaux organiques poreux (moquettes, meubles rembourrés, dalles de plafond et d’isolation, etc.) dans ou sur lesquels se développent des microbes. Les surfaces lisses devraient être lavées à l’eau de Javel ou tout autre désinfectant convenable. Les biocides pouvant produire des aérosols sont à proscrire dans les installations de CVC en service.
Pendant le traitement des locaux, on veillera à ne pas disperser en aérosols les micro-organismes se trouvant sur ou dans des matériaux contaminés. En cas de traitement de zones de moisissures importantes (10 m2 ou plus), on limitera les risques en maintenant sous dépression les zones traitées et en les isolant du reste du bâtiment (Morey, 1993a, 1993b; New York City Department of Health, 1993). La poussière présente pendant les travaux de nettoyage ou produite pendant le transfert des matériaux contaminés dans des récipients scellés sera recueillie au moyen d’un aspirateur équipé d’un filtre HEPA. Ces opérations devraient être confiées à un personnel spécialisé équipé d’appareils de protection respiratoire sous forme de masques complets avec filtres HEPA, ainsi que de vêtements, chaussures et gants de protection (New York City Department of Health, 1993). Dans le cas de petits bâtiments, on peut faire appel au personnel d’entretien local après l’avoir convenablement formé. Dans tous les cas, les personnes qui occupent régulièrement le bâtiment ainsi que le personnel d’entretien devraient être informés des risques éventuels. Les membres du personnel d’entretien ne devraient pas souffrir d’asthme, d’allergies ou de troubles du système immunitaire (New York City Department of Health, 1993).
L’élaboration de directives et de normes applicables à l’air des locaux intérieurs est le fruit de politiques proactives menées par les organismes compétents. Dans la pratique, ces tâches sont réparties entre les nombreux services responsables de la lutte antipollution, de la protection de la santé publique, de la sécurité des produits et du contrôle de l’application de la réglementation en matière d’hygiène du travail, de police des constructions, etc.
L’objectif de la réglementation est de combattre la pollution de l’air intérieur. Ce but peut être atteint en contrôlant les sources de pollution existantes, en diluant l’air intérieur dans de l’air extérieur et en vérifiant la qualité du mélange qui en résulte. Il faut pour cela que des limites précises soient fixées pour chacun des polluants présents.
Quel que soit le polluant considéré, sa concentration dans l’air intérieur est le résultat d’un équilibre pondéral exprimé par l’équation:
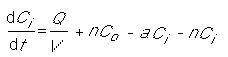
où:
Ci = concentration du polluant dans l’air intérieur (en mg/m3);
Q = taux d’émission (en mg/h);
V = volume de l’espace intérieur (en m3);
Co = concentration du polluant dans l’air extérieur (en mg/m3);
n = taux de ventilation (nombre de renouvellements de l’air intérieur) par heure;
a = taux d’élimination du polluant par heure.
On observe généralement, dans des conditions statiques, que la concentration d’un polluant dépend, d’une part, de la quantité de polluant mis en suspension dans l’air à partir de la source de contamination et de sa concentration dans l’air extérieur et, d’autre part, des différents mécanismes d’élimination du polluant. Ces mécanismes comprennent la dilution du polluant considéré et sa «disparition» avec le temps. Toute réglementation, recommandation, directive et norme visant à limiter la pollution devra tenir compte de ces deux phénomènes.
L’un des meilleurs moyens d’abaisser la concentration d’un polluant dans l’air intérieur est de contrôler ses sources d’émission à l’intérieur du bâtiment, à savoir les matériaux de construction, les éléments de décoration, les activités qui s’y déroulent et les occupants eux-mêmes.
Si l’on considère qu’il est nécessaire de réglementer les émissions de polluants dues aux matériaux de construction utilisés, il existe des normes qui limitent la teneur des composés nocifs dans ces matériaux. Certains de ces composés sont cancérogènes; c’est le cas du formaldéhyde, du benzène, de certains pesticides, de l’amiante, des fibres de verre, notamment.
Un autre moyen de contrôler ces émissions est de fixer des normes d’émission. Cette solution présente toutefois de nombreuses difficultés pratiques; les principales tiennent au fait que l’on n’est pas encore parvenu à s’entendre sur la façon de procéder pour mesurer ces émissions, que l’on connaît encore mal leurs effets sur la santé et le confort des occupants et qu’il est souvent très difficile d’identifier et de quantifier les centaines de composés qui peuvent être émis par les matériaux incriminés. L’un des moyens d’établir des normes d’émission est de fixer un niveau de concentration acceptable du polluant considéré et de calculer un taux d’émission qui tienne compte des conditions ambiantes — température, taux d’humidité, taux de renouvellement de l’air, coefficient d’occupation, etc., — c’est-à-dire qui soit représentatif de la manière dont le produit considéré est mis en œuvre. La principale critique qu’a suscité cette méthode est que des produits différents peuvent générer un même polluant. Les normes d’émissions sont généralement établies sur la base d’analyses effectuées dans des atmosphères contrôlées et dans des conditions parfaitement définies. Des directives existent pour l’Europe (COST Project 613, 1989, 1991) et les Etats-Unis (ASTM, 1989). Les critiques dont elles font habituellement l’objet sont: 1) qu’il est difficile d’avoir des données comparatives; et 2) qu’elles ne résolvent pas les problèmes que posent les espaces intérieurs où les polluants sont émis de façon sporadique.
En ce qui concerne les activités qui peuvent se dérouler dans un bâtiment, l’accent principal devrait être mis sur la maintenance intérieure. Le contrôle peut revêtir ici la forme d’une réglementation précisant la façon dont certaines opérations doivent être exécutées — à l’instar des recommandations sur l’usage des pesticides ou sur les limites d’exposition au plomb ou à l’amiante lors de la rénovation ou de la démolition d’un bâtiment.
La fumée de tabac imputable aux occupants d’un bâtiment est une cause particulièrement fréquente de pollution de l’air intérieur; elle mérite d’être traitée séparément. De nombreux pays ont promulgué des lois de portée nationale qui interdisent de fumer dans certains lieux publics tels que les restaurants ou les théâtres, alors que, souvent, d’autres dispositions l’autorisent dans des secteurs bien délimités.
Lorsque des interdictions d’emploi frappent certains composés ou certains matériaux, elles sont faites sur la base de ce que l’on sait de leurs effets nocifs probables sur la santé, effets que l’on connaît plus ou moins bien en ce qui concerne les concentrations que l’on rencontre habituellement à l’intérieur. Une autre difficulté tient au fait que l’on ne connaît pas très bien non plus les propriétés des composés qui pourraient leur être substitués.
Il est parfois impossible d’éviter les émissions de certains polluants. C’est le cas, par exemple, lorsque ces émissions proviennent des occupants du bâtiment (émissions de dioxyde de carbone et de bioeffluents, présence de matériaux aux propriétés incontrôlables, tâches quotidiennes, etc.). La seule façon de diminuer la pollution consiste dans ces cas à recourir à des systèmes de ventilation et à divers autres moyens pour purifier l’air intérieur.
La ventilation est l’une des méthodes les plus couramment utilisées pour diminuer la concentration de polluants dans les espaces intérieurs. Néanmoins, la nécessité d’économiser l’énergie exige qu’on limite le plus possible les prises d’air extérieur dont on a besoin pour renouveler l’air intérieur. Il existe à cet effet des normes qui fixent des taux de ventilation minimaux en fonction du volume d’air intérieur qui doit être renouvelé chaque heure à partir de l’extérieur, ou qui définissent un volume d’air minimal par occupant ou par m3, ou encore qui considèrent la concentration du dioxyde de carbone en tenant compte des différences entre les secteurs où il y a des fumeurs et ceux où il n’y en a pas. Pour les bâtiments qui sont ventilés naturellement, des recommandations minimales ont été établies pour différents points du bâtiment, les fenêtres, par exemple.
Parmi les références les plus souvent citées par la majorité des normes existantes, aussi bien au niveau national qu’international, même si elles ne sont pas légalement obligatoires, il y a lieu de mentionner les normes que la Société américaine des ingénieurs en chauffage, réfrigération et climatisation (American Society of Heating, Refrigerating and Air-Conditioning Engineers (ASHRAE)) a mis au point à l’intention des milieux professionnels pour la conception de leurs installations. Ainsi, la norme ASHRAE-62-1989 (ASHRAE, 1989) spécifie le débit d’air minimal nécessaire à la ventilation d’un bâtiment et la qualité que doit avoir l’air intérieur pour préserver la santé des occupants. Pour le dioxyde de carbone (composé que la plupart des auteurs ne considèrent pas comme un polluant du fait de son origine humaine, mais que l’on utilise comme indicateur de la qualité de l’air intérieur pour contrôler le bon fonctionnement des systèmes de ventilation), la norme fixe une limite de 1 000 ppm pour satisfaire les critères de confort (odeur). Elle précise également le niveau de qualité de l’air extérieur requis pour le renouvellement de l’air intérieur.
Lorsque la source de la contamination — qu’elle soit intérieure ou extérieure — est difficile à éliminer et qu’il faut recourir à une installation spéciale, il existe des normes de rendement, comme celles qui fixent la méthode à suivre pour contrôler la performance d’un type donné de filtre.
Il est possible d’établir différents types de valeurs de référence applicables à l’air intérieur en fonction du type de population à protéger. Ces valeurs peuvent être basées sur des normes de qualité de l’air ambiant, sur des valeurs précises visant certains polluants (tels que le dioxyde de carbone, le monoxyde de carbone, le formaldéhyde, les composés organiques volatils, le radon, etc.), mais elles peuvent l’être aussi sur les normes que l’on utilise couramment en hygiène du travail et qui concernent exclusivement les environnements industriels. Elles ont été conçues, avant tout, pour protéger les travailleurs des effets les plus graves des polluants — comme l’irritation des muqueuses ou des voies aériennes supérieures — et pour éviter des intoxications accompagnées d’effets systémiques. C’est la raison pour laquelle de nombreux auteurs, lorsqu’ils traitent de l’environnement intérieur, utilisent comme valeurs de référence les limites d’exposition pour les environnements industriels fixées par l’ACGIH. Ces limites sont des seuils à ne pas dépasser pour des journées de travail de huit heures et des semaines de travail de quarante heures.
On utilise des coefficients numériques pour adapter ces seuils à l’environnement intérieur. Les limites applicables à l’industrie sont généralement réduites dans un rapport de 1:2, de 1:10 ou même de 1:100, selon le type d’effet sur la santé et la population concernée. Plusieurs raisons expliquent cette façon de procéder. Les personnes qui travaillent dans un environnement non industriel sont exposées simultanément à de faibles concentrations de plusieurs composés chimiques, et cela, dans des proportions que l’on ne connaît généralement pas, mais qui pourraient avoir un effet de potentialisation difficile à maîtriser. Dans les environnements industriels, par contre, il est généralement admis que les substances dangereuses à contrôler sont connues et en nombre souvent limité, même si leurs concentrations sont d’ordinaire beaucoup plus élevées.
En outre, dans de très nombreux pays, les sites industriels sont surveillés et l’on veille au respect des normes établies, ce qui n’est que rarement le cas pour les environnements non industriels; il peut donc se faire que l’on utilise à l’occasion, dans ceux-ci, des produits donnant naissance à des concentrations élevées sans qu’un contrôle d’ambiance ne permette de déterminer les niveaux d’exposition réels. Par ailleurs, les risques propres aux activités industrielles sont connus ou devraient l’être, et des mesures sont prises pour les diminuer ou les contrôler. Les travailleurs intéressés en sont informés, et les moyens leur sont donnés de réduire ces risques et de se prémunir contre eux. De plus, les travailleurs de l’industrie sont généralement des adultes en bonne santé et en bonne condition physique, alors que le reste de la population compte des individus souffrant de troubles pathologiques ou de handicaps d’un type ou d’un autre. Dans un bureau, par exemple, la plupart des tâches peuvent être effectuées par des gens dont les capacités physiques sont réduites ou par des personnes sensibles aux allergènes qui seraient dans l’incapacité de travailler dans maints environnements industriels. Enfin, on l’a déjà noté, les limites d’exposition, comme beaucoup d’autres normes professionnelles, sont calculées sur la base d’une exposition de huit heures par jour et de quarante heures par semaine, ce qui représente moins du quart du temps d’exposition d’une personne qui resterait continuellement dans le même environnement ou serait exposée à la même substance pendant toute la semaine, c’est-à-dire durant 168 heures. Les valeurs de référence établies pour l’industrie reposent sur des données qui tiennent compte d’expositions hebdomadaires et de périodes de non-exposition de 16 heures par jour et de 64 heures pendant les fins de semaine, ce qui rend toute extrapolation très difficile sur la base de ces données.
Plusieurs auteurs en sont donc arrivés à la conclusion que, pour pouvoir appliquer les normes d’hygiène du travail à l’évaluation de l’air intérieur, les valeurs de référence valables pour l’air des locaux non industriels devraient comporter une large imprécision. La norme ASHRAE-62-1989 recommande par conséquent de tabler, pour les polluants chimiques intérieurs qui n’ont pas encore de valeur de référence agréée, sur des concentrations représentant un dixième seulement des limites d’exposition correspondantes préconisées par l’ACGIH pour les environnements industriels.
Pour les contaminants biologiques, toutefois, il n’existe pas encore de critères techniques d’évaluation applicables aux environnements industriels ou aux espaces intérieurs. Cela tient sans doute à la nature des contaminants biologiques dont les caractéristiques sont très variables, ce qui rend difficile l’établissement de critères d’évaluation applicables en toutes circonstances. Ces caractéristiques sont notamment la capacité de reproduction de l’organisme considéré, le fait que les mêmes espèces microbiennes peuvent présenter des degrés de pathogénicité différents ou que des modifications de certains facteurs environnementaux (tels que la température ou l’humidité) peuvent affecter leur présence dans un environnement donné. En dépit de ces difficultés, le Comité des bioaérosols de l’ACGIH a élaboré des directives permettant d’évaluer ces agents biologiques dans les environnements intérieurs (ACGIH, 1989). Les protocoles préconisés par ces directives portent sur les méthodes et les stratégies d’échantillonnage, les procédures d’analyse et l’interprétation des résultats; elles comprennent également un certain nombre de recommandations quant aux mesures correctives à mettre en œuvre lorsque des données médicales ou cliniques dénotent l’existence de pathologies telles que la fièvre des humidificateurs, la pneumonie d’hypersensibilité ou des allergies liées aux contaminants biologiques. Elles peuvent aussi être appliquées lorsqu’un prélèvement est nécessaire pour établir l’importance relative de chacune des sources de bioaérosols déjà identifiés ou pour corroborer une hypothèse médicale. Ces directives ne recommandent pas d’effectuer des prélèvements de routine pour détecter les bioaérosols dans l’air.
Des organisations internationales comme l’Organisation mondiale de la santé (OMS), des pays tels que les Etats-Unis ou le Canada, notamment, et des organismes privés tels que l’ASHRAE ont établi des directives et des normes d’exposition. Pour sa part, l’Union européenne (UE) a présenté, par l’intermédiaire du Parlement européen, une résolution sur la qualité de l’air dans les espaces intérieurs, qui reconnaît la nécessité pour la Commission européenne de proposer aussitôt que possible des directives spécifiques incluant:
De nombreux composés chimiques ont des odeurs et des propriétés irritantes à des concentrations qui, dans l’état actuel des connaissances, ne présentent pas de danger pour les occupants d’un bâtiment, mais qui peuvent être ressenties comme incommodantes par de nombreuses personnes. Les valeurs de référence adoptées tiennent généralement compte de cette éventualité.
Etant donné qu’il n’est pas recommandé d’appliquer les normes de l’hygiène du travail au contrôle de l’air intérieur sans certains facteurs de correction, il est souvent préférable de s’en tenir aux valeurs de référence contenues dans les directives et les normes qui visent la qualité de l’air ambiant. L’Agence pour la protection de l’environnement (Environmental Protection Agency (EPA)), aux Etats-Unis, a établi, pour l’air ambiant, des normes qui devraient assurer une marge de sécurité suffisante pour la population en général (normes primaires) et même pour son bien-être (normes secondaires). Ces valeurs de référence constituent un guide général utile en matière de qualité acceptable pour l’air d’un espace intérieur donné; certaines normes, telles que ASHRAE-62-1989, les utilisent comme critères de qualité pour le renouvellement de l’air dans un bâtiment clos. Le tableau 44.17 indique ces valeurs de référence pour le dioxyde de soufre, le monoxyde de carbone, le dioxyde d’azote, l’ozone, le plomb et les matières particulaires.
|
Concentrations moyennes |
|||
|
Polluant |
µg/m3 |
ppm |
Durée de l�exposition |
|
Dioxyde de soufre |
80a |
0,03 |
1 année (moyenne arithmétique) |
|
365a |
0,14 |
24 heuresb |
|
|
1 300c |
0,5 |
3 heuresb |
|
|
Matière particulaires |
150a,c |
— |
24 heuresd |
|
50a,c |
— |
1 annéed (moyenne arithmétique) |
|
|
Monoxyde de carbone |
10 000a |
9,0 |
8 heuresb |
|
40 000a |
35,0 |
1 heureb |
|
|
Ozone |
235a,c |
0,12 |
1 heure |
|
Dioxyde d�azote |
100a,c |
0,053 |
1 année (moyenne arithmétique) |
|
Plomb |
1,5a,c |
— |
3 mois |
a Norme primaire. b Valeur maximale à ne pas dépasser plus d�une fois par an. c Norme secondaire. d Particules de diamètre ≥ 10 µm.
Source: EPA, 1993.
L’OMS, de son côté, a émis certaines directives de base pour assurer la protection de la santé publique contre les effets nocifs de la pollution atmosphérique et pour éliminer ou réduire le plus possible les émissions de polluants que l’on sait ou que l’on suspecte être dangereux pour la santé de l’être humain ou nuisibles à son bien-être (OMS, 1987). Ces directives ne font pas de distinction entre les différents types d’exposition considérés et elles couvrent donc les expositions extérieures, aussi bien que celles des locaux intérieurs. Les tableaux 44.18 et 44.19 mentionnent les valeurs que propose l’OMS (1987) pour les substances non cancérogènes, en distinguant entre celles qui sont nocives et celles qui ne causent qu’une sensation d’inconfort.
|
Polluant |
Valeur préconisée |
Durée de l�exposition |
|
Composés organiques |
||
|
Chlorure de méthylène |
3 mg/m3 |
24 heures |
|
1,2-Dichloroéthane |
0,7 mg/m3 |
24 heures |
|
Formaldéhyde |
100 µg/m3 |
30 minutes |
|
Monoxyde de carbone |
100 mg/m3 b |
15 minutes |
|
Styrène |
800 µg/m3 |
24 heures |
|
Sulfure de carbone |
100 µg/m3 |
24 heures |
|
Tétrachloroéthylène |
5 mg/m3 |
24 heures |
|
Trichloroéthylène |
1 mg/m3 |
24 heures |
|
Toluène |
8 mg/m3 |
24 heures |
|
Produits inorganiques |
||
|
Cadmium |
1-5 ng/m3 |
1 an (zones rurales) |
|
Dioxyde d�azote |
400 µg/m3 |
1 heure |
|
Manganèse |
1 µg/m3 |
1 heure |
|
Mercure |
1 µg/m3 c |
1 heure |
|
Ozone |
150-200 µg/m3 |
1 heure |
|
Plomb |
0,5-1,0 µg/m3 |
1 an |
|
Sulfure d�hydrogène |
150 µg/m3 |
10 minutes |
|
Vanadium |
1 µg/m3 |
24 heures |
a Les informations figurant dans ce tableau sont basées sur les effets sur la santé constatés chez l�humain autres que le cancer ou une gêne olfactive. Elles doivent être utilisées en liaison avec les indications données dans la publication originale.b L�exposition à ce niveau de concentration ne devrait pas dépasser le temps indiqué ni être répétée avant 8 heures au moins. c Cette valeur concerne uniquement l�air intérieur.
Source: OMS, 1987.
|
Polluant |
Odeur, seuil |
||
|
Détection |
Reconnaissance |
Valeur préconisée |
|
|
Tétrachloro- |
|
|
|
|
Toluène |
1 mg/m3 |
10 mg/m3 |
1 mg/m3 |
|
Sulfure |
|
|
|
|
Sulfure |
|
|
|
|
Styrène |
70 µg/m3 |
210-280 µg/m3 |
70 µg/m3 |
a Ces informations sont basées sur les effets sensoriels ou sur une sensation d�inconfort ressentis pendant 30 minutes en moyenne.b Données non fournies.c La fabrication de la viscose donne lieu à l�émission d�autres substances odorantes telles que le sulfure d�hydrogène et le sulfure de carbonyle.
Source: OMS, 1987.
Pour les substances cancérogènes, l’EPA a créé la notion d’unités de risque . Ces unités représentent un facteur utilisé pour calculer la probabilité accrue qu’a un être humain de contracter un cancer du fait de son exposition pendant sa vie entière à une substance cancérogène se trouvant dans l’air à une concentration de 1 µg/m3. Cette notion est applicable aux substances qui peuvent être présentes dans l’air intérieur, c’est-à-dire des métaux comme l’arsenic, le chrome hexavalent et le nickel, à des composés organiques comme le benzène, l’acrylonitrile et les hydrocarbures aromatiques polycycliques, ou encore à des matières particulaires, comme l’amiante.
En ce qui concerne le radon, on trouvera au tableau 44.20 les valeurs de référence et les recommandations émanant de différents organismes. C’est ainsi que l’EPA propose une série d’interventions graduelles lorsque les niveaux de radon dans l’air intérieur dépassent 4 pCi/litre (150 Bq/m3) et donne une indication quant aux délais dans lesquels il convient de réduire ces niveaux. L’Union européenne, sur la base d’un rapport présenté en 1987 par un groupe de travail de la Commission internationale de protection radiologique (CIPR), recommande de son côté une concentration limite annuelle moyenne pour le radon, en distinguant entre les bâtiments existants et les constructions neuves. L’OMS, quant à elle, a fondé ses recommandations en tenant compte d’une exposition aux produits de désintégration du radon exprimée sous la forme d’une concentration d’équivalent équilibré de radon (EER) et de l’augmentation du risque de contracter un cancer comprise entre 0,7 × 10-4 et 2,1 × 10-4 pour une exposition égale à 1 Bq/m3 EER pendant la vie entière.
|
Organisation |
Concentration |
Recommandation |
|
Environmental |
4-20 pCi/litre |
Réduire le niveau en quelques années |
|
Union européenne (UE) |
> 400 Bq/m3a,b |
Réduire le niveau |
|
Organisation mondiale de la santé (OMS) |
> 100 Bq/m3 EERc |
Réduire le niveau |
a Concentration annuelle moyenne de radon. b Equivalent à une dose de 20 mSv/an.c Moyenne annuelle.
Il convient, en terminant, de rappeler que les valeurs de référence sont établies, en général, sur la base des effets connus de chaque substance sur la santé. Bien que cela exige souvent une tâche ardue lorsqu’il s’agit de l’air l’intérieur, ces valeurs ne tiennent pas compte des effets de synergie possibles entre certaines substances. C’est le cas, par exemple, des composés organiques volatils (COV). Certains auteurs ont évoqué la possibilité de définir des niveaux totaux de concentrations des composés organiques volatils (COVT) auxquels les occupants d’un bâtiment pourraient commencer à réagir. Cette proposition se heurte cependant à une grande difficulté, à savoir que, du point de vue de l’analyse, on n’est pas encore parvenu à s’entendre sur une définition des COVT qui satisfasse tout le monde.
En fait, l’établissement de valeurs de référence dans le domaine relativement nouveau de la qualité de l’air intérieur dépendra à l’avenir des politiques de l’environnement qui seront mises en œuvre, ces politiques étant elles-mêmes fonction des progrès réalisés tant dans la connaissance des effets des polluants que dans l’amélioration des techniques d’analyse.