

Durant toute son existence, l’être humain vit dans une gamme très étroite et fortement protégée de températures centrales. Les limites maximales de tolérance pour les cellules vivantes vont approximativement de 0 °C (formation des cristaux de glace) à 45 °C (coagulation thermique des protéines intracellulaires); toutefois, il peut tolérer des températures centrales inférieures à 35 °C ou supérieures à 41 °C, mais seulement durant de très courtes périodes. Afin de maintenir la température interne dans ces limites, il a développé des réponses physiologiques très efficaces et, dans certains cas, spécialisées, à la contrainte thermique aiguë. Ces réponses — conçues pour permettre la conservation, la production ou l’élimination de la chaleur du corps — impliquent la coordination de plusieurs systèmes de l’organisme.
La source de loin la plus importante de chaleur fournie au corps provient de la production métabolique de chaleur (M) . Même au pic de l’efficacité mécanique, 75 à 80% de l’énergie intervenant dans l’effort musculaire sont libérés sous forme de chaleur. Au repos, un taux métabolique de 300 ml de O2 par minute crée une charge thermique d’approximativement 100 W. Durant l’effort à l’état d’équilibre, à une consommation d’oxygène de 1 litre/min, ce sont environ 350 W de chaleur qui sont produits — moins toute l’énergie liée au travail externe (W) . Même à cette intensité faible à modérée de l’effort, la température centrale du corps s’élèverait d’approximativement 1 °C toutes les 15 minutes s’il n’était un moyen efficace de dissipation thermique. En réalité, les sujets en parfaite condition physique peuvent produire plus de 1 200 W de chaleur pendant 1 à 3 heures sans en subir d’effets néfastes (Gisolfi et Wenger, 1984).
La chaleur peut aussi être fournie par l’environnement soit par rayonnement (R) , soit par convection (C) lorsque la température à la surface du globe (mesure de la chaleur radiante) et celle de l’air (thermomètre sec) sont l’une ou l’autre supérieures à la température de la peau. Normalement, ces voies d’apport thermique sont faibles par rapport à M et deviennent en fait des voies de déperdition de chaleur lorsque le gradient de température peau-air est inversé. L’ultime voie de déperdition thermique — l’évaporation (E) — est, elle aussi, la plus importante normalement étant donné que la chaleur latente de la vaporisation de la sueur est élevée — la sueur s’évaporant à raison d’environ 680 Wh/litre. Ces relations sont examinées plus loin dans le présent chapitre.
Lorsque du point de vue thermique les conditions sont fraîches à neutres, l’apport de chaleur et la déperdition thermique se compensent, il n’y a pas stockage de chaleur et la température du corps s’équilibre, autrement dit:
Cependant, en cas d’exposition à des températures plus élevées:
et il y a stockage de chaleur. Ce genre de situation peut être créée en particulier par un travail de force (dépense élevée d’énergie qui accroît M – W ), des températures de l’air excessivement élevées (qui élèvent R + C), une forte humidité (qui limite E) et le port de vêtements épais ou relativement imperméables (qui créent un obstacle à l’évaporation efficace de la sueur). Enfin, si l’exercice est prolongé ou si l’hydratation est insuffisante, E peut être freinée par l’incapacité du corps à sécréter davantage de sueur (1 à 2 litres/h pendant de courtes périodes).
Pour une description simple des réponses physiologiques à la chaleur et au froid, on divise le corps en deux composantes — le «noyau» et l’«écorce». La température centrale (Tc) représente la température interne ou profonde du corps et peut être mesurée par méthode orale, rectale ou, en laboratoire, dans l’œsophage ou sur la membrane du tympan. La température de l’écorce est représentée par la température moyenne de la peau (Tsk). La température moyenne du corps (Tb) à un moment quelconque correspond à un équilibre pondéré entre ces deux températures, c’est-à-dire:
où le facteur de pondération k varie d’environ 0,67 à 0,90.
Lorsqu’il est confronté à des défis de neutralité thermique (contraintes causées par la chaleur ou le froid), le corps s’efforce de réguler Tc par des ajustements physiologiques et Tc fournit au cerveau les principales informations dont il a besoin pour coordonner cette régulation. Tandis que la température locale et la température moyenne de la peau sont importantes pour fournir des données sensorielles, Tsk varie largement en fonction de la température ambiante, avec une valeur moyenne d’environ 33 °C à la neutralité thermique pouvant atteindre 36 à 37 °C dans des conditions de travail de force à la chaleur. Il lui est possible de chuter fortement par exposition de tout le corps ou d’une certaine partie du corps au froid; la sensibilité tactile au froid apparaît entre 15 et 20 °C, la température critique pour la dextérité manuelle se situant entre 12 et 16 °C. Les valeurs, supérieure et inférieure, du seuil de douleur pour Tsk sont approximativement de 43 et de 10 °C, respectivement.
Des études précises de cartographie ont permis de situer la zone la plus importante de thermorégulation dans la région préoptique de l’hypothalamus antérieur (POHA). Cette région comprend des cellules nerveuses qui répondent à l’échauffement (neurones sensibles à la chaleur) et au refroidissement (neurones sensibles au froid). Cette région domine la régulation de la température du corps en recevant les informations sensorielles afférentes, relatives à la température du corps, et en envoyant des signaux efférents à la peau, aux muscles et aux autres organes intervenant dans la régulation de la température, par l’intermédiaire du système nerveux sympathique. D’autres régions du système nerveux central (hypothalamus postérieur, formation réticulaire, protubérance annulaire, partie médullaire et moelle épinière) constituent les liaisons ascendantes et descendantes avec le POHA et permettent diverses fonctions de facilitation.
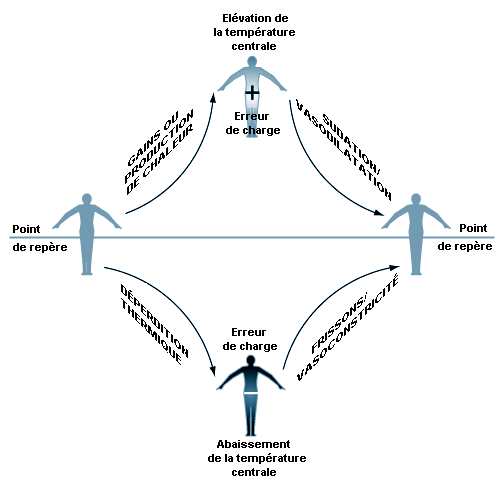
Le système de régulation de la température du corps est analogue à celui de la régulation thermostatique de la température d’une maison, avec les deux fonctions de chauffage et de refroidissement. Lorsque la température du corps s’élève au-dessus d’une certaine température théorique d’un «point de repère», les réponses des effecteurs associées au refroidissement (transpiration, accroissement de l’irrigation cutanée) sont activées. Si la température du corps tombe en dessous du point de repère, ce sont des réponses pour des apports de chaleur (diminution de l’irrigation cutanée, frissons) qui sont mises en route. Cependant, contrairement aux systèmes de chauffage/refroidissement d’une maison, la régulation thermique chez l’humain ne fonctionne pas comme un simple système marche-arrêt, mais possède aussi des régulations proportionnelles aux valeurs à ajuster et aux vitesses de variation de ces valeurs. Il faut noter que la «température de point de repère» n’existe qu’en théorie et sert surtout à visualiser ces notions. Il reste beaucoup à faire pour comprendre totalement les mécanismes associés au point de repère de régulation thermique.
Quel que soit son fondement, ce point de repère est relativement stable et n’est pas influencé par l’effort ou la température ambiante. En réalité, la seule perturbation aiguë connue pour le décaler est le groupe de pyrogènes endogènes intervenant dans la réponse fébrile. Les réponses des effecteurs que le corps emploie pour maintenir l’équilibre thermique commencent et sont contrôlées en réaction à un «écart de réglage», c’est-à-dire à une température du corps momentanément supérieure ou inférieure au point de repère (voir figure 42.1). Une température centrale inférieure au point de repère crée un écart de réglage négatif qui aboutit à un apport de chaleur (frissons, vasoconstriction cutanée). Une température centrale supérieure au point de repère crée un écart de réglage positif, qui active les effecteurs de déperdition thermique (vasodilatation cutanée, sudation). Dans chaque cas, le transfert thermique diminue l’écart de réglage et permet à la température du corps de revenir à un état d’équilibre.
Comme on l’a vu, l’être humain dissipe de la chaleur dans l’environnement principalement par la combinaison de transferts secs (rayonnement et convection) et par évaporation. Pour faciliter ces échanges, deux systèmes d’effecteurs principaux sont activés et régulés — la vasodilatation cutanée et la transpiration. Tandis que la vasodilatation cutanée produit de faibles élévations de la déperdition thermique sèche (rayonnement et convection), sa fonction première consiste à transférer de la chaleur du noyau à la peau (transfert thermique interne), alors que l’évaporation de la sueur est un moyen extrêmement efficace pour refroidir le sang (transfert thermique externe) avant son retour dans les tissus profonds du corps.
La quantité de chaleur transférée du noyau à la peau est fonction du débit sanguin cutané (DSC), du gradient de température entre le noyau et la peau, et de la chaleur spécifique du sang (un peu moins de 4 kJ/°C par litre de sang). Au repos dans un environnement thermique neutre, le débit sanguin cutané est d’approximativement 200 à 500 ml/min, soit seulement 5 à 10% du sang total pompé par le cœur (débit cardiaque). En raison du gradient de 4 °C entre Tc (environ 37 °C) et Tsk (environ 33 °C dans ces conditions), la chaleur métabolique produite par le corps pour maintenir la vie est constamment transmise par convection à la peau pour dissipation. Au contraire, dans des conditions d’hyperthermie importante, comme le travail très intense à la chaleur, le gradient de température entre le noyau et la peau est plus faible, et le transfert thermique nécessaire s’effectue par une augmentation importante du débit sanguin cutané. Sous stress thermique maximal, l’irrigation cutanée peut atteindre 7 à 8 litres/min, soit environ un tiers du débit cardiaque (Rowell, 1983). Cette circulation sanguine élevée est due à un mécanisme mal connu, unique à l’humain, appelé «système vasodilatateur actif». La vasodilatation active fait intervenir des signaux des nerfs sympathiques, allant de l’hypothalamus aux artérioles de la peau, mais le neurotransmetteur n’a pas été déterminé.
Comme indiqué précédemment, le débit sanguin cutané répond avant tout aux élévations de Tc et, dans une moindre mesure, de Tsk. La Tc s’élève dès que le travail musculaire induit une production de chaleur métabolique et, dès qu’un certain seuil de Tc est atteint, le débit sanguin cutané augmente aussi de façon importante. Cette réaction de base de la thermorégulation est modulée par des facteurs non thermiques. Ce deuxième niveau de régulation est critique parce qu’il modifie l’irrigation cutanée lorsque la stabilité cardio-vasculaire générale est menacée. Les veines de la peau sont très souples et une partie non négligeable du volume en circulation s’accumule dans ces vaisseaux. Cela facilite l’échange thermique en ralentissant la circulation capillaire afin d’accroître le temps de transit à travers la peau. Cependant, cette accumulation, associée aux déperditions de fluide par la transpiration, peut aussi diminuer le retour sanguin veineux. Le travail en station debout, la déshydratation et la respiration sous pression positive (port d’un appareil de protection respiratoire) comptent parmi les facteurs non thermiques dont l’influence sur l’irrigation cutanée a été démontrée. Ils agissent par l’intermédiaire de réflexes qui sont activés lorsque la pression de remplissage cardiaque diminue et que les barorécepteurs des troncs veineux situés dans les grandes veines et l’oreillette droite ne sont pas stimulés; c’est pourquoi ils sont plus évidents durant le travail aérobie prolongé en station debout. Ces réflexes ont pour fonction de maintenir la tension artérielle et, au travail, de maintenir une circulation sanguine adéquate dans les muscles actifs. Ainsi, le niveau de l’irrigation cutanée à un moment donné représente les effets combinés des réponses réflexes avec et sans effet de régulation thermique.
L’augmentation du débit sanguin cutané dans le cadre de la thermorégulation modifie de façon importante les capacités du système cardio-vasculaire à réguler la tension artérielle. D’où la nécessité d’une réponse coordonnée de tout le système cardio-vasculaire à la contrainte thermique. Quels ajustements cardio-vasculaires permettent l’augmentation du débit et du volume sanguin cutané? Pendant le travail dans des conditions fraîches ou neutres, l’élévation de la fréquence cardiaque répond bien à l’augmentation nécessaire du débit cardiaque, car le volume systolique cesse pratiquement d’augmenter quand l’effort dépasse 40% de son maximum. A la chaleur, la fréquence cardiaque est plus élevée quelle que soit l’intensité du travail, pour compenser la réduction du volume sanguin circulant et du volume systolique. Lorsque les niveaux de travail sont plus élevés, la fréquence cardiaque maximale est atteinte et cette tachycardie ne peut pas maintenir le débit cardiaque nécessaire. Le second moyen par lequel le corps assure une irrigation cutanée élevée est une redistribution de la circulation sanguine aux dépens d’organes tels que le foie, les reins et les intestins (Rowell, 1983). Cette redistribution de la circulation peut fournir 800 à 1 000 ml de sang en plus à la peau et permettre de compenser les effets préjudiciables de l’accumulation périphérique de sang.
La sueur permettant la régulation thermique chez l’humain est sécrétée par 2 à 4 millions de glandes sudoripares exocrines réparties de manière non uniforme à la surface du corps. Contrairement aux glandes sudoripares apocrines, qui ont tendance à être groupées (sur le visage, les mains et les régions axillaires et génitales) et qui sécrètent de la sueur dans les follicules pileux, les glandes exocrines sécrètent de la sueur directement à la surface de la peau. Cette sueur est inodore, incolore et relativement diluée, car il s’agit d’un ultrafiltrat du plasma. Elle possède ainsi une chaleur latente de vaporisation élevée et est idéalement adaptée à son rôle de rafraîchissement.
Un exemple permet de démontrer l’efficacité de ce système de refroidissement: un homme travaillant avec une consommation d’oxygène de 2,3 litres/min produit une chaleur métabolique nette (M – W ) d’environ 640 W. Sans sudation, la température du corps s’élèverait au rythme d’environ 1 °C toutes les 6 à 7 minutes. Avec une évaporation efficace d’environ 16 g de sueur par minute (débit raisonnable), la déperdition thermique peut correspondre à la production de chaleur, et la température centrale peut être maintenue à un état d’équilibre, c’est-à-dire:
Les glandes exocrines ont une structure simple, comprenant une partie sécrétoire enroulée, un conduit et un pore cutané. Le volume de sueur produit par chaque glande dépend de sa structure et de sa fonction; le débit sudoral, quant à lui, dépend du recrutement des glandes (densité de glandes sudoripares actives) et du débit des glandes sudoripares. Le fait que certaines personnes transpirent plus que d’autres est dû principalement aux différences de taille des glandes sudoripares (Sato et Sato, 1983). L’acclimatation à la chaleur est un autre facteur déterminant de la production de sueur. Avec l’âge, l’abaissement des taux de sudation est dû non pas au plus faible nombre de glandes exocrines activées, mais à la diminution du débit de sueur par glande (Kenney et Fowler, 1988). Cette réduction est probablement liée à une combinaison des altérations structurelles et fonctionnelles qui accompagnent le processus du vieillissement.
De même que les signaux vasomoteurs, les impulsions nerveuses transmises aux glandes sudoripares proviennent de la zone préoptique de l’hypothalamus antérieur et descendent le long du tronc cérébral. Les fibres qui innervent les glandes sont des fibres sympathiques cholinergiques, combinaison rare chez l’humain. Alors que l’acétylcholine est le principal neurotransmetteur, les transmetteurs adrénergiques (catécholamines) stimulent aussi les glandes exocrines.
La régulation de la sudation est, pour de nombreux aspects, analogue à celle du débit sanguin cutané. L’une et l’autre ont des caractéristiques similaires de mise en route (seuil) et de dépendance linéaire à l’élévation de Tc. La sudation a tendance à être plus précoce dans le dos et au niveau du thorax et c’est pour ces régions que les pentes de la relation entre le débit sudoral local et Tc sont les plus fortes. Comme le débit sanguin cutané, la sudation est modifiée par des facteurs non thermiques, tels que l’hypohydratation et l’hyperosmolalité. Il convient aussi de noter un phénomène appelé «hydroméiose» qui survient dans les milieux très humides ou sur les régions de la peau constamment recouvertes de vêtements humides. Ces régions, continuellement humides, ont un débit sudoral réduit. Il s’agit d’un mécanisme de protection contre la déshydratation, puisque la sueur qui reste sur la peau, au lieu de s’évaporer, n’a pas de fonction de refroidissement.
Si le débit sudoral est adapté, le refroidissement par évaporation est finalement déterminé par le gradient de pression de vapeur d’eau entre la peau humide et l’air ambiant. Ainsi, l’humidité élevée et les vêtements lourds ou imperméables limitent ce refroidissement, tandis qu’un air sec, le mouvement de l’air autour du corps et des vêtements poreux réduits au minimum, facilitent l’évaporation. D’autre part, s’il s’agit d’un travail de force et si la sudation est abondante, le refroidissement par évaporation peut également être limité par la capacité qu’a le corps de produire de la sueur (maximum 1 à 2 litres/h).
Une différence importante dans la manière dont l’être humain réagit au froid par rapport à la chaleur réside dans le fait que son comportement joue un bien plus grand rôle dans la réponse au froid en vue de la régulation thermique. Par exemple, le fait de porter des vêtements appropriés et de prendre des postures qui réduisent la surface qui échange de la chaleur avec l’ambiance («blottissement») est bien plus important dans les conditions ambiantes froides qu’à la chaleur. Une seconde différence provient du plus grand rôle joué par les hormones durant l’exposition au froid, avec notamment l’augmentation de la sécrétion de catécholamines (norépinéphrine et épinéphrine) et d’hormones thyroïdiennes.
Une stratégie efficace contre la déperdition thermique par le corps liée au rayonnement et à la convection consiste à accroître l’isolation effective fournie par l’écorce. Chez l’être humain, cela se produit par diminution du débit sanguin cutané — c’est-à-dire par vasoconstriction cutanée. La constriction des vaisseaux cutanés est plus prononcée dans les extrémités qu’au niveau du tronc. De même que la vasodilatation active, la vasoconstriction cutanée est commandée par le système nerveux sympathique et est influencée par Tc, Tsk, ainsi que par les températures locales.
L’effet du refroidissement cutané sur la fréquence cardiaque et la tension artérielle varie selon la région du corps qui est refroidie et si le refroidissement est suffisamment intense pour provoquer une douleur. Par exemple, si les mains sont immergées dans de l’eau froide, la fréquence cardiaque, la tension artérielle systolique et la tension artérielle diastolique augmentent. Lorsque le visage est refroidi, les tensions artérielles systolique et diastolique s’élèvent à cause de la réponse sympathique générale, alors que la fréquence cardiaque diminue à cause d’un réflexe parasympathique (LeBlanc, 1975). La réponse globale au froid est d’autant plus complexe que les réponses varient largement d’une personne à l’autre. Si le stress causé par le froid est suffisamment important pour abaisser la température centrale, la fréquence cardiaque peut s’accroître (à cause de l’activation sympathique) ou décroître (à cause de l’augmentation du volume sanguin circulant).
Un cas spécifique est celui de la vasodilatation induite par le froid. Si les mains sont placées dans de l’eau froide, le débit sanguin cutané diminue initialement afin de conserver la chaleur. Lorsque la température des tissus diminue, le débit sanguin cutané augmente paradoxalement, puis s’abaisse à nouveau et ce cycle se répète. Il a été suggéré que la vasodilatation induite par le froid a un effet favorable empêchant l’altération des tissus sous l’effet du gel, mais cela n’a pas été prouvé. Sur le plan mécanique, la dilatation temporaire se produit probablement lorsque les effets directs du froid sont suffisamment sévères pour réduire la transmission nerveuse, ce qui annule temporairement l’action du froid sur les récepteurs sympathiques des vaisseaux sanguins (médiateurs de l’effet constricteur).
Au fur et à mesure que le refroidissement du corps progresse, les frissons constituent une seconde ligne de défense. Le frisson est une contraction involontaire et aléatoire des fibres musculaires superficielles, ce qui ne limite pas la déperdition thermique, mais accroît la production de chaleur. Comme ces contractions ne produisent pas de travail, seule de la chaleur est produite. Une personne au repos peut multiplier sa production de chaleur métabolique par trois ou quatre pendant des frissons intenses et peut élever sa Tc de 0,5 °C. Les signaux qui provoquent le début des frissons proviennent principalement de la peau et, en plus de la zone préoptique de l’hypothalamus antérieur, l’hypothalamus postérieur joue un rôle également.
Bien que de nombreux facteurs individuels contribuent aux frissons (et à la tolérance au froid en général), l’embonpoint représente un facteur important. Un homme ayant une couche adipeuse sous-cutanée très mince (2 à 3 mm d’épaisseur) commence à frissonner après 40 minutes à 15 °C et 20 minutes à 10 °C, tandis qu’un autre ayant une couche adipeuse plus isolante (11 mm) peut ne pas frissonner du tout à 15 °C et frissonner après 60 minutes à 10 °C (LeBlanc, 1975).
Lorsqu’une personne est exposée à des conditions ambiantes chaudes, ses mécanismes physiologiques de déperdition thermique s’activent afin de maintenir la température normale du corps. Les flux de chaleur entre le corps et l’environnement dépendent de la différence de température entre l’air ambiant et des objets tels que murs ou fenêtres, et la température cutanée de la personne.
Cette température cutanée est régulée par des mécanismes physiologiques tels que les variations de l’irrigation de la peau, et par l’évaporation de la sueur sécrétée par les glandes sudoripares. La personne peut aussi changer de vêtements pour modifier l’échange thermique avec l’environnement. Plus les conditions ambiantes sont chaudes, plus la différence entre les températures ambiantes et la température de la peau ou des vêtements est faible. Cela signifie que «l’échange thermique sec» par convection et rayonnement est moindre lorsqu’il fait chaud que lorsqu’il fait froid. Si les températures ambiantes sont supérieures à la température de la surface du corps, cet environnement apporte de la chaleur. Cette chaleur supplémentaire, ainsi que celle qui est libérée par les processus métaboliques doivent être dissipées par évaporation de sueur, afin de maintenir la température du corps. L’évaporation de la sueur est donc d’autant plus importante que la température ambiante s’élève et il n’est pas surprenant que la ventilation et l’humidité de l’air (pression de vapeur d’eau) constituent des facteurs ambiants critiques lorsqu’il fait chaud. Si l’humidité est élevée, il y a production de sueur, mais celle-ci s’évapore moins. Dans ce cas, elle n’a pas d’effet de refroidissement; elle part en gouttes et ne sert plus à la régulation thermique.
Le corps humain contient approximativement 60% d’eau, soit 35 à 40 litres chez l’adulte. Un tiers environ de l’eau de l’organisme, le liquide extracellulaire, est réparti entre les cellules et le système vasculaire (le plasma sanguin). Les deux tiers restants, ou liquide intracellulaire, se situent à l’intérieur des cellules. La composition et le volume des compartiments d’eau du corps sont très précisément contrôlés par les mécanismes hormonaux et nerveux. La sueur est sécrétée par les millions de glandes sudoripares situées à la surface de la peau lorsque le centre de régulation thermique est activé par une élévation de la température du corps. La sueur contient du sel (NaCl, chlorure de sodium), mais dans une moindre mesure que le liquide extracellulaire. Ainsi, après sudation, l’eau et le sel sont perdus et doivent être remplacés.
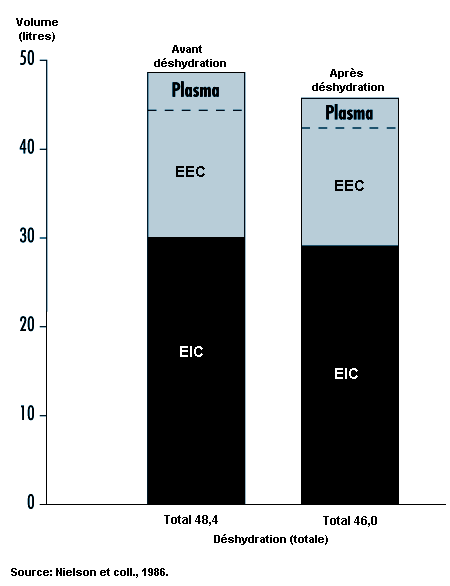
Dans des conditions ambiantes neutres, confortables, on ne perd que de faibles quantités d’eau par diffusion à travers la peau. En revanche, pendant un travail pénible dans la chaleur, de grandes quantités de sueur peuvent être sécrétées par activation des glandes sudoripares, soit au maximum plus de 2 litres/h pendant plusieurs heures. Même une déperdition de sueur ne dépassant pas 1% du poids du corps (~ 600 à 700 ml) a déjà un effet mesurable sur la capacité d’exécuter le travail. Cet effet se manifeste par une élévation de la fréquence cardiaque (celle-ci augmente d’environ 5 battements par minute pour chaque point de pourcentage de perte hydrique du corps) et par une élévation de la température centrale. Si le travail se poursuit, la température du corps s’élève progressivement et peut atteindre près de 40 °C; à cette température, la chaleur peut provoquer des troubles, notamment par déperdition de liquide du système vasculaire (voir figure 42.2). Une déperdition d’eau du plasma sanguin réduit la quantité de sang contenue dans les veines centrales et le cœur. Par conséquent, chaque battement cardiaque pompant un plus faible volume systolique, le débit cardiaque (quantité de sang expulsée du cœur par minute) a tendance à diminuer et la fréquence cardiaque doit s’accroître afin de maintenir la circulation et la tension artérielle.
Un système physiologique de contrôle appelé système réflexe barorécepteur maintient, dans toutes les conditions, le débit cardiaque et la tension artérielle près de la normale. Les réflexes impliquent les récepteurs et les capteurs situés dans le cœur et dans le système artériel (aorte et carotides), qui contrôlent le degré de dilatation du cœur et des vaisseaux par le sang qui les remplit. Les impulsions qui en proviennent se transmettent, par les nerfs, au système nerveux central à partir duquel des ajustements, en cas de déshydratation, provoquent une constriction des vaisseaux sanguins et une réduction de l’irrigation des organes splanchniques (foie, intestin, reins) et de la peau. Ainsi, la circulation disponible est redistribuée pour favoriser l’irrigation des muscles qui travaillent et celle du cerveau (Rowell, 1986).
Une déshydratation sévère peut entraîner un épuisement physique dû à la chaleur et une défaillance circulatoire; dans ce cas, le sujet ne peut pas conserver sa tension artérielle et, de ce fait, s’évanouit. Les symptômes du coup de chaleur sont l’épuisement physique, souvent accompagné de céphalées, d’étourdissements et de nausées. La cause principale du coup de chaleur est la défaillance circulatoire due à la déperdition hydrique du système vasculaire. La diminution du volume sanguin provoque des réflexes qui réduisent l’irrigation des intestins et de la peau. La réduction de l’irrigation cutanée aggrave le processus en cours, puisque la déperdition thermique par la surface diminue; donc, la température centrale continue à s’élever. La baisse de la tension artérielle et la faible irrigation du cerveau qui en résultent peuvent entraîner l’évanouissement du sujet. La position allongée améliore l’apport de sang au cœur et au cerveau et, après refroidissement du corps et ingestion d’un peu d’eau, le sujet retrouve presque immédiatement son bien-être.
Si les processus responsables de l’épuisement dû à la chaleur s’emballent, un coup de chaleur se produit. Sous l’effet de la diminution progressive de la circulation cutanée, la température s’élève de plus en plus, entraînant une réduction et même un arrêt de la sudation et une élévation encore plus rapide de la température centrale, ce qui provoque un collapsus cardio-vasculaire pouvant être mortel ou une altération irréversible du cerveau. Des transformations dans le sang (osmolalité élevée, pH bas, hypoxie, adhérence cellulaire des érythrocytes, coagulation intravasculaire, par exemple), ainsi qu’une altération du système nerveux s’observent chez les patients victimes d’un coup de chaleur. La diminution de l’irrigation intestinale durant la contrainte thermique peut provoquer des détériorations tissulaires et des substances (endotoxines) peuvent être libérées et entraîner de la fièvre liée au coup de chaleur (Hales et Richards, 1987). Le coup de chaleur est un cas d’urgence aiguë, mettant la vie en danger. Il est examiné plus en détail dans l’article intitulé «Les troubles provoqués par la chaleur».
En même temps que la perte hydrique, la sudation provoque une perte d’électrolytes, principalement du sodium (Na+) et du chlore (Cl–), mais également à un moindre degré du magnésium (Mg++), du potassium (K+), etc. (voir tableau 42.1). La sueur contient moins de sel que les compartiments liquidiens du corps. Cela signifie que ceux-ci deviennent plus salés après transpiration. Cette salinité accrue semble avoir un effet sur la circulation par des effets sur le muscle lisse qui contrôle le degré d’ouverture des vaisseaux. Cependant, plusieurs chercheurs ont montré que cette salinité perturbe la capacité de transpirer, si bien qu’il faut une température plus élevée du corps pour stimuler les glandes sudoripares — dont la sensibilité est affaiblie (Nielsen, 1984). Si la sueur perdue n’est remplacée que par de l’eau, le taux de chlorure de sodium peut diminuer (hypo-osmolarité). Il en résulte des crampes dues au dysfonctionnement neuromusculaire, état désigné autrefois par l’expression «crampes du mineur» ou «crampes du chauffeur». Un moyen de le prévenir consiste à ajouter du sel au régime alimentaire (au Royaume-Uni, dans les années vingt, on conseillait de boire de la bière!).
|
Electrolytes et autres substances |
Concentrations plasmatiques |
Concentrations |
|
Sodium (Na+ ) |
3,5 |
0,2-1,5 |
|
Potassium (K+ ) |
0,15 |
0,15 |
|
Calcium (Ca++ ) |
0,1 |
faibles quantités |
|
Magnésium (Mg++ ) |
0,02 |
faibles quantités |
|
Chlore (Cl� ) |
3,5 |
0,2-1,5 |
|
Bicarbonate (HCO3 � ) |
1,5 |
faibles quantités |
|
Protéines |
70 |
0 |
|
Graisses, glucose, petits ions |
15-20 |
faibles quantités |
Source: d�après Vellar, 1969.
La diminution de l’irrigation cutanée et la baisse de l’activité des glandes sudoripares affectent toutes deux la régulation thermique et la déperdition de chaleur, si bien que la température centrale s’élève plus en état de déshydratation qu’en état d’hydratation normale.
Nombreux sont les secteurs professionnels où les travailleurs sont exposés à une contrainte thermique extérieure — les travailleurs des aciéries, des industries du verre, des papeteries, des boulangeries, de l’exploitation minière, par exemple. Les ramoneurs et les sapeurs-pompiers le sont également, de même que les personnes qui travaillent dans des espaces confinés, des véhicules, des navires ou des avions. A noter aussi que les travailleurs qui sont équipés de vêtements de protection ou qui exécutent un travail de force dans des vêtements imperméables peuvent être victimes d’épuisement physique dû à la chaleur même lorsque la température ambiante est modérée ou fraîche. Les effets indésirables de la contrainte thermique se produisent lorsque la température centrale du corps est élevée et que la sudation est forte.
On peut combattre les effets de la déshydratation causée par une déperdition due à la sudation en buvant la quantité nécessaire pour remplacer la sueur. C’est ce que l’on fait généralement pendant le temps de récupération après le travail et l’effort. Cependant, durant un travail prolongé dans des conditions ambiantes chaudes, le fait de boire améliore la performance. Il est donc conseillé de boire dès que l’on a soif.
Mais là se posent quelques problèmes essentiels. L’un est que l’envie de boire n’est pas assez intense pour remplacer l’élimination d’eau qui se produit simultanément; ensuite, le temps nécessaire pour remplacer un important déficit en eau est très long, soit plus de 12 heures. Enfin, la vitesse à laquelle l’eau peut passer de l’estomac (où elle est en réserve) à l’intestin, où a lieu l’absorption, est limitée. Cette vitesse est inférieure à celle de la sudation observée durant l’effort à la chaleur.
De nombreuses études ont été faites sur les diverses boissons capables de rétablir les réserves d’eau, d’électrolytes et d’hydrates de carbone chez les sportifs durant des efforts prolongés. Les principaux résultats sont les suivants:
De ce fait, chacun peut composer son propre «liquide de réhydratation» ou faire un choix parmi de nombreux produits du commerce. Normalement, boire pendant les repas rétablit l’équilibre en eau et en électrolytes. Les travailleurs ou les sportifs qui transpirent beaucoup devraient être encouragés à boire plus qu’ils n’en ont envie. La sueur contient environ 1 à 3 g de NaCl par litre. Cela signifie que des pertes hydriques de plus de 5 litres par jour par la sudation peuvent entraîner un déficit en chlorure de sodium, sauf apport d’un complément alimentaire.
Il est conseillé aussi aux travailleurs et sportifs de contrôler leur équilibre en eau en se pesant régulièrement — par exemple, le matin (à la même heure et dans le même état) — et de s’efforcer de conserver un poids constant. Cependant, une variation pondérale ne reflète pas forcément le degré d’hypohydratation. L’eau est chimiquement liée au glycogène, constituant la réserve d’hydrates de carbone dans les muscles, et libérée lorsque le glycogène est utilisé durant l’exercice. Des variations pondérales atteignant au maximum environ 1 kg peuvent se produire en fonction de la teneur de l’organisme en glycogène. Le poids du corps — d’un matin à l’autre — présente aussi des fluctuations dues aux «variations biologiques» dans la teneur en eau — par exemple, 1 à 2 kg d’eau peuvent être retenus durant la phase prémenstruelle chez la femme («syndrome prémenstruel»).
Le volume des compartiments de l’organisme contenant de l’eau — c’est-à-dire les volumes de liquide extracellulaire et intracellulaire — et leurs taux d’électrolytes restent constants grâce à un équilibre régulé entre l’apport et les pertes hydriques des substances.
L’eau provient de l’apport d’aliments et de liquide, mais une partie est libérée par les processus métaboliques, notamment par la combustion des graisses et des hydrates de carbone d’origine alimentaire. Les poumons éliminent de l’eau pendant la respiration, l’air inspiré absorbant leur eau sur les surfaces humides des voies supérieures avant d’être exhalé. L’eau diffuse à travers la peau en petite quantité dans des conditions confortables au repos. Cependant, pendant la sudation, l’eau peut être éliminée à des vitesses dépassant 1 à 2 litres/h pendant plusieurs heures. La teneur de l’organisme en eau est régulée. L’accroissement de l’élimination de l’eau par la sudation est compensé par la boisson et par une réduction de la formation d’urine, tandis que l’eau en excès est excrétée grâce à une production plus abondante d’urine.
Cette régulation aussi bien de l’apport que de l’élimination de l’eau est effectuée par le système nerveux sympathique et par les hormones. La soif, qui accroît l’apport en eau et l’élimination de l’eau par les reins, est régulée; le volume de l’urine, de même que sa composition en électrolytes, sont sous contrôle. Les capteurs du mécanisme de régulation se trouvent dans le cœur, où ils répondent à la «réplétion» du système vasculaire. Si le remplissage du cœur est réduit — par exemple, après une déperdition par sudation —, les récepteurs signalent ce message aux centres cérébraux responsables de la sensation de soif, ainsi qu’aux régions qui déclenchent une libération d’hormone antidiurétique par l’hormone posthypophysaire. Cette hormone a pour effet de réduire le volume d’urine.
De même, des mécanismes physiologiques régulent la composition en électrolytes des liquides de l’organisme par des processus qui ont lieu dans les reins. Les aliments contiennent des nutriments, des minéraux, des vitamines et des électrolytes. Dans le présent contexte, c’est l’apport de chlorure de sodium qui est important. L’apport de sodium par les aliments varie selon les habitudes alimentaires, allant de 10 à 20 ou 30 g par jour. Cette quantité est normalement bien supérieure à celle qui est nécessaire; par conséquent, l’excédent est excrété par les reins, contrôlé par l’action de multiples mécanismes hormonaux (angiotensine, aldostérone, ANF, etc.) qui sont commandés par des stimuli envoyés par les osmorécepteurs du cerveau et des reins, répondant à l’osmolarité avant tout de Na+ et de Cl–, respectivement, dans le sang et les liquides filtrés par les reins.
On peut penser que la réaction à la chaleur présente des différences entre hommes et femmes ainsi qu’entre personnes jeunes et âgées. Ces différences se manifestent par certains paramètres agissant sur le transfert thermique, comme la surface corporelle, le rapport taille/poids, l’épaisseur de la couche de graisse sous-cutanée ayant un effet d’isolation, ainsi que par la capacité physique de produire un travail et de la chaleur (capacité aérobie » consommation maximale d’oxygène). Les données disponibles permettent de considérer que la tolérance à la chaleur est réduite chez les personnes âgées. Celles-ci commencent à transpirer plus tardivement que les individus jeunes et elles réagissent par une irrigation cutanée plus intense durant l’exposition à la chaleur.
D’après la comparaison entre sexes, les femmes tolèrent mieux la chaleur humide que les hommes. Dans un milieu chaud et humide, la sueur s’évapore moins, si bien que le rapport surface/masse corporelle, qui est légèrement plus important chez la femme, pourrait être à son avantage. Cependant, la capacité aérobie représente un important facteur à prendre en compte pour comparer des individus exposés à la chaleur. Dans les conditions de laboratoire, les tests auprès de catégories de sujets ayant la même capacité physique de travail («consommation maximale d’oxygène» — VO2max) — par exemple, des hommes jeunes et des hommes plus âgés ou des hommes par rapport à des femmes (Pandolf et coll., 1988) donnent des réponses physiologiques similaires à la chaleur. Dans ce cas, un certain effort (exercice sur bicyclette ergométrique) entraînera la même charge pour le système circulatoire — c’est-à-dire la même fréquence cardiaque et la même élévation de la température centrale —, indépendamment de l’âge et du sexe.
Les mêmes considérations sont valables pour la comparaison entre groupes ethniques. La prise en compte des différences de taille et de capacité aérobie ne met pas en évidence des différences significatives liées à la race. Mais, dans la vie quotidienne en général, les personnes plus âgées ont en moyenne une VO2max inférieure à celle des personnes plus jeunes et les femmes une VO2max inférieure à celle des hommes dans la même tranche d’âge.
Par conséquent, lorsqu’il exécute une tâche spécifique d’une charge absolue déterminée (mesurée par exemple en watts), un sujet ayant une plus faible capacité aérobie aura une fréquence cardiaque et une température corporelle plus élevées et sera moins apte à faire face à la contrainte supplémentaire exercée par la chaleur extérieure qu’un autre ayant une VO2max plus élevée.
Plusieurs indices de contrainte thermique ont été établis pour les besoins de la sécurité et de la santé au travail. Ces indices tiennent compte de la grande variation de la réponse à la chaleur et à l’effort entre individus, ainsi que des milieux ambiants chauds spécifiques pour lesquels ces indices ont été conçus. Ils sont examinés plus loin dans ce chapitre.
Les personnes exposées de manière répétée à la chaleur la tolèrent mieux après quelques jours seulement. Elles sont acclimatées. Leur taux de sudation a augmenté et le refroidissement de la peau qui en résulte abaisse la température centrale et la fréquence cardiaque durant l’effort dans les mêmes conditions.
C’est pourquoi un acclimatement artificiel du personnel devant être exposé à une chaleur extrême (sapeurs-pompiers, secouristes, militaires) sera probablement bénéfique pour réduire l’astreinte physiologique.
En résumé, plus une personne produit de la chaleur, plus il lui faut en dissiper. Dans un milieu chaud, l’évaporation de sueur constitue le facteur limitant la déperdition thermique. Les différences dans la capacité sudorale sont considérables entre individus. Alors que certaines personnes sont totalement dépourvues de glandes sudoripares, dans la plupart des cas, la quantité de sueur produite au cours d’un test standard de contrainte thermique augmente avec l’entraînement physique et l’exposition répétée à la chaleur. La contrainte thermique entraîne une élévation de la fréquence cardiaque et de la température centrale. Une fréquence cardiaque maximale et une température centrale d’environ 40 °C représentent la limite physiologique absolue pour que le travail soit performant dans un milieu chaud (Nielsen, 1994).
Une température ambiante élevée, une humidité élevée, un exercice intense ou un obstacle à la dissipation de la chaleur peuvent provoquer divers troubles. Il s’agit de troubles systémiques, à savoir syncope, œdème, crampes, échauffement et coup de chaleur, et de troubles locaux sous forme de lésions cutanées.
Les crampes, l’épuisement dû à la chaleur et le coup de chaleur sont cliniquement importants. Les mécanismes qui donnent lieu à ces troubles systémiques sont l’insuffisance circulatoire, le déséquilibre en eau et en électrolytes et l’hyperthermie (température élevée du corps). Le plus grave de ces troubles est le coup de chaleur qui peut entraîner la mort en l’absence d’un traitement rapide et adapté.
Deux catégories distinctes de personnes risquent l’apparition de troubles dus à la chaleur, exception faite des nourrissons. La première catégorie, la plus importante, est celle des personnes âgées, en particulier lorsqu’elles sont démunies ou qu’elles présentent des états pathologiques chroniques, comme diabète sucré, obésité, malnutrition, insuffisance cardiaque globale, alcoolisme chronique, démence et nécessité de prendre des médicaments qui perturbent la régulation thermique. La seconde catégorie comprend des individus sains qui tentent un effort physique prolongé ou sont exposés à une contrainte thermique excessive. Les facteurs qui prédisposent les individus jeunes actifs à des troubles provoqués par la chaleur, autres qu’un dysfonctionnement congénital et acquis des glandes sudoripares, sont la mauvaise forme physique, le manque d’acclimatation, la faible efficacité de l’effort et un rapport surface/masse corporelle réduit.
La syncope est une perte temporaire de conscience provoquée par une diminution de l’irrigation cérébrale, fréquemment précédée par la pâleur, une vision floue, des vertiges et des nausées. Elle peut se produire chez des personnes exposées à une contrainte thermique. L’expression collapsus provoqué par la chaleur est synonyme de syncope provoquée par la chaleur . Les symptômes sont attribués à la vasodilatation cutanée, à l’accumulation posturale de sang avec, en conséquence, une diminution du retour veineux au cœur et un débit cardiaque réduit. Une légère déshydratation, qui se produit chez la plupart des personnes exposées à la chaleur, accroît la probabilité de syncope. Les sujets qui souffrent de maladies cardio-vasculaires ou qui ne sont pas acclimatés sont prédisposés à la syncope. En général, les victimes reprennent rapidement conscience après avoir été placées en position allongée.
Un léger œdème déclive — c’est-à-dire le gonflement des mains et des pieds — peut apparaître chez des sujets non acclimatés exposés à un milieu ambiant chaud. Il se produit généralement chez la femme, disparaît avec l’acclimatation et s’atténue après plusieurs heures lorsque le patient est placé dans un endroit frais.
Les crampes peuvent survenir après une sudation abondante provoquée par un travail physique prolongé. Des spasmes douloureux se produisent dans les muscles des membres et les muscles abdominaux soumis à un travail intensif et à la fatigue, tandis que la température du corps s’élève légèrement. Ces crampes sont provoquées par la carence en sel qui apparaît si la perte hydrique due à une transpiration abondante pendant un long moment est compensée par de l’eau pure non additionnée de sel et si la natrémie est descendue au-dessous du niveau critique. En elles-mêmes, ces crampes sont relativement sans danger. Elles surviennent chez des sujets physiquement sains, capables d’un exercice physique soutenu et ont été appelées autrefois «crampes du mineur» ou «crampes du coupeur de canne à sucre», étant donné leur fréquente apparition chez ces travailleurs.
Les moyens de faire disparaître les crampes consistent à cesser l’activité, rester au repos dans un endroit frais et reconstituer le liquide, ainsi que les électrolytes, en évitant toute exposition à la chaleur pendant au moins 24 à 48 heures.
L’épuisement thermique est le trouble dû à la chaleur le plus communément observé sur le plan clinique. Il résulte d’une sévère déshydratation après une très importante sudation. Il se produit généralement chez des sujets jeunes, par ailleurs en bonne santé, qui pratiquent des exercices physiques prolongés (épuisement physique provoqué par l’exercice), tels que marathoniens, sportifs de plein air, recrues militaires, mineurs et travailleurs du bâtiment. Ce trouble se caractérise avant tout par une déficience circulatoire due à la déplétion d’eau ou la déperdition de sel. Il peut être considéré comme un stade initial du coup de chaleur et, en l’absence de traitement, peut finalement évoluer jusqu’à celui-ci. Il est d’usage de le diviser en deux types: l’épuisement thermique par perte hydrique et par déperdition de sel; néanmoins, dans de nombreux cas, il s’agit d’un mélange de ces deux types.
L’épuisement physique par perte hydrique provient d’une sudation abondante prolongée et d’une insuffisance de l’apport d’eau. Comme la sueur contient des ions sodium à un taux allant de 30 à 100 milliéquivalents par litre, soit moins que le plasma, une sudation importante entraîne une hypohydratation (réduction de la teneur en eau du corps) et une hypernatrémie (élévation du taux de sodium dans le sang). L’épuisement thermique se caractérise par la soif, la faiblesse, la fatigue, des vertiges, une anxiété, une oligurie (diminution de la quantité d’urine), une tachycardie (battements cardiaques rapides) et une hyperthermie modérée (39 °C ou plus). La déshydratation entraîne également une diminution de la sudation, une élévation de la température de la peau, de la protéinémie, de la natrémie et de la valeur de l’hématocrite (rapport du volume cellulaire sanguin au volume sanguin total).
Le traitement consiste à mettre la victime au repos en position allongée, les genoux surélevés, dans un endroit frais, à lui passer une serviette ou une éponge fraîches sur le corps et, pour compenser la perte hydrique, à la faire boire ou, en cas d’impossibilité d’ingestion, à pratiquer une perfusion intraveineuse. Les quantités nécessaires à la reconstitution de l’eau et du sel, de même que la température et le poids du corps doivent faire l’objet d’un contrôle minutieux. L’ingestion d’eau ne doit pas dépendre de la sensation subjective de soif de la victime, surtout si la perte hydrique est compensée par de l’eau simple, parce que la dilution du sang fait rapidement disparaître la soif et entraîne une diurèse, ce qui retarde le rétablissement de l’équilibre des liquides de l’organisme. Ce phénomène d’ingestion insuffisante d’eau est appelé la déshydratation volontaire. De plus, un apport d’eau sans sel peut compliquer les troubles dus à la chaleur, comme indiqué précédemment. Une déshydratation correspondant à plus de 3% du poids du corps devrait toujours être traitée par remplacement de l’eau et des électrolytes.
L’épuisement thermique dû à la déperdition de sel résulte d’une sudation abondante pendant une durée prolongée, du remplacement de l’eau en présence d’une carence en sel. Il est favorisé par une acclimatation incomplète, des vomissements, de la diarrhée, etc. Ce type d’épuisement apparaît généralement quelques jours après une perte hydrique. C’est chez les personnes âgées sédentaires exposées à la chaleur, qui ont bu abondamment de l’eau pour étancher leur soif, qu’il apparaît le plus communément. Les symptômes habituels sont: céphalées, vertiges, faiblesse, fatigue, nausées, vomissements, diarrhées, anorexie, spasmes musculaires et confusion mentale. Les analyses de sang indiquent une diminution du volume du plasma, une élévation de l’hématocrite et de la protéinémie, ainsi qu’une hypercalcémie (taux anormalement élevé de calcium dans le sang).
Il est indispensable de détecter et de traiter rapidement l’épuisement thermique dû à la chaleur, en plaçant le patient au repos en position allongée dans un endroit frais et en reconstituant l’eau et les électrolytes. L’osmolarité ou la densité de l’urine, l’urémie, la natrémie, la chlorémie, la température et le poids du corps doivent être contrôlés, l’apport d’eau et de sel doit être enregistré. Si le traitement est adapté, les victimes se rétablissent généralement en quelques heures et sans séquelle. Sinon, leur état peut évoluer jusqu’au coup de chaleur.
Le coup de chaleur est un cas d’urgence médicale grave qui peut entraîner la mort. Il s’agit d’un état clinique complexe dans lequel une hyperthermie incontrôlable provoque des lésions tissulaires. Cette élévation de la température du corps est provoquée initialement par une sévère congestion thermique due à une charge thermique excessive, l’hyperthermie qui en résulte entraîne un dysfonctionnement du système nerveux central, avec défaillance du mécanisme normal de régulation thermique, ce qui accélère l’élévation de la température. Le coup de chaleur se produit en général sous deux formes: le coup de chaleur classique et celui qui est provoqué par l’effort. Le premier apparaît chez des sujets âgés ou très jeunes, obèses ou inaptes, qui entreprennent des activés normales durant une exposition prolongée à des températures ambiantes élevées, alors que le second se produit en particulier chez les adultes jeunes, actifs, durant un exercice physique épuisant. De plus, une forme mixte de coup de chaleur présente les caractéristiques de ces deux formes.
Les sujets âgés, surtout ceux souffrant d’une maladie chronique, telle que maladies cardio-vasculaires, diabète sucré ou alcoolisme, et ceux qui prennent certains médicaments, notamment des psychotropes, présentent un risque élevé de coup de chaleur classique. C’est ainsi que le taux de mortalité enregistré est près de dix fois plus élevé parmi les personnes de plus de 60 ans que parmi celles de 60 ans et moins durant les vagues de chaleur prolongée. Une mortalité aussi élevée parmi les personnes âgées a été également enregistrée chez les musulmans durant le pèlerinage à La Mecque, la forme mixte de coup de chaleur étant la plus courante. Outre les maladies chroniques indiquées plus haut, les autres facteurs qui prédisposent les personnes âgées au coup de chaleur sont la diminution de la perception thermique, le ralentissement des réponses vasomotrices et sudorales aux variations de la contrainte thermique et une moindre capacité de s’acclimater à la chaleur.
Les sujets qui travaillent ou pratiquent des exercices pénibles dans des conditions chaudes et humides sont exposés à un grand risque de maladie due à la chaleur et à l’effort, qu’il s’agisse d’un épuisement lié à la chaleur ou d’un coup de chaleur. Les sportifs soumis à une activité physique intense peuvent être victimes d’une hyperthermie, car ils produisent une chaleur métabolique à un niveau élevé et, même lorsque les conditions ambiantes ne sont pas très chaudes, il est arrivé souvent qu’ils souffrent ainsi d’hyperthermie. Les sujets autres que les sportifs, relativement peu adaptés, présentent un moindre risque à cet égard; ils ont conscience de leurs capacités et limitent leurs exercices en conséquence. Toutefois, lorsqu’ils pratiquent des sports pour leurs loisirs, étant fortement motivés et enthousiastes, ils essaient souvent de s’exercer à une intensité qui dépasse leurs capacités, et ils peuvent succomber à des troubles provoqués par la chaleur (généralement épuisement thermique). Une mauvaise acclimatation, une hydratation non adaptée, des vêtements non appropriés, la consommation d’alcool et une maladie de la peau causant une anhydrose (réduction ou absence de sudation), en particulier une miliaire rouge (voir ci-après), contribuent à l’aggravation des symptômes.
Les enfants sont plus sensibles à l’épuisement thermique ou au coup de chaleur que les adultes. Ils produisent plus de chaleur métabolique par unité de masse et sont moins aptes à dissiper la chaleur en raison de leur capacité relativement faible à transpirer.
Trois critères définissent le coup de chaleur:
Le diagnostic de coup de chaleur est facile à établir si ces trois critères sont réunis. Toutefois, il est plus difficile lorsque l’un de ceux-ci est absent, obscur ou non décelé. Par exemple, si la température centrale n’est pas mesurée correctement et immédiatement, il est possible qu’une forte hyperthermie ne soit pas détectée; ou, au stade précoce d’un coup de chaleur provoqué par l’effort, la sudation peut persister ou même être plus abondante et la peau peut être humide.
Le coup de chaleur survient généralement de manière soudaine et sans symptômes précurseurs, mais certains patients chez lesquels un coup de chaleur est imminent peuvent présenter des symptômes et des signes de dysfonctionnement du système nerveux central, à savoir céphalées, nausées, vertiges, faiblesses, somnolence, confusion, anxiété, désorientation, apathie, agressivité et comportement irrationnel, tremblement, fibrillation et convulsion. Après l’apparition du coup de chaleur, les troubles du système nerveux central sont présents dans tous les cas. Le niveau de conscience est souvent abaissé, un coma profond étant très fréquent. Des crises se produisent dans la majorité des cas, surtout chez les sujets physiquement en forme. Les signes de dysfonctionnement cérébelleux sont importants et peuvent persister. Un myosis extrême est fréquemment observé. Une ataxie cérébelleuse (absence de coordination musculaire), une hémiplégie (paralysie d’un côté du corps), une aphasie et une instabilité émotionnelle peuvent persister chez certains survivants.
Les vomissements et la diarrhée sont fréquents. Une tachypnée (respiration rapide) est généralement présente initialement et le pouls peut être faible et rapide. L’hypotension, l’une des complications les plus communes, provient de la déshydratation marquée, de l’importante vasodilatation périphérique et de la dépression éventuelle du muscle cardiaque. Une insuffisance rénale aiguë peut s’observer dans les cas sévères, notamment en cas de coup de chaleur provoqué par des efforts.
Des hémorragies se produisent dans tous les organes parenchymateux, sur la peau (les pétéchies), dans le tube digestif lors des cas sévères. Les manifestations hémorragiques cliniques sont: mélæna (matières fécales de couleur noire, ayant l’aspect du goudron), hématémèse (vomissement de sang), hématurie (émission d’urine contenant du sang), hémoptysie (crachats sanglants), épistaxis (saignement de nez), purpura (taches cutanées violacées), ecchymoses (taches noirâtres ou bleutées) et hémorragie de la conjonctive. La coagulation intravasculaire est fréquente. La diathèse hémorragique (tendance au saignement) est généralement associée à une coagulation intravasculaire disséminée. La coagulation intravasculaire disséminée se produit de façon prépondérante dans les cas de coup de chaleur provoqués par l’effort, où il y a accroissement de l’activité fibrinolytique (dissolution des caillots sanguins) du plasma. D’autre part, une diminution des plaquettes, une augmentation du temps de prothrombine, une déplétion des facteurs de coagulation et une élévation du taux des produits de dégradation de la fibrine sont provoquées par l’hyperthermie de tout le corps. Les patients chez lesquels la coagulation intravasculaire disséminée et le saignement sont évidents présentent une température centrale plus élevée, un abaissement de la tension artérielle, une diminution du pH et de PO2 dans le sang artériel, une fréquence augmentée d’oligurie ou d’anurie et de choc, ainsi qu’un taux de mortalité plus élevé.
Le choc est également une complication habituelle. Il est dû à la défaillance de la circulation périphérique et est aggravé par la coagulation intravasculaire disséminée, ce qui provoque une dissémination des caillots dans le système microcirculatoire.
Le coup de chaleur est un cas d’urgence médicale qui exige un diagnostic rapide et un traitement prompt et pertinent pour sauver la vie du patient. Il est obligatoire de bien mesurer la température centrale: par voie rectale ou œsophagienne au moyen d’un thermomètre allant jusqu’à 45 °C. Il faut éviter de prendre la température orale ou axillaire, car celle-ci peut présenter une grande différence avec la température centrale réelle.
L’objectif du traitement est d’abaisser la température du corps en réduisant l’effet thermique et en favorisant la dissipation de chaleur par la peau. Le traitement consiste à placer le patient dans un endroit calme, frais, ombragé et bien ventilé, à retirer les vêtements inutiles et à placer un ventilateur. Le rafraîchissement de la face et de la tête peut favoriser celui du cerveau.
L’efficacité de certaines techniques de rafraîchissement a été contestée. Selon certains, la mise en place d’enveloppements humides et froids sur les troncs vasculaires, la nuque, l’aine et les aisselles, l’immersion du corps dans de l’eau froide ou son recouvrement par des serviettes glacées peuvent favoriser les frissons et la vasoconstriction cutanée, empêchant ainsi l’efficacité du rafraîchissement. Autrefois, le traitement recommandé consistait à immerger le patient dans un bain d’eau très froide, avec massage vigoureux de la peau pour réduire au minimum la vasoconstriction cutanée, une fois le patient admis dans un établissement médicalisé. Cette méthode de rafraîchissement présente plusieurs inconvénients: difficultés pour le personnel qui doit administrer de l’oxygène et des liquides tout en contrôlant en permanence la tension artérielle ainsi que l’électrocardiogramme, et problèmes d’hygiène dus à la contamination du bain par les vomissements et la diarrhée des patients comateux. Une autre solution consiste à pulvériser un brouillard froid sur le corps du patient tout en plaçant un ventilateur de manière à favoriser l’évaporation sur la peau. Cette méthode de rafraîchissement peut abaisser la température centrale de 0,03 à 0,06 °C par minute.
Les mesures de prévention des convulsions, des crises et des frissons doivent être prises immédiatement. Le contrôle cardiaque permanent, la détermination des taux sériques d’électrolytes et l’analyse des gaz du sang artériel et veineux sont indispensables; la perfusion intraveineuse de solutions d’électrolytes à une température relativement basse d’approximativement 10 °C, avec apport d’oxygène contrôlé, devraient commencer en temps voulu. L’intubation trachéale pour protéger les voies respiratoires, la montée d’un cathéter cardiaque pour évaluer la pression veineuse centrale, la mise en place d’une sonde gastrique et d’une sonde urinaire peuvent faire partie des mesures complémentaires recommandées.
De nombreux facteurs humains — acclimatement, âge, constitution, état général de santé, apport d’eau et de sel, vêtements, particularités de la religion, ignorance des règlements en faveur de la santé publique, ou inobservation de ceux-ci — devraient être pris en compte pour prévenir le coup de chaleur.
Avant tout exercice physique dans des conditions ambiantes chaudes, les travailleurs, les sportifs ou les pèlerins devraient être informés de l’effort et du niveau de contrainte thermique qu’ils peuvent subir, ainsi que des risques de coup de chaleur. Une période d’acclimatement est recommandée avant toute activité physique intense ou exposition à une contrainte thermique élevée. Le niveau de l’activité devrait être adapté à la température ambiante, l’exercice physique évité ou tout au moins réduit au minimum durant les heures les plus chaudes de la journée. Le libre accès à l’eau est obligatoire durant l’exercice physique. Comme des électrolytes sont perdus par la transpiration et que la possibilité d’ingestion volontaire d’eau peut être limitée, retardant ainsi la compensation de la déshydratation d’origine thermique, les électrolytes devraient également être remplacés en cas de transpiration abondante. Une mesure importante consiste aussi à porter des vêtements adaptés. Ceux en tissus qui absorbent l’eau et sont perméables à l’air et à la vapeur d’eau facilitent la dissipation de chaleur.
La miliaire est le trouble cutané associé à la chaleur le plus commun. Elle apparaît lorsqu’une obstruction des conduits des glandes sudoripares empêche la sueur de parvenir à la surface de la peau. Un syndrome de rétention de la sueur apparaît si l’anhydrose (incapacité d’éliminer la sueur) est largement répandue à la surface du corps et prédispose le patient à un coup de chaleur.
La miliaire est généralement provoquée par l’exercice physique dans des conditions ambiantes chaudes et humides, par les maladies fébriles, l’application de compresses humides, de bandages, de plâtre coulé ou adhésif, et par le port de vêtements peu perméables. La miliaire peut être classée en trois types, selon la profondeur de la rétention de la sueur: la miliaire cristalline, la miliaire rouge et la miliaire profonde.
La miliaire cristalline est due à la rétention de sueur à l’intérieur ou juste au-dessous de la couche cornée de la peau, où des vésicules minuscules, transparentes, non inflammatoires, sont observées. Ces vésicules apparaissent généralement en «éruptions cutanées successives» après un coup de soleil grave ou durant une maladie fébrile. Par ailleurs, ce type de miliaire est sans symptôme, c’est la moins désagréable et elle disparaît spontanément en quelques jours, lorsque les vésicules se rompent pour laisser des squames.
La miliaire rouge apparaît lorsqu’une exposition intense à la chaleur provoque une sudation prolongée et abondante. Il s’agit du type le plus commun de miliaire, dans lequel la sueur s’accumule dans l’épiderme. Des papules, vésicules ou pustules rouges se forment, accompagnées de sensations de brûlure et de démangeaison (éruption sudorale). Le conduit de la glande sudoripare est obstrué dans sa portion terminale. Cette obstruction se forme sous l’action de bactéries aérobies, notamment des cocci, qui prolifèrent largement dans la couche cornée lorsque celle-ci est hydratée par la sueur. Ces bactéries sécrètent une toxine qui altère les cellules épithéliales cornées du conduit et provoque une réaction inflammatoire, en déclenchant la formation d’un cylindre dans le conduit de la glande. L’infiltration par les leucocytes crée un enclavement qui obstrue complètement le passage de la sueur durant plusieurs semaines.
Dans la milaire profonde, la sueur est retenue dans le derme et produit des papules plates, inflammatoires, des nodules et des abcès, avec un prurit moindre que dans la miliaire rouge. Ce type de miliaire est généralement limité aux zones tropicales. Il peut se développer progressivement à partir de la miliaire rouge après des accès répétés de sudation abondante, car la réaction inflammatoire se propage à partir des couches supérieures de la peau vers les couches profondes.
L’asthénie anhydrosique tropicale . Cette expression est passée dans le langage courant durant la seconde guerre mondiale, lorsque les troupes déployées dans des régions tropicales souffraient d’éruption sudorale et d’intolérance à la chaleur. Il s’agit d’une modalité du syndrome de rétention de la sueur rencontré dans les milieux tropicaux chauds et humides. Elle se caractérise par une anhydrose et des éruptions semblables à la miliaire, accompagnées de symptômes de congestion due à la chaleur, tels que palpitations, pouls rapide, hyperthermie, céphalées, faiblesse et incapacité rapidement évolutive de supporter l’activité physique à la chaleur. Elle est généralement précédée d’une miliaire rouge largement répandue.
Traitement . Le traitement initial et essentiel de la miliaire et du syndrome de rétention de sueur consiste à placer la personne atteinte dans un endroit frais. Des douches froides, un séchage de la peau en douceur et l’application de lotion à la calamine peuvent atténuer sa souffrance. L’application de bactériostatiques empêche efficacement la propagation de la microflore et est préférable aux antibiotiques qui peuvent accroître la résistance de ces micro-organismes.
Les enclavements dans l’évacuation des glandes sudoripares disparaissent en 3 semaines par le renouvellement de l’épiderme.
Bien que les êtres humains possèdent une capacité considérable de compensation de la contrainte qu’ils subissent lorsqu’ils sont exposés à la chaleur naturelle, beaucoup de milieux professionnels ou d’activités physiques exposent les travailleurs à des charges thermiques excessives au point de menacer leur santé et de diminuer leur productivité. Cet article décrit plusieurs techniques possibles pour réduire la fréquence des troubles provoqués par la chaleur et la gravité des cas lorsqu’ils se produisent. Ces interventions peuvent être de cinq types: optimiser la tolérance à la chaleur chez les sujets exposés, assurer à temps le remplacement des pertes hydriques et des électrolytes, modifier les pratiques de travail afin d’en réduire la contrainte thermique liée à l’effort, organiser le contrôle des conditions climatiques et porter des vêtements de protection.
Les facteurs extérieurs au lieu de travail qui peuvent avoir un effet sur la tolérance thermique ne doivent pas être ignorés lorsqu’on évalue le degré d’exposition et qu’on conçoit les stratégies de prévention. Par exemple, la charge physiologique totale et la prédisposition potentielle aux troubles liés à la chaleur seront plus élevées si le stress dû à la chaleur se prolonge au-delà des heures de travail, ou si on effectue des travaux annexes ou qu’on se livre à des activités fatigantes durant les loisirs ou du fait des conditions de vie dans des quartiers où la chaleur est permanente. De plus, la nutrition et l’hydratation sont souvent le reflet des modes d’alimentation et de boisson, qui peuvent également différer selon la saison ou les observances religieuses.
Les candidats à des métiers soumis à la chaleur doivent avoir un bon état de santé général et posséder des qualités physiques adaptées aux travaux à effectuer. L’obésité et les maladies cardio-vasculaires augmentent les risques; les sujets ayant déjà souffert d’une maladie inexpliquée ou répétitive lors d’une exposition à la chaleur ne devraient pas avoir à exécuter des tâches impliquant une contrainte thermique importante. Divers paramètres physiques et physiologiques qui peuvent affecter la tolérance à la chaleur sont examinés ci-après; ils entrent dans deux catégories générales: les caractéristiques inhérentes à la personne et qui sont hors de son contrôle, telles que taille, sexe, ethnie et âge, et les caractéristiques acquises, qui sont contrôlables au moins en partie et qui incluent l’aptitude physique, l’acclimatement à la chaleur, l’obésité, les conditions médicales et le stress du sujet.
Les travailleurs devraient être informés de la nature de la contrainte thermique à laquelle ils seront soumis et de ses effets indésirables, ainsi que des mesures de protection prévues sur le lieu de travail. Ils devraient savoir qu’un apport d’eau suffisant et un régime alimentaire équilibré permettent dans une large mesure de tolérer la chaleur. De plus, ils devraient connaître les signes et le symptômes des troubles provoqués par la chaleur, tels que vertiges, lipothymie, difficultés respiratoires, palpitations et soif extrême. Ils devraient aussi apprendre les bases des premiers secours et savoir où appeler pour obtenir de l’aide lorsqu’ils décèlent ces signes chez eux-mêmes ou chez d’autres.
La direction devrait mettre en place un système de déclaration des incidents provoqués par la chaleur sur le lieu de travail. L’apparition de troubles dus à la chaleur chez plusieurs personnes — ou de manière répétitive chez un même sujet — constitue souvent un avertissement qu’un trouble sérieux menace et qu’il importe d’évaluer aussitôt les conditions ambiantes et les mesures de prévention en vigueur.
Mensurations. Les enfants et les adultes très minces sont désavantagés à deux égards lorsqu’ils doivent exercer une activité dans des conditions ambiantes chaudes. Tout d’abord, un effort imposé de l’extérieur représente une charge relative plus importante pour un corps ayant une faible masse musculaire, avec une plus grande élévation de la température centrale du corps et l’apparition plus rapide de la fatigue. De plus, le rapport surface/masse corporelle qui est plus élevé chez les sujets minces constitue un inconvénient dans des conditions extrêmement chaudes. A eux tous, ces divers facteurs expliquent pourquoi on a observé que les hommes pesant moins de 50 kg présentaient un plus grand risque de troubles provoqués par la chaleur dans les activités minières à grande profondeur.
Sexe . Selon les premières études en laboratoire effectuées auprès de femmes, il avait semblé que celles-ci toléraient relativement moins bien le travail à la chaleur que les hommes. Cependant, nous savons maintenant que, pour la plupart, ces différences peuvent s’expliquer par la taille et par les niveaux acquis de forme physique et d’acclimatement à la chaleur. On note toutefois des différences minimes entre sexes dans les mécanismes de dissipation de la chaleur: les débits sudoraux maximaux sont plus élevés chez l’homme et peuvent accroître leur tolérance aux conditions ambiantes extrêmement chaudes et sèches, tandis que la femme peut mieux supprimer la transpiration excessive et, par conséquent, conserver l’eau de son organisme; elle supporte donc mieux la chaleur dans des conditions ambiantes chaudes et humides. Bien que le cycle menstruel s’accompagne d’une variation de la température basale et modifie légèrement les réponses de régulation thermique chez la femme, ces ajustements physiologiques sont trop subtils pour avoir une influence sur la tolérance à la chaleur et sur l’efficacité de la régulation thermique dans les conditions de travail réelles.
Abstraction faite des caractéristiques corporelles et de forme physique individuelles, hommes et femmes ont des réponses pratiquement identiques à la contrainte thermique et s’acclimatent de la même façon au travail dans des conditions chaudes. Aussi, la sélection des travailleurs pour les travaux à la chaleur devrait-elle être faite en fonction de la santé et de la capacité physique, et non selon le sexe. Les sujets très menus ou sédentaires des deux sexes présentent une faible tolérance au travail à la chaleur.
L’effet de la grossesse sur la tolérance à la chaleur chez la femme n’est pas clairement établi, mais la modification des taux hormonaux et l’accroissement des exigences que le fœtus impose au système circulatoire de la mère peuvent accroître sa tendance à l’évanouissement. Une hyperthermie maternelle sévère (hyperpyrexie) due à une maladie semble accroître l’incidence de malformations fœtales, mais rien n’indique que le stress provoqué par le travail à la chaleur ait un effet similaire.
Ethnie . Bien que les divers groupes ethniques soient originaires de différents climats, il existe peu de signes de différences innées ou génétiques dans la réponse à la contrainte thermique. Tous les humains semblent réagir comme des animaux tropicaux; leur aptitude à vivre et à travailler dans toute une gamme de conditions thermiques est le reflet d’une adaptation grâce à une combinaison complexe de comportements et de développements technologiques. Les différences ethniques apparentes dans la réponse à la contrainte provoquée par la chaleur sont dues plus probablement à la taille, aux antécédents personnels et à l’état de nutrition, qu’à des caractéristiques innées.
Age . Les populations industrialisées présentent généralement une baisse progressive de la tolérance à la chaleur à partir de 50 ans. Certains signes indiquent une diminution générale, liée à l’âge, de la vasodilatation cutanée (augmentation du calibre des vaisseaux sanguins de la peau) et du débit sudoral maximal, mais cela tient surtout à des changements dans le mode de vie, qui réduisent l’activité physique et accroissent l’accumulation de graisse. L’âge ne semble pas réduire la tolérance à la chaleur ni l’aptitude à l’acclimatement si un sujet conserve un niveau élevé de capacité aérobie. Cependant les populations vieillissantes sont plus sujettes aux maladies cardio-vasculaires ou à d’autres pathologies qui peuvent réduire leur tolérance à la chaleur.
Forme physique . La capacité aérobie maximale (VO2max) est probablement l’élément le plus déterminant de l’aptitude d’un sujet à exécuter un travail physique soutenu dans des conditions ambiantes chaudes. Comme on l’a vu précédemment, les différences de tolérance à la chaleur observées entre certains groupes que l’on avait attribuées au sexe, à la race ou à l’âge, sont aujourd’hui considérées comme des manifestations de la capacité aérobie et de l’acclimatement à la chaleur.
Pour acquérir et conserver une forte capacité de travail, il faudrait soumettre le système de transport de l’oxygène dans l’organisme à des efforts réguliers sous la forme de sessions d’exercices vigoureux d’au moins 30 à 40 minutes chacune, 3 à 4 jours par semaine. Dans certains cas, l’activité au travail peut suffire à assurer cet entraînement physique, mais la plupart du temps les travaux professionnels sont moins exigeants et demandent à être complétés par un programme d’exercices réguliers permettant d’acquérir une forme optimale.
La perte de la capacité aérobie (perte de l’entraînement) est relativement lente, de sorte que les fins de semaine ou des vacances de 1 à 2 semaines n’entraînent que des changements minimes. Il est plus probable que les diminutions sérieuses de la capacité aérobie se produiront au fil de plusieurs semaines ou de plusieurs mois, à l’occasion d’une blessure, d’une maladie chronique ou de tout autre trouble obligeant un individu à changer de mode de vie.
Acclimatement à la chaleur . L’acclimatement au travail à la chaleur peut largement accroître la tolérance humaine à cette difficulté, si bien qu’un travail qui au départ dépassait la capacité d’une personne non acclimatée peut devenir plus facile après une période d’adaptation progressive. Les sujets ayant un très bon niveau de forme physique sont généralement déjà partiellement acclimatés à la chaleur et s’habitueront plus rapidement et avec moins de difficulté que des sédentaires. La saison peut aussi avoir un effet sur le temps nécessaire à l’acclimatement; les travailleurs recrutés en été peuvent déjà être en partie acclimatés, tandis que ceux qui le seront en hiver auront besoin d’une adaptation plus longue.
Dans la plupart des cas, l’acclimatement peut s’effectuer par une lente adaptation du travailleur au travail à la chaleur. Par exemple, un travailleur nouvellement embauché peut n’être affecté à ce travail que le matin ou pendant des durées croissantes durant les premiers jours. Cet acclimatement au travail devrait se faire sous l’étroite surveillance d’un personnel expérimenté; le nouveau venu devrait toujours être autorisé à se retirer dans un endroit plus frais chaque fois que des symptômes d’intolérance surviennent. Des conditions extrêmes peuvent exiger un protocole formel d’exposition progressive à la chaleur, tel que celui qui est utilisé pour les travailleurs des mines d’or en Afrique du Sud.
Un travailleur doit effectuer le travail à la chaleur trois à quatre fois par semaine s’il veut rester parfaitement acclimaté; une fréquence inférieure ou une exposition passive à la chaleur ont un effet beaucoup plus faible et peuvent entraîner une diminution progressive de la tolérance. Les congés de fin de semaine n’ont pas d’effet mesurable sur l’acclimatement. En revanche, une interruption de l’exposition à la chaleur pendant 2 à 3 semaines le fera perdre en majeure partie, encore que les sujets qui vivent dans des conditions climatiques chaudes ou font régulièrement de l’exercice aérobie le conserveront en partie.
Obésité . Une teneur élevée en graisses a peu d’effet direct sur la régulation thermique, puisque la dissipation de chaleur au niveau de la peau fait intervenir les capillaires et les glandes sudoripares qui sont plus proches de la surface de la peau que la couche adipeuse sous-cutanée. Cependant, les obèses sont handicapés par leur excédent de poids, car chaque mouvement exige un plus grand effort musculaire et produit donc plus de chaleur que chez une personne mince. De plus, l’obésité est souvent la manifestation d’un style de vie inactif, dont le résultat est une plus faible capacité aérobie et une absence d’acclimatement à la chaleur.
Altérations de la santé . La tolérance d’un travailleur à la chaleur peut être réduite par diverses affections telles que la fièvre (température supérieure à la normale), une immunisation récente ou une gastro-entérite avec déséquilibre hydrique et électrolytique. Les troubles cutanés, comme un coup de soleil ou une éruption, peuvent diminuer la capacité de sécréter de la sueur. De plus, la prédisposition à la maladie provoquée par la chaleur peut être accrue par certains médicaments, notamment les sympathicomimétiques, les anticholinergiques, les diurétiques, les phénothiazines, les antidépresseurs cycliques et les inhibiteurs de la monoamine-oxidase.
L’alcoolisme est un problème assez fréquent et qui peut être grave chez les personnes qui travaillent à la chaleur. L’alcool perturbe l’apport d’aliments et d’eau, mais agit aussi comme diurétique (accroissement de l’émission d’urine) et fausse le jugement. Les effets indésirables de l’alcool durent de nombreuses heures après son absorption. Les alcooliques victimes d’un coup de chaleur ont un taux de mortalité beaucoup plus élevé que les autres patients.
Hydratation. L’évaporation de la sueur constitue la principale voie de dissipation de la chaleur de l’organisme et elle devient le seul mécanisme de rafraîchissement possible lorsque la température de l’air dépasse celle du corps. Le besoin d’eau ne peut pas être diminué par de l’entraînement, mais uniquement par un abaissement de la contrainte thermique subie par le travailleur. La perte hydrique et la réhydratation de l’être humain ont fait l’objet de nombreuses études ces dernières années et l’on dispose aujourd’hui de beaucoup plus d’informations sur ce point.
Un être humain pesant 70 kg peut sécréter indéfiniment 1,5 à 2 litres/h de sueur et un travailleur peut perdre plusieurs litres ou au maximum 10% de son poids au cours d’une journée s’il est exposé à des températures extrêmement chaudes. Cette déperdition risque d’être incapacitante si une partie de l’eau au moins n’est pas remplacée pendant les heures de travail. Cependant, puisque l’absorption intestinale de l’eau atteint au maximum 1,5 litre/h durant le travail, des débits sudoraux plus élevés provoquent une déshydratation cumulée au cours de la journée.
Boire pour étancher la soif ne suffit pas pour qu’une personne reste parfaitement hydratée. Chez de nombreuses personnes, la soif n’apparaît que lorsqu’elles ont perdu 1 à 2 litres d’eau, et des travailleurs très motivés pour exécuter un travail de force peuvent subir des déperditions de 3 à 4 litres avant qu’une soif impérieuse ne les oblige à s’arrêter pour boire. Paradoxalement, la déshydratation réduit la capacité d’absorption intestinale de l’eau. Par conséquent, les travailleurs effectuant des travaux à la chaleur doivent savoir qu’il est important de boire suffisamment d’eau durant le travail et de poursuivre généreusement la réhydratation en dehors des heures de travail. Il devraient aussi connaître la valeur de la «préhydratation» — c’est-à-dire de la consommation d’une grande quantité d’eau juste avant une importante contrainte thermique —, car la chaleur et l’exercice empêchent l’organisme d’éliminer l’eau en excès dans l’urine.
L’employeur doit mettre de l’eau ou d’autres boissons à leur disposition afin de favoriser la réhydratation. Tout obstacle matériel ou administratif à la boisson ne peut que favoriser la déshydratation «volontaire» qui prédispose à une pathologie liée à la chaleur. Tout programme de maintien de l’hydratation doit prévoir au moins les éléments ci-après:
Des aromatisants permettent de mieux accepter l’eau. Toutefois, les boissons qui ont beaucoup de succès parce qu’elles «coupent» la soif sont à déconseiller, car elles inhibent l’ingestion avant le rétablissement de l’hydratation. Pour cette raison, il est préférable de proposer de l’eau ou des boissons aromatisées diluées et d’éviter la présence de gaz carbonique, de caféine ainsi que les boissons à forte teneur en sucre ou en sel.
Nutrition . Bien que la sueur soit hypotonique (faible teneur en sel) par rapport au sérum, une transpiration importante entraîne une déperdition continue de chlorure de sodium et de faibles quantités de potassium, qui doivent être compensées chaque jour. De plus, le travail à la chaleur accélère le cycle des oligoéléments, notamment du magnésium et du zinc. Normalement, tous ces éléments essentiels doivent être apportés par l’alimentation; les travailleurs exposés à la chaleur doivent donc être incités à consommer des repas bien équilibrés et à éviter les barres sucrées ou les collations de substitution, dans lesquelles d’importants nutriments sont absents. Dans les pays industriels, certains régimes comprennent des taux élevés de chlorure de sodium et les travailleurs qui les consomment ne risquent guère de présenter des déficits en sel; mais il se peut que d’autres régimes plus traditionnels n’en contiennent pas suffisamment. Dans certains cas, l’employeur peut être amené à fournir des collations salées ou d’autres compléments alimentaires pendant les heures de travail.
Les «boissons pour le sport» ou les «désaltérants» contenant du chlorure de sodium, du potassium et des hydrates de carbone sont de plus en plus répandus dans les pays industriels. Toute boisson est composée d’une certaine quantité d’eau, mais les boissons contenant des électrolytes peuvent être utiles chez les sujets qui présentent une déshydratation déjà importante (perte hydrique) avec perte d’électrolytes (perte de sel). En général, ces boissons ont une forte teneur en sel et doivent être diluées avec de l’eau, à part égale ou supérieure, avant consommation. La recette suivante permet de préparer un mélange bien plus économique pour la réhydratation par voie orale: additionner 40 g de sucre (saccharose) et 6 g de sel (chlorure de sodium) à un litre d’eau potable. Il est préférable de ne pas donner de comprimés salés aux travailleurs, car ils en abusent facilement et des doses excessives peuvent provoquer des troubles gastro-intestinaux, un accroissement de l’émission d’urine et une plus grande sensibilité aux maladies liées à la chaleur.
La modification des pratiques de travail a pour but général de réduire la contrainte thermique moyenne du poste de travail et de la ramener à des limites acceptables. On peut à cet effet soit réduire le travail physique imposé à chaque travailleur, soit prévoir des pauses appropriées pour lui permettre de récupérer. En pratique, la moyenne de la production de chaleur métabolique d’un poste de travail ne devrait pas dépasser 350 W (5 kcal/min), car au-delà, la charge de travail entraîne un épuisement physique qui demande des pauses à la mesure de cet épuisement.
Il est possible de réduire les efforts individuels en diminuant certaines opérations telles que le levage et en limitant les déplacements et la tension musculaire statique qu’implique une posture malaisée. On y parvient par une optimisation du travail selon des principes ergonomiques, la mise à disposition de moyens mécaniques et une bonne répartition de l’effort physique entre les travailleurs.
Le moyen le plus simple de modifier ces pratiques de travail consiste à permettre à chacun de suivre son propre rythme. Les travailleurs de l’industrie exécutant une tâche qui leur est familière sous un climat doux auront des cadences correspondant à une température rectale voisine de 38 °C; l’exposition à des ambiances chaudes inconfortables les amènera naturellement à ralentir cette cadence ou à faire des pauses. Cette capacité d’ajuster volontairement leur rythme de travail dépend sans doute de l’effort cardio-vasculaire et de la fatigue qu’ils ressentent. Les êtres humains ne peuvent pas détecter consciemment une élévation de la température centrale de leur corps; ils se fient plutôt à la température de la peau et à son humidité pour évaluer leur inconfort thermique.
Une autre façon de modifier les pratiques de travail consiste à adopter des cycles travail-repos précis où l’employeur fixe la durée des travaux et des pauses et le nombre de fois que ce cycle doit se répéter. La durée de la récupération thermique dépasse largement celle qui est requise pour abaisser le rythme respiratoire et la fréquence cardiaque provoqués par le travail. L’abaissement de la température centrale à des niveaux de repos nécessite 30 à 40 minutes dans un endroit frais et sec et davantage si le sujet doit se reposer dans des conditions ambiantes chaudes ou doit conserver ses vêtements de protection. Si le niveau de production doit rester constant, les travailleurs doivent être affectés en alternance à des travaux à la chaleur, suivis d’une période de récupération par du repos ou par l’exécution de tâches sédentaires dans un endroit frais.
A supposer que la question de coût n’entre pas en ligne de compte, tous les problèmes de contrainte thermique pourraient être résolus par l’application de techniques capables de transformer les milieux professionnels contraignants en milieux plus hospitaliers. Il existe dans ce domaine tout un choix de techniques applicables en fonction des conditions spécifiques de travail et des ressources financières disponibles. En général, on distingue deux catégories de métiers exercés à la chaleur: ceux pour lesquels les processus de production s’effectuent par voie chaude et sèche, comme la fusion de métaux ou la production du verre, où les travailleurs sont exposés à un air très chaud et à une forte chaleur radiante, mais qui augmentent peu l’humidité de l’air, et ceux qui, à l’inverse, s’effectuent dans des conditions chaudes et humides, comme les usines textiles, la production de papier ou l’exploitation minière. La chaleur n’est pas aussi extrême, mais l’humidité est fortement augmentée par l’utilisation de processus de production humides avec dégagement de vapeur d’eau.
Les techniques de régulation des conditions ambiantes les plus économiques consistent habituellement à réduire le transfert de chaleur de la source vers le milieu ambiant. L’air chaud peut être évacué hors du lieu de travail et remplacé par de l’air frais. Les surfaces chaudes peuvent être recouvertes d’une isolation ou munies de revêtements réfléchissants afin de réduire la chaleur qu’ils dégagent, tout en conservant celle qui est nécessaire au procédé industriel. Un autre moyen de lutter contre la chaleur consiste à ventiler la zone de travail, afin de permettre à l’air extérieur de circuler largement. La solution la plus coûteuse est la climatisation, qui permet de rafraîchir et d’assécher l’atmosphère sur le lieu de travail. Même si le fait d’abaisser la température de l’air est sans effet sur la transmission de la chaleur radiante, il permet de réduire la température des murs et des autres surfaces qui peuvent constituer des sources secondaires de chaleur par convection ou par rayonnement.
Lorsqu’il s’avère infaisable ou trop coûteux de contrôler l’ensemble du milieu ambiant, il est possible d’améliorer localement les conditions thermiques du lieu de travail. Des zones climatisées peuvent être délimitées à l’intérieur du lieu de travail ou une circulation d’air frais peut être prévue à un poste de travail déterminé («refroidissement localisé» ou «douche d’air»). Un écran réfléchissant mobile ou même portable peut être interposé entre le travailleur et une source de chaleur radiante. La technologie moderne permet aussi de réaliser des systèmes de commande à distance des procédés à chaud, qui évitent aux travailleurs de s’exposer constamment à une chaleur particulièrement épuisante.
Lorsque le lieu de travail est ventilé par de l’air extérieur ou si la possibilité de climatisation est limitée, les conditions thermiques seront fonction des variations climatiques; une élévation subite de la température et de l’humidité extérieures peut accroître la contrainte thermique à des niveaux dépassant la tolérance des travailleurs. Par exemple, une vague de chaleur au printemps peut déclencher une épidémie de troubles thermiques chez ceux qui ne sont pas habitués à cette chaleur comme ils le seraient en été. Il appartient donc à l’employeur de mettre en place un système de prévision des variations de contrainte thermique liées à la météorologie afin que les précautions nécessaires soient prises en temps voulu.
Le travail dans des conditions de températures extrêmes peut nécessiter une protection thermique individuelle sous forme de vêtements spéciaux. Les vêtements isolants et réfléchissants assurent une protection passive; à elle seule, l’isolation peut protéger la peau contre les phénomènes thermiques transitoires. Les ouvriers travaillant face à une source de chaleur radiante limitée peuvent se protéger au moyen de tabliers réfléchissants. Les sapeurs-pompiers qui sont confrontés à des incendies de combustibles dégageant une chaleur extrêmement élevée sont équipés de combinaisons dites «antifeu» qui comportent une forte isolation contre l’air chaud et une surface aluminisée qui réfléchit la chaleur rayonnante.
Le gilet glacé, rempli de glace fondue ou de morceaux de glace (ou de glace sèche), porté sur un sous-vêtement pour empêcher le refroidissement gênant de la peau, est une autre forme de protection passive. Le changement de phase de la glace fondante absorbe une partie de la chaleur métabolique et de la chaleur ambiante de la surface recouverte, mais il faut remplacer régulièrement la glace; plus la contrainte thermique est élevée, plus la fréquence de remplacement de la glace le sera. Les gilets glacés se sont révélés très utiles dans les mines profondes, les salles des machines sur les navires, ainsi que dans d’autres milieux humides très chauds où l’on peut avoir facilement accès à des congélateurs.
La protection thermique active peut être assurée par des vêtements refroidis par air ou par liquide, qui recouvrent tout ou une partie du corps, généralement le torse et parfois la tête.
Refroidissement par air . Les systèmes les plus simples consistent à ventiler les vêtements grâce à l’air ambiant ou grâce à de l’air comprimé refroidi par dilatation ou par passage dans un dispositif à tube tourbillonnaire (vortex). Ce système nécessite de grands volumes d’air; rien que la ventilation d’une combinaison étanche exige au minimum 450 litres/min environ. Le refroidissement par air peut théoriquement s’effectuer par convection (variation de température) ou par évaporation de sueur (changement de phase). Cependant, l’efficacité de la convection est limitée par la faible chaleur spécifique de l’air et la difficulté de l’amener à de basses températures dans des milieux ambiants chauds. C’est pourquoi la plupart des vêtements refroidis par air fonctionnent au moyen d’un refroidissement par évaporation. Le travailleur ressent une contrainte thermique modérée et sa déshydratation est limitée, mais il peut assurer sa régulation thermique par le contrôle naturel de sa transpiration. Le refroidissement par air améliore le confort grâce à sa tendance à sécher le sous-vêtement. Inconvénients: 1) le sujet doit être relié à une source d’air; 2) les vêtements à répartition d’air sont encombrants; 3) il est difficile d’amener l’air jusqu’aux membres.
Refroidissement par liquide . Ces systèmes font circuler un mélange eau-antigel dans un réseau de voies ou de petits tubes, puis retournent le liquide réchauffé à un dissipateur thermique qui élimine la chaleur ajoutée durant le passage le long du corps. Le liquide circule généralement à une vitesse d’environ 1 litre/min. Le dissipateur thermique peut dégager l’énergie thermique dans le milieu ambiant par évaporation, fusion, réfrigération ou procédés thermoélectriques. Les vêtements refroidis par liquide assurent un potentiel de refroidissement bien plus important que les systèmes à air. Une combinaison recouvrant tout le corps, reliée à un dissipateur thermique adapté peut éliminer toute la chaleur métabolique et maintenir le confort thermique sans nécessiter la sudation; les astronautes portent un système de ce type pour travailler hors de leur engin spatial. Toutefois, un mécanisme de refroidissement aussi puissant exige un système de régulation du confort, qui implique généralement le réglage manuel d’une soupape qui détourne une partie du liquide en circulation en aval du dissipateur thermique. Les systèmes à refroidissement par liquide peuvent être conçus sous forme d’équipement dorsal afin d’assurer un refroidissement continu durant le travail.
Il est évident qu’un dispositif de refroidissement quel qu’il soit ajoute du poids et de l’encombrement qui peuvent gêner le travailleur dans son travail. Par exemple, le poids d’un gilet glacé augmente énormément la dépense métabolique de la locomotion et c’est donc pour des travaux physiques légers, tels que de la surveillance dans les compartiments chauds, qu’il est le plus utile. Les systèmes qui relient le travailleur à un dissipateur thermique sont inutilisables pour de nombreux types de travaux. Un refroidissement intermittent peut être utile si les travailleurs doivent porter des vêtements de protection lourds (tels que des combinaisons de protection contre les produits chimiques) et ne peuvent pas transporter un dissipateur thermique ou lui être reliés pendant le travail. Retirer la combinaison à chaque pause prend du temps et peut exposer le travailleur à des produits toxiques; dans ces conditions, il est plus simple de faire porter aux travailleurs un vêtement refroidissant qui n’est relié à un dissipateur thermique que pendant le repos, ce qui leur permet une récupération thermique dans des conditions qui seraient autrement intolérables.
Le corps humain échange de la chaleur avec son environnement selon plusieurs voies: par conduction au travers des surfaces en contact, par convection et évaporation avec l’air ambiant, par rayonnement avec les surfaces avoisinantes.
La conduction est la transmission de chaleur entre deux solides en contact. De tels échanges sont observés entre la peau et les vêtements, les chaussures, les points d’appui (siège, poignées), les outils, etc. En pratique, dans le calcul du bilan thermique, ce flux de chaleur par conduction est approximé par le flux de chaleur par convection et rayonnement qui auraient lieu si ces surfaces n’étaient pas en contact avec d’autres matériaux.
La convection est le transfert de chaleur entre la peau et l’air qui l’entoure. Si la température cutanée, Tsk, en degrés celsius (°C), est supérieure à la température de l’air (Ta), l’air en contact avec la peau se réchauffe et, par conséquent, s’élève. Une circulation d’air, appelée convection naturelle, s’établit alors à la surface du corps. Cet échange devient plus important si l’air ambiant passe sur la peau à une certaine vitesse: la convection devient forcée.
Le flux de chaleur échangé par convection C, en watts par mètre carré (W/m2) peut être estimé par:
où hc est le coefficient de convection (W/m2 °C), qui est fonction de la différence entre Tsk et Ta en cas de convection naturelle, et de la vitesse de l’air (Va m/s), en convection forcée; FclC est le facteur par lequel le vêtement réduit les échanges convectifs.
Tout corps émet un rayonnement électromagnétique dont l’intensité est fonction de la quatrième puissance de sa température absolue T (en degrés Kelvin (K)). La peau, dont la température peut se situer entre 30 et 35 °C (303 et 308 K), émet un tel rayonnement qui se situe dans l’infrarouge. Elle reçoit par ailleurs le rayonnement émis par les surfaces avoisinantes. Le flux thermique échangé par rayonnement R (en W/m2) entre le corps et son environnement peut être décrit par l’expression suivante:
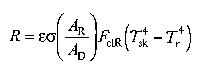
où:
σ est la constante universelle de Stefan-Boltzmann
(5,67 × 10–8 W/m2 K4);
ε est l’émissivité de la peau qui, pour le rayonnement infrarouge, est égale à 0,97 et indépendante de la longueur d’onde et, pour le rayonnement solaire, vaut environ 0,5 pour la peau d’un sujet de race blanche et 0,85 pour la peau d’un sujet de race noire;
AR/AD est la fraction de la surface du corps participant aux échanges qui est de l’ordre de 0,66, 0,70 ou 0,77 selon que le sujet est accroupi, assis ou debout:
FclR est le facteur par lequel le vêtement réduit les échanges par rayonnement:
Tsk (en K) est la température cutanée moyenne;
Tr (en K) est la température moyenne de rayonnement de l’environnement, c’est-à-dire la température uniforme d’une sphère noire mate, de grand diamètre, qui entourerait le sujet et échangerait avec lui la même quantité de chaleur que l’environnement réel.
Cette expression peut être remplacée par une équation simplifiée du même type que celle des échanges par convection:
où hr est le coefficient d’échange par rayonnement (W/m2 °C).
Toute surface mouillée comporte une couche d’air saturée en vapeur d’eau. Si l’atmosphère n’est pas elle-même saturée, la vapeur diffuse de cette couche vers l’atmosphère. La couche a alors tendance à se régénérer en puisant la chaleur d’évaporation (0,674 watt heure par gramme d’eau) à la surface mouillée qui se refroidit. Si la peau est couverte entièrement de sueur, l’évaporation est maximale (Emax) et ne dépend que des conditions ambiantes selon l’expression suivante:
où:
he est le coefficient d’échange par évaporation (W/m2 kPa);
Psk,s est la pression saturante de vapeur d’eau à la température de la peau (en kPa);
Pa est la pression partielle de vapeur d’eau de l’ambiance (en kPa);
Fpcl est le facteur de réduction des échanges évaporatoires par le vêtement.
Un facteur de correction intervient dans le calcul des flux de chaleur par convection, rayonnement et évaporation de manière à tenir compte du vêtement. Dans le cas d’un vêtement en coton, les deux caractéristiques thermiques du vêtement, FclC et FclR peuvent être déterminées par:
où:
hc est le coefficient d’échange par convection;
hr est le coefficient d’échange par rayonnement;
Icl est l’isolation thermique effective (m2 °C/W) du vêtement.
En ce qui concerne la réduction de transfert de chaleur par évaporation, le facteur correctif Fpcl est donné par l’expression suivante:
Les isolations thermiques vestimentaires Icl s’expriment en m2 °C par watt ou en clo. Une isolation de 1 clo correspond à 0,155 m2 °C/W et est fournie, par exemple, par une tenue de ville classique (chemise, cravate, pantalon, veston, etc.).
La norme ISO 9920 (ISO, 1995) donne l’isolation thermique de différents ensembles vestimentaires. Dans le cas de vêtements de protection spéciaux, qui réfléchissent la chaleur ou restreignent la perméabilité à la vapeur dans des conditions d’exposition à la chaleur, ou qui absorbent ou isolent dans des conditions froides, des facteurs de correction particuliers doivent être utilisés. A ce jour cependant, le problème est encore mal connu et les prévisions mathématiques restent fort approximatives.
Comme on l’a vu ci-dessus, les échanges thermiques par convection, rayonnement et évaporation sont fonction de quatre paramètres climatiques — la température de l’air Ta en °C, l’humidité de l’air exprimée par sa pression partielle de vapeur Pa en kPa, la température moyenne de rayonnement Tr en °C, et la vitesse de l’air Va en m/s. Les appareils et méthodes de mesurage de ces paramètres physiques de l’environnement font l’objet de la norme ISO 7726 (ISO, 1998) qui décrit les différents types de capteurs à utiliser, spécifie leur gamme de mesurage et leur précision et recommande certaines procédures de mesurage. La présente section résume une partie des données de cette norme et rappelle en particulier les conditions d’utilisation des appareils et capteurs les plus courants.
La température de l’air (Ta) doit être mesurée en faisant abstraction de tout rayonnement thermique. La précision de la mesure doit être de ±0,2 °C dans la gamme de 10 à 30 °C et de ±0,5 °C en dehors de cette gamme.
Il existe de nombreux types de thermomètres sur le marché. Les thermomètres à mercure sont les plus courants. Leur avantage est leur précision, s’ils sont correctement étalonnés à l’origine. Leurs désavantages majeurs sont leur temps de réponse très long et l’impossibilité d’enregistrer le phénomène. Par contre, les thermomètres électroniques ont généralement des temps de réponse très courts (5 secondes à 1 minute), mais peuvent poser des problèmes d’étalonnage.
Quel que soit le type de thermomètre, le capteur doit être protégé contre le rayonnement, ce qui est généralement assuré par un cylindre creux en aluminium brillant, entourant le capteur. Une telle protection est assurée par le psychromètre qui sera mentionné dans la section suivante.
L’humidité de l’air peut être caractérisée de quatre façons:
Toutes ces grandeurs sont liées mathématiquement.
La pression de vapeur d’eau saturante à une température quelconque T, (PS,t), est donnée par:
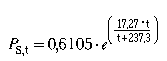
tandis que la pression partielle de vapeur d’eau est liée à la température humide par:
où PS,th est la pression de vapeur saturante à la température humide.
Le diagramme psychrométrique permet de relier toutes ces grandeurs (voir figure 42.3). Il comporte:
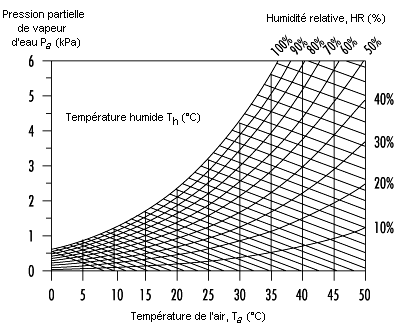
Les paramètres d’humidité les plus souvent utilisés en pratique sont:
La gamme de mesurage et la précision recommandées sont respectivement de 0,5 à 6 kPa et de ± 0,15 kPa. Lorsqu’on mesure plutôt la température humide, la gamme s’étend de 0 à 36 °C avec une précision identique à celle de la température de l’air. En ce qui concerne les hygromètres pour le mesurage de l’humidité relative, la gamme doit s’étendre de 0 à 100% avec une précision de ± 5%.
La température moyenne de rayonnement (Tr) a été définie précédemment; elle peut être déterminée de trois manières différentes:
Seule la première technique sera revue ici.
Le thermomètre à globe noir consiste en une sonde thermique dont l’élément sensible est placé au centre d’une sphère complètement fermée, réalisée dans un métal bon conducteur de chaleur (cuivre) et peinte en noir mat pour avoir un coefficient d’absorption dans l’infrarouge proche de 1,0. La sphère est placée au poste de travail et soumise aux échanges par convection et rayonnement. La température du globe (Tg) dépend alors de la température moyenne de rayonnement, de la température de l’air et de la vitesse de l’air.
Pour un globe noir standard de 15 cm de diamètre, la température moyenne de rayonnement peut être calculée à partir de la température du globe sur la base de l’expression suivante:
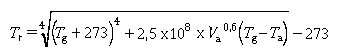
A l’usage, il faut souligner la nécessité de conserver l’émissivité du globe proche de 1,0 en le repeignant soigneusement en noir mat.
La limitation majeure de ce type de globe provient de son temps de réponse de l’ordre de 20 à 30 minutes selon le type de globe utilisé et les conditions ambiantes. Le mesurage n’est valable que si les conditions de rayonnement sont constantes durant cet intervalle de temps. Or, ce n’est pas toujours le cas en milieu industriel. Le mesurage est alors faux. Ces temps de réponse concernent les globes de 15 cm de diamètre, utilisant des thermomètres à mercure ordinaires. Ils sont plus courts si des capteurs de moindre capacité thermique sont utilisés ou si le diamètre du globe est réduit. L’expression ci-dessus doit alors être modifiée pour tenir compte de ce diamètre différent.
L’indice WBGT (Wet Bulb Globe Temperature) utilise directement la température du globe noir. Il est indispensable alors d’employer un globe de 15 cm de diamètre. Par contre, d’autres indices font appel à la température moyenne de rayonnement. Un globe plus petit peut alors être choisi pour réduire le temps de réponse à condition que l’expression ci-dessus soit modifiée pour en tenir compte. La norme ISO 7726 (ISO, 1998) tolère, pour le mesurage de Tr, une précision de ± 2 °C entre 10 et 40 °C et de 5 °C en dehors de cet intervalle.
La vitesse de l’air doit être mesurée en faisant abstraction de la direction du courant d’air. A défaut, la mesure doit être réalisée dans trois axes perpendiculaires (x, y et z) et la vitesse globale calculée par sommation vectorielle:
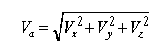
La gamme de mesurage préconisée par la norme ISO 7726 s’étend de 0,05 à 2 m/s. La précision requise est de 5%. Elle doit être mesurée en moyenne sur un intervalle de temps de 1 ou 3 minutes.
On peut distinguer deux catégories d’appareils de mesurage de la vitesse de l’air: les anémomètres à ailettes et les anémomètres thermiques.
La mesure est réalisée à partir du comptage du nombre de tours des ailettes durant un certain intervalle de temps. On obtient ainsi de manière discontinue la vitesse moyenne sur cet intervalle de temps. Ces anémomètres ont deux limitations majeures:
Ces appareils sont en fait complémentaires des premiers en ce sens que leur gamme dynamique s’étend essentiellement de 0 à 1 m/s. Il s’agit d’appareils donnant une estimation de la vitesse instantanée en un point de l’espace: il est donc nécessaire de moyenner les valeurs dans le temps et dans l’espace. Ces appareils sont souvent très directionnels également et la remarque ci-dessus est aussi applicable. Enfin, la mesure n’est correcte qu’à partir du moment où l’appareil a été mis en température dans l’ambiance à évaluer.
On parle de contrainte thermique lorsque l’environnement d’un sujet (température de l’air, chaleur rayonnante, humidité et vitesse de l’air), ses vêtements et son activité interagissent de telle manière que la température de son corps tend à s’élever. Le système de thermorégulation du corps y répond en accroissant la déperdition thermique. Cette réponse peut être puissante et efficace, mais elle peut aussi produire une astreinte responsable d’un inconfort, voire d’une maladie liée à la chaleur ou même entraîner la mort. Il est donc important d’évaluer les milieux chauds si l’on veut garantir la sécurité et la santé des travailleurs.
Les indices de contrainte thermique fournissent des outils permettant d’évaluer les milieux chauds et de prévoir l’astreinte thermique probable développée par le corps. Les valeurs limites basées sur les indices de contrainte thermique indiquent à quel moment cette astreinte peut devenir intolérable.
Les mécanismes de la contrainte thermique sont connus d’une manière générale et les pratiques de travail dans les milieux chauds sont bien établies. Il s’agit en fait de savoir reconnaître les signes d’alerte de la contrainte thermique, de prévoir des programmes d’acclimatement et de remplacer les pertes hydriques. Mais on déplore encore de nombreux accidents et il y aurait lieu d’en tirer certains enseignements.
En 1964, Leithead et Lind ont présenté les résultats d’une vaste enquête dont ils ont conclu que les troubles provoqués par la chaleur sont dus à une ou plusieurs des trois raisons suivantes:
D’après eux, bon nombre des décès peuvent être attribués à la négligence et à un manque d’attention au problème; même dans le cas où des troubles se produisent, on peut y faire face efficacement si l’on a prévu les moyens d’un traitement correct et rapide.
Un indice de contrainte thermique est un chiffre qui à lui seul intègre les effets des six paramètres fondamentaux de tout environnement humain chaud, de telle sorte que sa valeur variera en fonction de l’astreinte thermique développée par le sujet exposé à des conditions ambiantes chaudes. Cet indice (mesuré ou calculé) permet de concevoir et d’appliquer, dans la pratique professionnelle, des limites de sécurité. La détermination du meilleur indice de contrainte thermique a fait l’objet de nombreuses recherches et le débat n’est pas clos. Par exemple, Goldman (1988) a proposé 32 indices de contrainte thermique et plus du double sont en usage dans le monde. Beaucoup d’entre eux ne tiennent pas compte des six paramètres fondamentaux, même si tous ces paramètres doivent être pris en considération au stade de l’application. L’utilisation de ces indices dépend de chaque contexte et c’est pourquoi ils sont aussi nombreux. Certains indices sont théoriquement inadéquats, mais peuvent être justifiés pour certaines applications spécifiques pour lesquelles l’expérience a montré qu’ils sont valables dans un secteur donné.
Kerslake (1972) constate que «Il est peut-être évident que la façon dont les facteurs environnementaux doivent être combinés dépend des caractéristiques fonctionnelles du sujet qui y est exposé, mais aucun des indices qui sont utilisés actuellement ne tient formellement compte de cette marge d’appréciation». Le mouvement de normalisation (par exemple, ISO 7933 (ISO, 1989b) et ISO 7243 (ISO, 1989a)) a poussé à adopter plus ou moins les mêmes indices dans le monde entier. Il sera nécessaire, cependant, d’acquérir de l’expérience quant à l’utilisation de tout nouvel indice.
Dans la plupart des indices de contrainte thermique, la sudation est considérée comme étant, directement ou indirectement, la principale astreinte sur le corps. Par exemple, plus la sudation doit être importante pour maintenir l’équilibre thermique et la température interne du corps, plus l’astreinte développée par le corps est élevée. Pour qu’un indice de contrainte thermique représente l’environnement thermique humain et permette de prévoir l’astreinte thermique, il faut un mécanisme grâce auquel on puisse estimer la capacité qu’a une personne qui transpire de perdre de la chaleur dans le milieu chaud.
Un indice lié à l’évaporation de sueur dans l’environnement est utile lorsque les sujets conservent la température interne de leur corps essentiellement par sudation. On dit, dans ce cas, qu’ils se trouvent dans la zone normative (OMS, 1969). La température profonde du corps reste relativement constante, tandis que la fréquence cardiaque et le débit sudoral s’élèvent en fonction de la contrainte thermique. A la limite supérieure de cette zone normative, la régulation thermique ne suffit pas pour maintenir l’équilibre thermique et la température du corps s’élève. On parle alors de zone commandée par l’environnement (OMS, 1969). Dans cette zone, le stockage de chaleur dépend de l’élévation de la température interne du corps et peut être pris comme indice pour déterminer les temps d’exposition admissibles (par exemple, sur la base d’une limite de sécurité calculée pour une température «centrale» de 38 °C (voir figure 42.4).
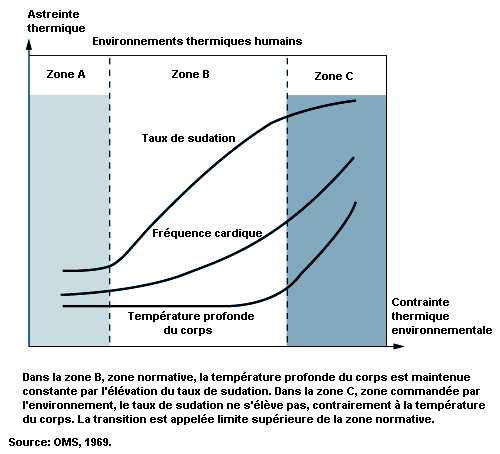
Dans la pratique, les indices de contrainte thermique peuvent être classés en rationnels , empiriques ou directs . Les indices rationnels sont basés sur des calculs effectués au moyen de l’équation de l’équilibre thermique; les indices empiriques dépendent des équations établies d’après les réponses physiologiques des êtres humains (par exemple, sur la déperdition de sueur) et les indices directs correspondent à une mesure (généralement la température) effectuée par des instruments permettant de simuler la réponse du corps humain. Les indices de contrainte thermique les plus déterminants et les plus largement utilisés sont décrits ci-après.
Cet indice de contrainte thermique est égal au rapport entre l’évaporation requise pour maintenir l’équilibre thermique (Ereq) et l’évaporation maximale permise par le milieu ambiant (Emax), exprimé sous forme de pourcentage (Belding et Hatch, 1955). Les équations sont données au tableau 42.2.
|
Vêtus |
Non vêtus |
|||
|
1) Déperdition par rayonnement (R) |
R = k1 (35 � Tr) Wm�2 |
pour k1 = |
4,4 |
7,3 |
|
2) Déperdition par convection (C) |
C = k2 ·v0,6 (35 � Ta) Wm�2 |
pour k2 = |
4,6 |
7,6 |
|
3) Déperdition maximale par évaporation(Emax) |
Emax = k3 ·v0,6 (56 � Pa) Wm�2 (limite supérieure de 390 Wm�2) |
pour k3 = |
7,0 |
11,7 |
|
4) Déperdition requise par évaporation (Ereq) |
Ereq = M � R � C |
|
|
|
|
5) Indice de contrainte thermique (HSI) |
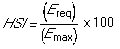 |
|
|
|
|
6) Durées d�exposition admissibles (AET) |
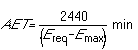 |
où: M = puissance métabolique; Ta = température de l�air; Tr = température de rayonnement; Pa = pression partielle de vapeur; v = vitesse de l�air.
Le HSI en tant qu’indice est donc lié à l’astreinte thermique essentiellement sous la forme de la sudation pour les valeurs comprises entre 0 et 100. Lorsque le HSI est égal à 100, l’évaporation requise est le maximum qui peut être atteint et elle constitue donc la limite supérieure de la zone normative. Si HSI > 100, la chaleur est stockée dans le corps et les temps d’exposition admissibles sont fondés sur une élévation de 1,8 °C de la température centrale (stockage de chaleur de 264 kJ). Si HSI < 0, il y a une légère astreinte due au froid — par exemple, lorsque des travailleurs se rétablissent d’une astreinte thermique chaude (voir tableau 42.3).
|
HSI |
Effet d�une exposition pendant huit heures |
|
�20 |
Astreinte froide légère (par exemple, récupération après exposition à la chaleur) |
|
0 |
Pas d�astreinte thermique |
|
10-30 |
Astreinte chaude légère à modérée. Peu d�effet sur le travail physique, mais effet possible sur le travail qualifié |
|
40-60 |
Astreinte chaude sévère, avec menace pour la santé si faible forme physique Acclimatement requis |
|
70-90 |
Astreinte chaude très sévère. Le personnel doit être sélectionné par examen médical. Assurer un apport adapté d�eau et de sel |
|
100 |
Astreinte chaude maximale tolérée chaque jour par des hommes jeunes, en forme, acclimatés |
|
Plus de 100 |
Durée d�exposition limitée par l�élévation de la température profonde du corps |
Une limite supérieure de 390 W/m2 est attribuée à Emax (débit sudoral de 1 litre/h, considéré comme le débit maximal de transpiration maintenu pendant 8 heures). Des hypothèses simples sont établies pour l’effet des vêtements (chemise à manches longues et pantalon) et la température de la peau est supposée constante à 35 °C.
Givoni (1963, 1978) a établi cet indice de charge thermique, qui est une version améliorée du HSI dans la mesure où il reconnaît que la sueur ne s’évapore pas en totalité (voir «I. L’indice de stress thermique» dans l’encadré intitulé «Les indices de contrainte thermique: formules et définitions»).
I. L’indice de stress thermique (Index of Thermal Stress (ITS))L’équation améliorée de l’équilibre thermique est: où Ereq est l’évaporation requise pour maintenir l’équilibre thermique, où Rs est la charge solaire et où la production de chaleur métabolique H est utilisée au lieu de la dépense énergétique pour tenir compte du travail externe. Une amélioration importante consiste à reconnaître que toute la sueur ne s’évapore pas (par exemple, une partie ruisselle); le débit sudoral requis a donc la relation suivante avec l’évaporation requise: où nsc est l’efficacité de la sudation. A l’intérieur des bâtiments, le transfert thermique sensible se calcule par: En plein air, avec charge solaire, Tg est remplacé par Ta et une marge est prise pour la charge solaire (Rs) par: Les équations utilisées sont déduites des données expérimentales et ne sont pas strictement rationnelles. La déperdition de chaleur maximale par évaporation est: et l’efficacité de la sudation est donnée par: mais et L’indice de stress thermique (ITS) en g/h est donné par: où (H – (R + C) – Rs) est le taux d’évaporation requis Ereq, 0,37 permet de convertir W/m2 en g/h et nsc est l’efficacité de la sudation (McIntyre, 1980). II. Le débit sudoral requisComme les autres indices rationnels, SWreq est établi d’après les six paramètres fondamentaux (température de l’air (Ta), température radiante (Tr), humidité relative, vitesse de l’air (v), isolement des vêtements (Icl), dépense énergétique (M) et travail externe (W) . Les valeurs effectives de la surface du rayonnement pour la posture (position assise = 0,72, position debout = 0,77) sont également nécessaires. Ainsi, l’évaporation requise se calcule par: Des équations sont prévues pour chaque paramètre (voir tableaux 42.8 et 42.9). La température moyenne de la peau se calcule par une équation de régression linéaire multiple ou une valeur de 36 °C est admise. L’évaporation requise (Ereq), l’évaporation maximale (Emax) et l’efficacité de la sudation (r) permettent de calculer: III. Le débit sudoral prévu sur 4 heures (P4SR)McIntyre (1980) a récapitulé de la manière suivante les étapes pour obtenir la valeur de l’indice P4SR: Si Tg ≠ Ta, augmenter la température humide de 0,4 (Tg – Ta) °C. Si le taux métabolique M > 63 W/m2, augmenter la température humide de la valeur indiquée par le nomogramme de prévision du P4SR (voir figure 42.6). Si les sujets sont vêtus, augmenter la température humide de 1,5 Iclo (°C). Ces majorations s’additionnent. Le (P4SR) est déterminé d’après la figure 42.6. Celui-ci est alors corrigé selon l’équation: IV. La fréquence cardiaqueoù M est la dépense énergétique en W/m2, Ta la température de l’air en °C et Pa la pression de vapeur en Mb. Givoni et Goldman (1973) fournissent des équations pour prévoir la fréquence cardiaque d’individus (soldats) placés dans des environnements chauds. Ils définissent un indice de fréquence cardiaque (IFC ) à partir d’une modification de la température rectale prévue à l’équilibre. IFC est alors: où M = taux métabolique (watts), Wex = travail mécanique (watts), clo = isolation thermique des vêtements, Ta = température de l’air (°C), Ereq = charge totale de chaleur métabolique et environnementale (watts), Emax = capacité de refroidissement par évaporation pour les vêtements et l’environnement (watts). La fréquence cardiaque à l’équilibre (FCf en battements par minute) est alors donnée par: c’est-à-dire une relation linéaire entre température rectale et fréquence cardiaque pour des fréquences cardiaques maximales de 150 battements par minute. Pour IFC > 225: c’est-à-dire une relation exponentielle au fur et à mesure que la fréquence cardiaque approche du maximum, où: FCf = fréquence cardiaque à l’équilibre (bpm); 65 = fréquence cardiaque au repos supposée, dans des conditions confortables (bpm) et t = temps en heures. V. L’indice de température humide et de globe noir (Wet Bulb Globe Temperature) (WBGT))La température de globe noir et de thermomètre à boule mouillée est donnée par: dans des conditions avec rayonnement solaire, et: pour des conditions intérieures sans rayonnement solaire, où Tnwb = température humide naturelle (ventilation naturelle et non forcée), Ta = température de l’air et Tg = température d’un globe noir de 150 mm de diamètre. |
Un autre développement théorique et pratique du HSI et du ITS a été le débit sudoral requis (SWreq) (Vogt et coll., 1981). Cet indice calcule la sudation requise pour l’équilibre thermique d’après une équation améliorée de cet équilibre, mais, surtout, il fournit un moyen pratique d’interprétation des calculs en comparant ce qui est requis à ce qui est physiologiquement possible et admissible chez l’être humain.
Ce nouvel indice a fait l’objet de débats approfondis, ainsi que d’évaluations en laboratoire et dans l’industrie (CCE, 1988) qui ont conduit à l’accepter comme norme internationale ISO 7933 (ISO, 1989b). Des différences entre les réponses données par les travailleurs et celles qui étaient prévues ont incité les autorités compétentes à l’assortir d’un certain nombre de réserves quant aux méthodes d’évaluation de la déshydratation et du transfert de chaleur par évaporation à travers les vêtements avant de l’adopter en tant que norme européenne (prEN-12515) (voir «II. Le débit sudoral requis», dans l’encadré intitulé «Les indices de contrainte thermique: formules et définitions»).
Certaines valeurs de référence — à savoir ce qui est admissible ou ce que les sujets peuvent atteindre — sont fixées afin d’obtenir une interprétation pratique des valeurs calculées (voir tableau 42.4).
|
Critères |
Sujets non acclimatés |
Sujets acclimatés |
|||
|
|
Alarme |
Danger |
Alarme |
Danger |
|
|
Mouillure cutanée maximale |
|
|
|
|
|
|
Débit sudoral maximal |
|||||
|
Repos |
SWmax Wm�2 gh�1 |
100 |
150 |
200 |
300 |
|
Travail |
SWmax Wm�2 gh�1 |
200 |
250 |
300 |
400 |
|
Stockage maximal de chaleur |
|||||
|
Qmax |
Whm�2 |
50 |
60 |
50 |
60 |
|
Déperdition maximale d�eau |
|||||
|
Dmax |
Whm�2 g |
1 000 |
1 250 |
1 500 |
2 000 |
Source: ISO, 1989b.
En premier lieu, on détermine les valeurs prédites de la mouillure (Wp), du débit évaporatoire (Ep) et du débit sudoral (SWp). En gros, si ce qui est calculé comme étant requis peut être obtenu, on considère ces valeurs comme les valeurs prédites (par exemple, SWp = SWreq). Si ces valeurs ne peuvent être réalisées, on peut prendre comme valeurs prédites les valeurs maximales (par exemple, SWp= SWmax). L’organigramme d’interprétation repris à la figure 42.5 donne de plus amples détails sur ce point.
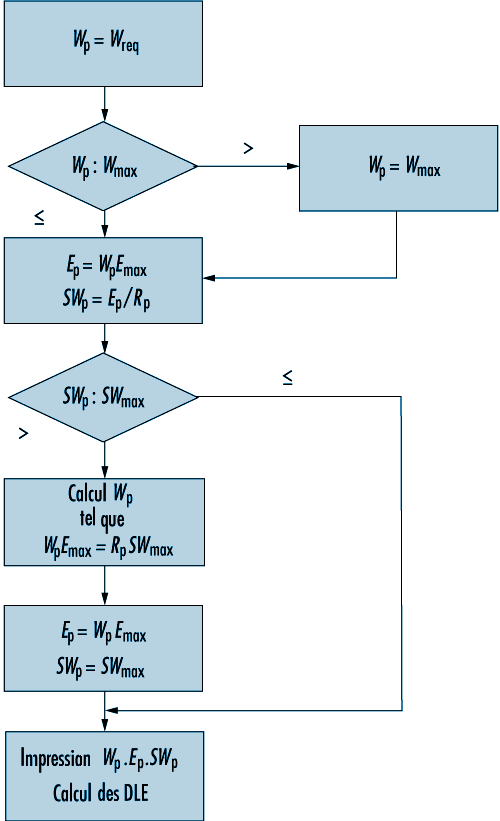
Si le débit sudoral requis peut être réalisé par des sujets sans provoquer de perte hydrique inadmissible, aucune limitation n’est à apporter à l’exposition à la chaleur pendant un poste de 8 heures. Si tel n’est pas le cas, des durées limites d’exposition (DLE) seront calculées de la manière suivante:
Si Ep = Ereq et SWp = Dmax/8, DLE = 480 min, et SWreq peut donc être pris comme indice de contrainte thermique. Si ces conditions ne sont pas satisfaites:
DLE est la valeur la plus basse de DLE 1 ou DLE 2. De plus amples informations sont données par ISO 7933 (ISO, 1989b).
L’indice SWreq et la norme ISO 7933 (ISO, 1989b) (tableaux 42.8 et 42.9) fournissent la méthode rationnelle la plus perfectionnée, fondée sur l’équation de l’équilibre thermique et ont constitué chacun un énorme progrès. Cette approche permet divers autres développements. Toutefois, on peut aussi opter pour une autre approche consistant à adopter un modèle thermique. Pour l’essentiel, la nouvelle température effective (New Effective Temperature (ET*)) et la température effective standard (Standard Effective Temperature (SET)) fournissent des indices basés sur le modèle de régulation thermique humaine à deux couches (Nishi et Gagge, 1977). Givoni et Goldman (1972, 1973) donnent aussi des modèles de prédiction empiriques pour l’évaluation de la contrainte thermique.
L’indice de température effective (Houghton et Yaglou, 1923) a été établi à l’origine pour fournir une méthode de détermination des effets relatifs de la température et de l’humidité de l’air sur le confort. Trois sujets ont été priés de juger laquelle de deux chambres climatiques était la plus chaude en allant de l’une à l’autre. Des lignes d’égal confort ont été déterminées au moyen de diverses combinaisons de température et d’humidité de l’air (puis d’autres paramètres par la suite). Les impressions ont été immédiates, de sorte que seule cette réponse transitoire a été enregistrée. Cela a eu pour conséquence de donner une trop grande importance à l’effet de l’humidité aux basses températures et de le sous-estimer aux températures élevées (par rapport aux réponses à l’état d’équilibre). Bien qu’à l’origine on ait recherché un indice de confort, le fait d’utiliser la température de globe noir pour remplacer la température du thermomètre sec dans les nomogrammes de ET a fourni la température effective corrigée (Corrected Effective Temperature (CET)) (Bedford, 1940). Selon la recherche rapportée par Macpherson (1960), CET permettait de prévoir les effets physiologiques de l’élévation de la température rayonnante moyenne. ET et CET sont maintenant rarement appliquées comme indices de confort, mais elles ont été utilisées comme indices de contrainte thermique. Bedford (1940) a proposé CET comme indice à la chaleur, avec des limites supérieures de 34 °C pour une «efficacité raisonnable» et de 38,6 °C pour la tolérance. Mais une autre investigation a montré que, comme indice de contrainte thermique, ET présentait de sérieux inconvénients, ce qui a conduit à mettre au point l’indice de débit sudoral prévu sur 4 heures (Predicted Four Hours Sweat Rate (P4SR)).
L’indice du débit sudoral prévu sur 4 heures (P4SR) a été établi à Londres par McArdle et coll. (1947) et évalué à Singapour à l’issue de 7 années de travaux rapportés par Macpherson (1960). Il s’agit de la quantité de sueur sécrétée par des hommes jeunes, en forme, acclimatés, exposés à l’environnement pendant 4 heures tout en portant des fusils et leurs munitions durant un engagement naval. Le chiffre unique (valeur de l’indice) qui résume les effets des six paramètres fondamentaux correspond à la quantité de sueur sécrétée par la population considérée, mais il est à utiliser comme valeur d’indice et non pas comme une indication d’une quantité de sueur d’un groupe particulier.
Il a été reconnu qu’en dehors de la zone normative (par exemple, P4SR > 5 litres) le débit sudoral n’était pas un bon indicateur de l’astreinte thermique. Les nomogrammes de P4SR (voir figure 42.6) ont été réajustés pour tenter d’en tenir compte. Le P4SR semble avoir été utile pour les conditions dans lesquelles il a été établi; cependant, les effets des vêtements sont trop simplifiés et il est valable surtout en tant qu’indice de stockage de la chaleur. McArdle et coll. (1947) ont proposé un P4SR de 4,5 litres comme limite au-dessous de laquelle aucun homme jeune, en forme et acclimaté, n’est dans l’incapacité de travailler.
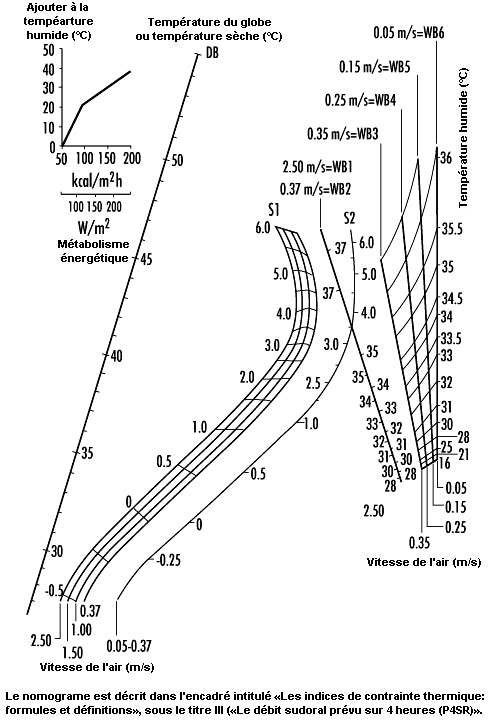
Fuller et Brouha (1966) ont proposé un indice simple basé sur la prévision de la fréquence cardiaque (FC) exprimée en battements par minute. La relation, telle qu’elle a été formulée initialement avec un métabolisme énergétique exprimé en Btu/h et une pression partielle de vapeur d’eau en mm de Hg, fournissait une prévision simple de la fréquence cardiaque à partir de (T + p), d’où l’indice T + p.
Givoni et Goldman (1973) proposent également des équations de la variation de la fréquence cardiaque en fonction du temps avec les corrections du degré d’acclimatement des sujets (voir «IV. La fréquence cardiaque» dans l’encadré intitulé «Les indices de contrainte thermique: formules et définitions»).
Une méthode de détermination de la fréquence cardiaque au travail et durant la récupération est décrite par l’Institut national de la sécurité et de la santé au travail (National Institute for Occupational Safety and Health (NIOSH) (NIOSH, 1986) (d’après Brouha 1960; Fuller et Smith 1980, 1981). La température du corps et les fréquences du pouls sont mesurées durant la récupération après un cycle de travail ou à des moments spécifiques durant la journée de travail. A la fin du cycle de travail, le travailleur est prié de s’asseoir; sa température orale est relevée et les trois fréquences du pouls ci-après sont enregistrées:
P1 — fréquence du pouls comptée de 30 secondes à 1 minute;
P2 — fréquence du pouls comptée de 1,5 à 2 minutes;
P3 — fréquence du pouls comptée de 2,5 à 3 minutes.
Le critère final de contrainte thermique est une température orale de 37,5 °C.
Si P3 ≤ 90 bpm et P3 – P1 = 10 bpm, cela signifie que le niveau de travail est élevé, mais qu’il y a peu d’élévation de la température du corps. Si P3 > 90 bpm et P3 – P1 < 10 bpm, la contrainte (chaleur + travail) est trop élevée et des mesures doivent être prises pour concevoir le travail différemment.
Vogt et coll. (1981) et la norme ISO 9886 (ISO, 1992) fournissent un modèle (voir tableau 42.5) qui utilise la fréquence cardiaque pour évaluer les conditions ambiantes thermiques.
|
Fréquence cardiaque totale |
Niveau d�activité |
|
FCO |
Repos (neutralité thermique) |
|
FCO + FCM |
Travail |
|
FCO + FCS |
Exercice statique |
|
FCO + FCt |
Astreinte thermique |
|
FCO + FCN |
Emotion (psychologique) |
|
FCO + FCe |
Résiduel |
D�après Vogt et coll., 1981 et ISO, 1992.
La composante de la contrainte thermique (indice de l’astreinte thermique possible) peut être calculée par:
où HRr est la fréquence cardiaque après récupération et HR0 la fréquence cardiaque de repos dans un milieu thermiquement neutre.
L’indice de température humide et de globe noir (Wet Bulb Globe Temperature (WBGT)) est de loin le plus largement répandu dans le monde. Il a été établi par la marine américaine, au cours d’une investigation sur des accidents causés par la chaleur durant l’entraînement (Yaglou et Minard, 1957), en tant qu’approximation de la peu commode CET, modifiée pour tenir compte de la capacité d’absorption des rayons solaires des uniformes militaires.
Les valeurs limites de la température humide et de globe noir ont permis d’indiquer à quel moment les recrues pouvaient s’entraîner. On a observé qu’en utilisant le WGTB, au lieu de ne considérer que la température de l’air, il était possible de réduire à la fois les accidents dus à la chaleur et le temps perdu du fait de l’interruption des entraînements à la chaleur. Cet indice a été adopté par le NIOSH (1972), par la Conférence américaine des hygiénistes gouvernementaux du travail (American Conference of Governmental Industrial Hygienists (ACGIH) (ACGIH, 1990) et par l’ISO (1989a), et il est toujours utilisé aujourd’hui. La norme ISO 7243 (ISO, 1989a), qui est fondée sur l’indice WGTB, fournit une méthode facile à utiliser dans un environnement chaud pour un diagnostic «rapide». Elle donne la spécification des instruments de mesure et des valeurs limites de WBGT pour des sujets acclimatés et non acclimatés (voir tableau 42.6). Ainsi, pour une personne acclimatée, au repos et vêtue de 0,6 clo, la valeur limite est de 33 °C WBGT. Les limites recommandées par l’ISO (1989a) et par le NIOSH (1972) sont à peu près les mêmes. Pour le calcul de l’indice WBGT, voir V. «L’indice de température humide et de globe noir (WBGT)», dans l’encadré intitulé «Les indices de contrainte thermique: formules et définitions»).
|
Niveau métabolique M (Wm�2 ) |
Valeur de référence WBGT |
|||
|
Personne acclimatée |
Personne non acclimatée |
|||
|
0. Repos M ≤ 65 |
33 |
|
32 |
|
|
1. 65 < M ≤ 130 |
30 |
|
29 |
|
|
2. 130 < M ≤ 200 |
28 |
|
26 |
|
|
Pas de mouvement d�air sensible |
Mouvement d�air sensible |
Pas de mouvement d�air sensible |
Mouvement d�air sensible |
|
|
3. 200 < M < 260 |
25 |
26 |
22 |
23 |
|
4. M > 260 |
23 |
25 |
18 |
20 |
Source: ISO, 1989a.
Note: les valeurs indiquées ont été établies en admettant une température rectale maximale de 38 °C pour les personnes concernées.
La simplicité de cet indice et le fait qu’il ait été adopté par des organismes influents font qu’il est largement accepté. Comme tous les indices directs, il a ses limites lorsqu’il est utilisé pour simuler une réponse humaine et la prudence s’impose dans ses applications pratiques. On peut se procurer dans le commerce des instruments portables pour la détermination de cet indice (par exemple, Olesen, 1985).
Dasler (1974, 1977) propose des valeurs limites de WBGT fondées sur une prévision de dépassement de deux des limites physiologiques quelles qu’elles soient (d’après des données expérimentales) d’astreinte non admissible. Ces limites sont données par l’équation suivante:
Cet indice utilise donc l’indice direct WBGT dans la zone commandée par l’environnement (voir figure 42.4), où peut se produire un stockage de chaleur.
La température d’un globe noir mouillé d’une taille appropriée peut être utilisée comme indice de contrainte thermique. On part du principe que cette température est influencée à la fois par le transfert de chaleur à sec et par évaporation, comme cela se produit chez un homme qui transpire, et que l’on peut donc, avec une certaine expérience, l’employer comme indice de contrainte thermique. Olesen (1985) décrit le WGT comme la température d’un globe noir de 63,5 mm (2,5 pouces) de diamètre recouvert d’un tissu noir humide. La température est relevée lorsque l’équilibre est atteint après approximativement 10 à 15 minutes d’exposition. Pour le NIOSH (1986), le Botsball (Botsford, 1971) est l’instrument le plus simple et le plus facile à lire. Il s’agit d’une sphère en cuivre de 76,2 mm (3 pouces) recouverte d’un tissu noir maintenu à une humidité de 100% grâce à un réservoir d’eau à alimentation automatique. L’élément détecteur d’un thermomètre est situé au centre de la sphère et la température est relevée sur un cadran à code de couleur.
La relation entre WGT et WBGT est exprimée par l’équation simple suivante:
dans des conditions de chaleur rayonnante et d’humidité modérées (NIOSH, 1986), mais il est évident que cette relation cesse d’être valable dans toute une série d’autres conditions.
Lind (1957) a proposé un indice direct et simple pour une exposition à la chaleur limitée par le stockage de chaleur et basé sur la somme pondérée de la température mesurée au thermomètre humide ventilé (Twb) et de la température mesurée au thermomètre sec (Tdb):
Les temps d’exposition admissibles pour les équipes de secours dans les mines étaient basés sur cet indice. Il est d’application très générale, mais ne convient pas lorsque le rayonnement thermique est important.
Le NIOSH (1986) donne une présentation très complète des pratiques de travail dans les environnements chauds, y compris les pratiques médicales de prévention. La norme ISO 12894 (ISO, 1993a) propose une surveillance médicale des sujets exposés à des environnements chauds ou froids. On devrait toujours se souvenir qu’il existe un droit humain fondamental, affirmé par la Déclaration d’Helsinki en 1985, selon lequel toute personne doit pouvoir quitter un environnement extrême sans avoir à donner d’explication. En cas d’exposition à un tel environnement, des pratiques de travail bien définies peuvent grandement améliorer la sécurité. Un principe raisonnable de l’ergonomie de l’environnement et de la santé au travail veut que, dans toute la mesure possible, tout élément de contrainte du milieu soit supprimé à la source. Le NIOSH (1986) subdivise les méthodes de contrôle en cinq types qui sont présentés au tableau 42.7.
|
A. Recommandations techniques |
Exemple |
|
1. Réduire la source de chaleur |
Eloigner les travailleurs ou réduire la température. Pas toujours réalisable |
|
2. Régulation de la chaleur apportée par convection |
Modifier la température et les mouvements de l�air. Des appareils réfrigérants ponctuels peuvent être utiles |
|
3. Régulation de la chaleur rayonnante |
Réduire les températures des surfaces ou placer un écran réfléchissant entre source rayonnante et travailleurs. Modifier le pouvoir d�émission des surfaces. Prévoir des portes qui ne s�ouvrent que si l�accès est nécessaire |
|
4. Régulation de la perte de chaleur due à l�évaporation |
Accroître le mouvement de l�air, réduire la pression partielle de vapeur d�eau. Prévoir des ventilateurs ou la climatisation. Humidifier les vêtements et souffler de l�air sur le sujet |
|
B. Pratiques de travail et d�hygiène, mesures organisationnelles de prévention |
Exemple |
|
1. Limiter le temps d�exposition ou la température |
Exécuter les travaux aux heures les plus fraîches de la journée et de l�année. Prévoir des zones fraîches pour le repos et la récupération. Prévoir du personnel supplémentaire, laisser aux travailleurs la liberté d�interrompre le travail, augmenter l�apport en eau |
|
2. Réduire la charge de travail physique |
Mécanisation. Concevoir le travail différemment. Réduire le temps de travail. Augmenter l�effectif |
|
3. Accroître la durée de tolérance |
Programme d�acclimatement à la chaleur. Maintenir les travailleurs en forme physique. Assurer la compensation de la perte hydrique et maintenir au besoin l�équilibre en électrolytes |
|
4. Formation à la sécurité et à la santé |
Agents de maîtrise formés de manière à détecter les signes de maladie provoquée par la chaleur et à connaître les premiers secours. Enseignement élémentaire à tout le personnel sur les précautions individuelles, le port d�un équipement de protection et les effets des facteurs non professionnels (par exemple, alcool). Adoption d�un système de «camaraderie». Des plans éventuels de traitement doivent être mis en place |
|
5. Sélection pour tenir compte de l�intolérance à la chaleur |
Antécédents de maladie provoquée par la chaleur. Mauvaise forme physique |
|
C. Programme d�alerte en cas de chaleur |
Exemple |
|
1. Au printemps, constituer une commission d�alerte en cas de chaleur (médecin ou infirmière du travail, hygiéniste du travail, technicien de la sécurité, ingénieur d�exploitation, cadre supérieur) |
Organiser un cours de formation. Notes aux agents de maîtrise afin qu�ils vérifient les distributeurs de boissons, etc. Contrôler les installations, les pratiques, la disposition, etc. |
|
2. Déclarer une alerte à la chaleur durant une période prévue de temps chaud |
Ajourner les tâches non urgentes. Accroître l�effectif de travailleurs, augmenter le repos. Rappeler aux travailleurs qu�ils doivent boire. Améliorer les pratiques de travail |
|
D. Refroidissement auxiliaire du corps et vêtements de protection |
|
|
A utiliser dans les cas où le travailleur ne peut pas être remplacé, s�il n�est pas possible de changer le travail ou l�environnement et si la contrainte thermique continue à dépasser les limites. Les sujets doivent être parfaitement acclimatés à la chaleur et bien entraînés à l�utilisation et à la pratique du port de vêtements de protection. |
|
|
E. Dégradation de la performance |
|
|
Il faut rappeler que le port de vêtements de protection contre les agents toxiques accroît la contrainte thermique. Tous les vêtements gênent les activités et peuvent réduire la performance (par exemple, réduction de la perception des informations sensorielles, donc altération de l�ouïe ou de la vision) |
|
Source: NIOSH, 1986.
L’armée a procédé à de nombreuses recherches sur les vêtements de protection dits NBC (nucléaire, biologie, chimie). Dans les environnements très chauds où il n’est pas possible de retirer ses vêtements, les méthodes de travail prennent toute leur importance. Un problème analogue se pose pour les travailleurs des centrales nucléaires. Il existe plusieurs moyens de les rafraîchir rapidement pour qu’ils puissent reprendre le travail; certaines consistent à mouiller à l’éponge la surface extérieure des vêtements avec de l’eau puis à insuffler de l’air sec dessus. D’autres comprennent des dispositifs actifs de refroidissement et diverses méthodes de refroidissement de certaines régions du corps. Le transfert de la technologie des vêtements militaires vers l’industrie est assez récent, mais on connaît déjà beaucoup de choses dans ce domaine et des pratiques de travail adaptées peuvent largement réduire le risque.
|
|
|
Symbole |
Terme |
Unités |
|
Ar/Adu |
fraction de la surface de la peau impliquée dans un échange thermique par rayonnement |
ND |
|
C |
échange thermique sur la peau par convection |
Wm�2 |
|
Cres |
déperdition de chaleur respiratoire par convection |
Wm�2 |
|
E |
écoulement de chaleur par évaporation à la surface de la peau |
Wm�2 |
|
Emax |
taux d�évaporation maximal pouvant être atteint lorsque la peau est complètement mouillée |
Wm�2 |
|
Ereq |
évaporation requise pour l�équilibre thermique |
Wm�2 |
|
Eres |
déperdition de chaleur respiratoire par évaporation |
Wm�2 |
|
Esk |
pouvoir d�émission de la peau (0,97) |
ND |
|
Fcl |
facteur de réduction d�échange thermique sensible dû aux vêtements |
ND |
|
Fpcl |
facteur de réduction d�échange thermique latent |
ND |
|
fcl |
rapport entre superficie vêtue et non vêtue d�un sujet |
ND |
|
hc |
coefficient de transfert thermique par convection |
Wm�2K�1 |
|
he |
coefficient de transfert thermique par évaporation |
Wm�2kPa�1 |
|
hr |
coefficient de transfert thermique par rayonnement |
Wm�2K�1 |
|
Icl |
isolation thermique sèche fondamentale des vêtements |
m2 KW�1 |
|
K |
échange thermique sur la peau par conduction |
Wm�2 |
|
M |
puissance métabolique |
Wm�2 |
|
Pa |
pression partielle de vapeur |
kPa |
|
Psk,s |
pression de vapeur saturante à la température de la peau |
kPa |
|
R |
échange thermique sur la peau par rayonnement |
Wm�2 |
|
RT |
résistance totale à l�évaporation de la couche limite de l�air et du vêtement |
m2kPaW�1 |
|
rreq |
rendement évaporatoire de la sudation pour le débit sudoral requis |
ND |
|
SWreq |
débit sudoral requis pour l�équilibre thermique |
Wm�2 |
|
σ |
constante de Stefan-Boltzman, 5,67 × 10�8 |
Wm�2K�4 |
|
ta |
température de l�air |
°C |
|
tr |
température rayonnante moyenne |
°C |
|
tsk |
température moyenne de la peau |
°C |
|
va |
vitesse de l�air pour un sujet immobile |
ms�1 |
|
var |
vitesse relative de l�air |
ms�1 |
|
W |
puissance mécanique |
Wm�2 |
|
w |
humidité de la peau |
ND |
|
wreq |
humidité requise pour la peau |
ND |
Source: ISO, 1989b.
ND = non dimensionnel.
L’exemple hypothétique suivant montre comment on peut utiliser les normes ISO pour évaluer des environnements chauds (Parsons, 1993):
Les travailleurs d’une aciérie exécutent leur travail en quatre phases. Ils endossent des vêtements de protection et exécutent pendant 1 heure un travail léger dans un environnement chaud à chaleur rayonnante. Ils se reposent ensuite pendant 1 heure, puis exécutent le même travail pendant 1 heure, à l’abri de la chaleur rayonnante. Enfin, ils exécutent pendant 30 minutes un travail impliquant un niveau modéré d’activité physique dans un environnement chaud par chaleur rayonnante.
La norme ISO 7243 (ISO, 1989a) propose une méthode simple de contrôle de l’environnement par l’indice WBGT. Si les niveaux de WBGT sont inférieurs aux valeurs de référence de WBGT données par cette norme, aucune autre action n’est requise. Si ces niveaux dépassent les valeurs de référence (voir tableau 42.6), il faut réduire la contrainte subie par les travailleurs. On y parvient en adaptant les systèmes de régulation et les méthodes de travail. On peut aussi procéder à une évaluation analytique selon la norme ISO 7933.
Les valeurs de WBGT relatives à ce travail figurent au tableau 42.10. Elles ont été mesurées selon les spécifications données par les normes ISO 7243 et ISO 7726. Les facteurs environnementaux et personnels relatifs aux quatre phases du travail figurent au tableau 42.11.
|
Phase de travail (minutes) |
WBGT = |
Référence WBGT |
|
0-60 |
25 |
30 |
|
60-90 |
23 |
33 |
|
90-150 |
23 |
30 |
|
150-180 |
30 |
28 |
|
Phase de travail |
ta |
tr |
Pa |
v |
clo |
Act |
|
0-60 |
30 |
50 |
3 |
0,15 |
0,6 |
100 |
|
60-90 |
30 |
30 |
3 |
0,05 |
0,6 |
58 |
|
90-150 |
30 |
30 |
3 |
0,20 |
0,6 |
100 |
|
150-180 |
30 |
60 |
3 |
0,30 |
1,0 |
150 |
Source: ISO, 1989b.
On constate que, pour une partie du travail, les valeurs de WBGT dépassent les valeurs de référence. La conclusion est qu’une analyse plus détaillée est nécessaire.
La méthode d’évaluation analytique proposée par la norme ISO 7933 a été réalisée en utilisant les données présentées au tableau 42.11 et le programme informatique annexé à cette norme. Le tableau 42.12 donne les résultats de cette évaluation en termes de niveau d’alarme pour des travailleurs acclimatés.
|
Phase de travail |
Valeurs prévues |
Durée limitée d�exposition |
Raison de la limite |
||
|
tsk (°C) |
w (ND) |
SW (gh �1) |
|||
|
0-60 |
35,5 |
0,93 |
553 |
423 |
Perte hydrique |
|
60-90 |
34,6 |
0,30 |
83 |
480 |
Pas de limite |
|
90-150 |
34,6 |
0,57 |
213 |
480 |
Pas de limite |
|
150-180 |
35,7 |
1,00 |
566 |
45 |
Température du corps |
|
Total |
— |
0,82 |
382 |
480 |
Pas de limite |
Source: ISO, 1989b.
Une évaluation globale permet donc de prédire que des travailleurs non acclimatés, aptes pour le travail, pourraient effectuer un poste de 8 heures sans subir d’astreinte physiologique (thermique) inadmissible. Si une plus grande précision est nécessaire ou si chaque travailleur doit être évalué, les normes ISO 8996 (ISO, 1990) et ISO 9920 (ISO, 1995) donnent des informations détaillées sur la production de chaleur métabolique et l’isolement vestimentaire. La norme ISO 9886 présente des méthodes de mesure de l’astreinte physiologique chez les travailleurs et peut être appliquée pour concevoir et évaluer des environnements pour différents types de main-d’œuvre. Dans l’exemple considéré, la température moyenne de la peau, la température interne du corps, la fréquence cardiaque et la perte de masse seraient des données à considérer. La norme ISO 12894 (ISO, 1993a) fournit des directives sur le contrôle médical de ce type d’investigation.
Pour pouvoir survivre et travailler dans des conditions plus froides ou plus chaudes, il faut créer à la surface de la peau une certaine tiédeur grâce à des vêtements et à un système de chauffage ou de refroidissement artificiel. Il est nécessaire de bien comprendre les mécanismes de l’échange thermique à travers les vêtements pour concevoir des tenues de travail aussi adaptées que possible à un travail à des températures extrêmes.
Le transfert thermique qui se fait à travers les vêtements ou, à l’inverse, l’isolation qui est assurée par les vêtements, dépendent largement de l’air qui est piégé dans et sur ces vêtements. Sans entrer dans le détail, on entend par vêtement tout tissu qui offre une prise aux couches d’air. Cette définition n’est qu’approximative, car certaines des propriétés de ce tissu ont elles aussi leur importance, qu’il s’agisse de la constitution mécanique des fibres (par exemple, leur résistance au vent ou leur capacité de subir un tissage épais), ou de leurs propriétés intrinsèques (par exemple, leur capacité d’absorption et de réflexion du rayonnement thermique, d’absorption de la vapeur d’eau ou d’absorption de la sueur par effet de mèche). Pour des températures qui ne sont pas vraiment extrêmes, les avantages de différents types de fibres sont souvent surestimés.
L’idée selon laquelle c’est l’air et, en particulier, un air calme qui assure l’isolation, laisse à penser que plus les couches d’air sont épaisses, plus l’isolation sera bonne. Cela est vrai, mais il y a une limite physique à cette épaisseur. Les couches d’air se forment par un phénomène d’adhérence des molécules de gaz à toute surface, puis par la cohésion d’une deuxième couche de molécules sur la première, et ainsi de suite. Toutefois, les forces qui lient les couches les unes aux autres sont de plus en plus faibles à mesure qu’elles s’accumulent, de sorte que les molécules externes bougent au moindre souffle d’air. Dans un air calme, les couches d’air peuvent atteindre une épaisseur maximale de 12 mm, mais dès que l’air est brassé violemment, comme en cas de tempête, cette épaisseur peut diminuer jusqu’à moins de 1 mm. En général, il existe une relation entre l’épaisseur des couches et la racine carrée du déplacement de l’air (voir l’encadré intitulé «Les formules et les définitions»). La fonction exacte dépend de la dimension et de la forme de la surface.
|
Il y a en général une relation de racine carrée entre l’épaisseur d d’une couche d’air immobile et la vitesse de l’air v. La fonction exacte dépend de la dimension et de la forme de la surface, mais une approximation utile pour le corps humain est: 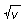 L’air immobile agit comme une couche isolante ayant une conductivité λ (constante de la matière, quelle que soit sa forme) de 0,026 W/mK, avec elle-même un coefficient de transfert thermique h (en W/m2K) (propriété conductrice d’une plaque de matière) de: 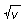 (Kerslake, 1972). (Kerslake, 1972).Le flux de chaleur rayonnante (Φr) entre deux surfaces est plus ou moins proportionnel à leur différence de température: où T est la température absolue moyenne (en Kelvin) des deux surfaces, ε est le coefficient d’absorption et σ est la constante de Stefan-Boltzmann (5,67 × 10–8 W/m2 K4). La quantité d’échange par rayonnement est inversement proportionnelle au nombre de couches interposées (n) : L’isolation par les vêtements (Icl) est définie par les équations suivantes: où Icl est l’isolation intrinsèque, Ia est l’isolation par l’air (adjacent), It est l’isolation totale, Tsk est la température moyenne de la peau, Tcl est la température moyenne de la surface extérieure des vêtements, Ta est la température de l’air, Φs est le flux de chaleur sèche, fcl est le facteur de surface des vêtements. Ce coefficient a été sous-estimé dans les études anciennes, mais certaines, plus récentes, convergent vers l’expression fcl = 1 + 1,9 · Icl. Souvent I est exprimée par l’unité clo ; un clo = 0,155 m2K/W. McCullough et coll. (1985) ont établi une équation de régression à partir de données sur un échantillonnage de gammes de vêtements, en prenant comme déterminants l’épaisseur du textile (dfabr, en mm) et le pourcentage de la surface du corps recouverte (pbc). Leur formule pour l’isolation de divers éléments de vêtements (Icli) est: La résistance à l’évaporation R (en s/m) peut être définie par: 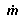 Pour les couches de tissu, l’équivalent air (deq) est l’épaisseur d’air qui fournit la même résistance à la diffusion que le tissu. Les écoulements de vapeur associée ( 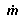 = D · ΔC/deq (en g/m2s) = D · ΔC/deq (en g/m2s) (en W/m2) (en W/m2)où D est le coefficient de diffusion (m2/s), C la concentration de vapeur (g/m3) et He la chaleur d’évaporation (2430 J/g). (d’après Lotens, 1993). deq est en relation avec R par: où: D est le coefficient de diffusion de la vapeur d’eau dans l’air, 2,5 × 10–5 m2/s. |
L’air, s’il est calme, agit comme une couche isolante ayant une conductivité constante, quelle que soit la forme de la matière. La perturbation des couches d’air entraîne une perte de l’épaisseur effective; il s’agit des perturbations dues au vent, mais également aux mouvements de la personne qui porte le vêtement — ces déplacements du corps étant une composante du vent — et des mouvements des différentes parties du corps. A cela s’ajoute la convection naturelle. La figure 42.7 présente un diagramme de l’effet de la vitesse de l’air sur la capacité d’isolation d’une couche d’air.
Le rayonnement est un autre mécanisme important du transfert thermique. Chaque surface émet de la chaleur et absorbe la chaleur émise par les autres surfaces. Le flux de la chaleur émise est plus au moins proportionnel à la différence de température entre les deux surfaces d’échange. Une couche de vêtements interposée entre ces deux surfaces gêne le transfert de la chaleur émise, en interceptant le flux énergétique; le vêtement atteint une température qui est plus ou moins égale à la moyenne de celle des deux surfaces, en réduisant la différence de température entre celles-ci; le flux de la chaleur émise est donc réduit d’un facteur deux. Plus on ajoute de couches, plus le taux du transfert thermique diminue.
Des couches multiples sont donc efficaces pour réduire le transfert de la chaleur émise. Dans les tissus ouatinés ou les molletons de fibres, le rayonnement est intercepté par les fibres entrelacées plutôt que par une couche de tissu. La densité de la matière fibreuse (ou plutôt la surface totale de la matière fibreuse par volume de tissu) est un paramètre essentiel pour le transfert du rayonnement à l’intérieur de ces molletons fibreux. Des fibres fines offrent plus de surface pour un poids donné que de grosses fibres.
Du fait des conductivités de l’air qui y est enfermé et du transfert par rayonnement, la conductivité d’un tissu est effectivement une constante pour des tissus de différentes épaisseurs et textures. L’isolation thermique est donc proportionnelle à l’épaisseur.
Les couches d’air créent aussi une résistance à la diffusion de la sueur qui s’évapore de la peau vers l’extérieur. Cette résistance est plus ou moins proportionnelle à l’épaisseur de l’ensemble des vêtements. Pour les tissus, la résistance à la vapeur dépend de l’air enfermé et de la densité du vêtement. En fait, pour les tissus, densité élevée et forte épaisseur ne vont jamais de pair. En raison de cette limitation, il est possible d’estimer l’équivalent air des tissus qui ne contiennent ni films ni enduits (voir figure 42.8). Les tissus enduits ou les tissus laminés en films peuvent avoir une résistance imprévisible à l’écoulement de la vapeur, qui devra être déterminée par une mesure.
De ces mécanismes de transfert thermique, on peut tirer plusieurs conclusions importantes, à savoir qu’un vêtement très isolant est forcément épais, que des vêtements à couches minces multiples permettent d’obtenir une très bonne isolation, qu’un vêtement ample isole mieux qu’un vêtement serré et qu’il y a une limite à la capacité d’isolation qui est fonction de la couche d’air adhérant à la peau.
Dans le cas des vêtements conçus pour le froid, il est souvent difficile d’obtenir de l’épaisseur uniquement en utilisant des tissus minces. Une solution consiste à créer des tissus épais en montant ensemble deux tissus minces pour former l’enveloppe d’un ouatage. Le but du ouatage est de créer la couche d’air et de faire que l’air y soit aussi calme que possible à l’intérieur. Les tissus épais ont aussi un inconvénient: plus il y a de couches assemblées, plus le vêtement devient rigide et gêne le mouvement.
La capacité d’isolation des divers types de vêtements dépend largement de leur conception. Plusieurs paramètres de cette conception ont un effet sur l’isolation, à savoir le nombre de couches, les ouvertures, la coupe, la répartition de l’isolation sur le corps et la surface de peau exposée. Certaines caractéristiques du tissu telles que sa perméabilité à l’air, sa réflectivité et les produits dont il est enduit ont également leur importance. Par ailleurs, le vent et l’activité physique modifient cette isolation. Est-il possible de donner une description des vêtements qui soit suffisamment précise pour prévoir quels en seront le confort et la tolérance de celui qui les porte? Plusieurs tentatives ont été faites selon différentes techniques. La plupart des évaluations de l’isolation d’un ensemble complet ont été faites pour des conditions statiques (pas de mouvement, pas de vent), pour des tenues d’intérieur et à partir de données obtenues sur des mannequins thermiques (McCullough, Jones et Huck, 1985). Faire les mêmes mesures sur des sujets humains est difficile et les résultats sont souvent très différents. Des mannequins mobiles, fiables, ont été mis au point et sont utilisés depuis le milieu des années quatre-vingt (Olesen et coll., 1982; Nielsen, Olesen et Fanger, 1985). De même, l’amélioration des techniques de mesurage a aussi facilité les expériences sur l’être humain. La prise en compte de l’évaporation de la sueur dans ce type d’évaluation reste un problème encore mal résolu. Les mannequins qui transpirent sont rares et aucun n’offre une répartition réaliste du taux de sudation sur le corps. Les êtres humains transpirent de manière réaliste, c’est-à-dire pas toujours de la même manière partout.
L’isolation par les vêtements (Icl en unités de m2K/W) à l’état d’équilibre, sans source de rayonnement ni de condensation dans le vêtement, est définie dans l’encadré intitulé «Les formules et les définitions». Souvent I est exprimé en unité clo (qui n’est pas une unité internationale standard). Un clo est égal à 0,155 m2K/W. On part du principe que l’unité clo se rapporte à tout le corps et qu’elle inclut donc le transfert thermique par les parties exposées du corps.
I est modifié par le mouvement et par le vent, comme on l’a vu précédemment, et la donnée corrigée est désignée sous le terme d’isolation résultante . Il s’agit d’un terme qui est fréquemment employé, mais qui n’est pas admis partout.
La totalité du transfert thermique qui se fait à partir du corps comprend la chaleur qui est transférée par la peau exposée (généralement la tête et les mains) et la chaleur qui passe à travers les vêtements. L’isolation intrinsèque (voir l’encadré intitulé «Les formules et les définitions») est calculée sur toute la surface de la peau, pas seulement sur la partie couverte. La peau exposée transfère plus de chaleur que la peau couverte et a donc une grande influence sur l’isolation intrinsèque. Cet effet s’accroît avec la vitesse du vent. La figure 42.9 montre comment l’isolation intrinsèque diminue progressivement selon la courbure des formes du corps (les couches extérieures sont moins efficaces que les couches intérieures), selon les parties qui sont exposées (voie supplémentaire de transfert thermique) et selon l’accroissement de la vitesse du vent (moindre isolation, notamment pour la peau exposée) (Lotens, 1989). Pour les ensembles épais, cette réduction de l’isolation est considérable.
De toute évidence, l’épaisseur de l’isolation et le degré de recouvrement de la peau sont d’importants déterminants de la déperdition de chaleur. En réalité, ces deux éléments sont corrélés, car un vêtement d’hiver est non seulement plus épais, mais recouvre une plus grande partie du corps qu’un vêtement d’été.
La figure 42.10 montre de quelle manière l’association de ces effets donne une relation pratiquement linéaire entre l’épaisseur du vêtement (exprimée en volume de tissu isolant par unité de surface du vêtement) et son isolation (Lotens, 1989). Sa limite inférieure est déterminée par l’isolation fournie par l’air adjacent et sa limite supérieure par la capacité d’utiliser le vêtement. Une répartition uniforme est sans doute la meilleure isolation au froid, mais il est peu pratique de porter des vêtements lourds et encombrants sur les membres. C’est pourquoi les vêtements sont surtout portés sur le tronc et la sensibilité des régions de la peau s’y adapte. Les membres jouent un grand rôle dans la régulation de l’équilibre thermique humain et une isolation élevée des membres limite l’efficacité de cette régulation.
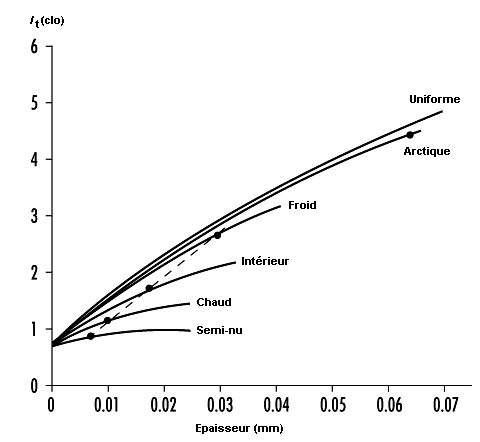
Les couches d’air qui sont piégées dans les vêtements sont soumises à l’effet du mouvement et du vent, mais à un degré différent de celui que subit la couche d’air superficielle. Le vent crée une ventilation dans le vêtement par l’air qui pénètre dans le tissu et traverse les ouvertures, tandis que le mouvement en accroît la circulation interne. Havenith, Heus et Lotens (1990) ont constaté que le mouvement est un facteur plus important à l’intérieur du vêtement que dans la couche d’air superficielle. Toutefois, cette conclusion dépend de la perméabilité du tissu à l’air. La ventilation par le vent est très forte dans le cas des tissus très perméables à l’air. Lotens (1993) a montré que cette ventilation peut s’exprimer en tant que fonction de la vitesse effective du vent et de la perméabilité à l’air.
L’épaisseur des vêtements considérés donne déjà une première idée de leur capacité d’isolation. En général, un vêtement a une conductivité de 0,08 W/mK. Pour une épaisseur moyenne de 20 mm, cela donne un Icl de 0,25 m2K/W ou 1,6 clo. Cependant, les pièces de coupe ample, comme les pantalons ou les manches, ont une conductivité beaucoup plus élevée, de l’ordre de 0,15, tandis que plusieurs couches de vêtements très serrés ont une conductivité de 0,04, les fameux 4 clo par pouce rapportés par Burton et Edholm (1955).
D’autres méthodes consistent à utiliser des valeurs fournies par des tables établies pour les divers éléments qui composent l’habillement. Ces éléments ont fait préalablement l’objet de mesures sur mannequin. L’ensemble étudié est divisé en ses divers composants, que l’on recherche ensuite dans la table. Si l’on se trompe sur le choix de l’article le plus similaire figurant dans la table, on risque des erreurs. Les valeurs de l’isolement de chaque élément sont mises en équation pour être sommées (McCullough, Jones et Huck, 1985) et obtenir l’isolation intrinsèque à l’ensemble considéré.
Pour calculer l’isolation totale, on estime fcl (voir l’encadré intitulé «Les formules et les définitions»). Un moyen expérimental pratique d’effectuer cette estimation consiste à mesurer la surface du vêtement, à apporter les corrections nécessaires pour les parties qui se recouvrent et à diviser cette surface par la surface totale de la peau (DuBois et DuBois, 1916). Plusieurs estimations tirées de diverses études montrent que fcl augmente de façon linéaire avec l’isolation intrinsèque.
Pour un ensemble de vêtements, la résistance à la vapeur d’eau est la somme de la résistance des couches d’air et des couches de vêtements. En général, le nombre de couches varie selon les parties du corps et la meilleure façon de l’évaluer est de faire la moyenne pondérée par la surface, y compris celle de la peau nue.
La résistance à l’évaporation est moins fréquemment adoptée que I, parce qu’il existe peu de mesures de Ccl (ou Pcl). Woodcock (1962) a éludé le problème en définissant l’indice de perméabilité à la vapeur d’eau im comme étant le rapport entre I et R, comparé au même rapport pour une seule couche d’air (ce dernier rapport est presque une constante appelée constante psychométrique S, 0,0165 K/Pa, 2,34 Km3/g ou 2,2 K/torr); im = I/(R·S ). Les valeurs typiques de im pour un vêtement non enduit, déterminées sur des mannequins, sont de 0,3 à 0,4 (McCullough, Jones et Tamura, 1989). Les valeurs de im pour des stratifiés de tissus et leur air adjacent peuvent être mesurées de manière relativement simple sur un appareil à plaque chaude mouillée, mais cette valeur dépend en réalité du flux d’air circulant au-dessus de l’appareil et de la réflectivité de la salle dans laquelle il est installé. On a parfois tenté d’extrapoler le rapport de R à I pour des êtres humains vêtus (DIN, 1992) à partir des mesures effectuées sur des tissus, mais cette extrapolation est techniquement complexe. L’une des raisons en est que R n’est proportionnel qu’à la partie convection de I, si bien qu’il faut apporter de minutieuses corrections pour ce qui concerne le transfert de la chaleur rayonnante. Une autre raison est que l’air peut être différemment piégé selon les composants du tissu et selon les ensembles de vêtements. En fait, il est préférable de traiter séparément la diffusion de la vapeur d’eau et le transfert thermique.
Il existe des modèles plus perfectionnés que les méthodes exposées précédemment pour calculer l’isolation et la résistance à la vapeur d’eau. Ces modèles calculent la capacité d’isolation d’après les lois de la physique pour certaines parties du corps bien précises et intègrent ces calculs dans l’isolation intrinsèque pour l’ensemble du corps humain. A cet effet, on simule la forme humaine grâce à une série de cylindres (voir figure 42.11). Le modèle de McCullough, Jones et Tamura (1989) nécessite des données sur les vêtements constituant toutes les couches de l’ensemble, et cela, pour chaque partie du corps. Le modèle dit de CLOMAN établi par Lotens et Havenith (1991) exige un moins grand nombre de valeurs de base. Ces modèles ont plus ou moins la même précision, qui est elle-même meilleure que celle des autres méthodes mentionnées, à l’exception de la détermination expérimentale. Ces modèles sont malheureusement et inévitablement plus complexes qu’on ne le voudrait pour une norme de portée aussi générale.
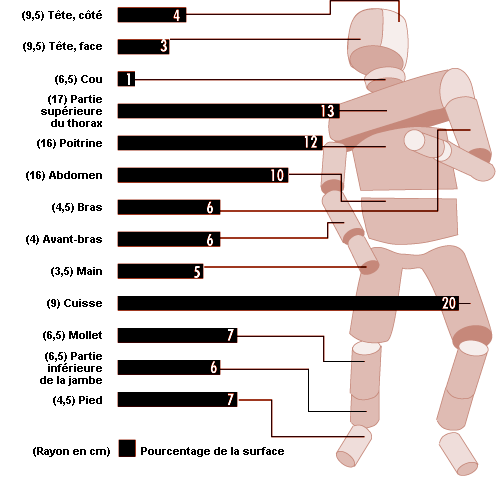
Lotens et Havenith (1991) proposent aussi certaines modifications aux données fournies par la littérature en ce qui concerne l’isolement et la résistance à la vapeur du fait de l’activité et du vent. L’isolement est plus faible en position assise qu’en station debout et cet effet est plus important dans le cas des vêtements très isolants. Cependant, les mouvements, selon leur vigueur, diminuent davantage l’isolement que ne le fait la posture. Pendant la marche, les bras et les jambes bougent et cette diminution est plus importante que sur une bicyclette, où seules les jambes sont en mouvement. Dans ce cas également, la diminution est plus forte pour les ensembles en vêtements épais. Le vent diminue l’isolement beaucoup plus pour un vêtement léger que pour un vêtement lourd. Cet effet dépend sans doute de la perméabilité à l’air du tissu constituant l’enveloppe du vêtement, qui est généralement plus faible pour les vêtements conçus pour le froid.
La figure 42.12 présente certains effets caractéristiques du vent et du mouvement sur la résistance à la diffusion de la vapeur d’eau des vêtements de pluie. D’une façon générale, les auteurs semblent encore partagés sur l’importance des effets du mouvement ou du vent. Il paraît utile de rappeler à cet égard que certaines normes, comme la norme ISO 7730 (ISO, 1994), exigent que l’on prenne en considération l’isolement résultant en tant que valeur de référence lorsqu’on a affaire à des personnes actives ou à des personnes exposées à un fort mouvement d’air. C’est dire qu’il s’agit là d’une question importante, souvent sous-estimée.
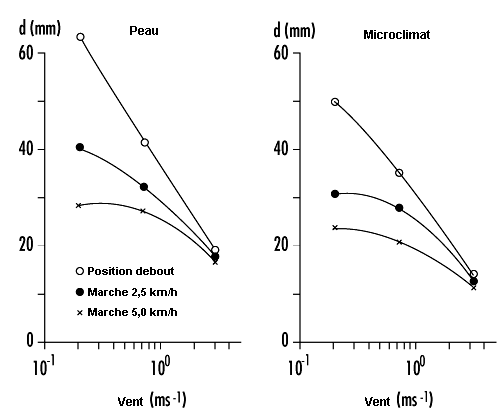
Quand des tissus ont la capacité d’absorber la vapeur d’eau, comme l’ont la plupart des fibres naturelles, le vêtement joue le rôle de condensateur de la vapeur, ce qui modifie le transfert thermique durant les passages d’un environnement à un autre. Lorsqu’une personne vêtue d’un vêtement non absorbant passe d’un milieu sec à un milieu humide, la sudation diminue brutalement. Dans un vêtement hygroscopique, le tissu absorbe la vapeur et le phénomène d’évaporation ne change que progressivement. En même temps, le processus d’absorption dégage de la chaleur dans le tissu, augmentant ainsi sa température. Il en résulte une réduction du transfert de la chaleur sèche émise par la peau. A première vue, les deux effets s’annulent, de sorte que le transfert thermique total reste inchangé. La différence avec un vêtement non hygroscopique est que la variation de l’évaporation cutanée est plus progressive avec moins de risque d’accumulation de sueur.
La capacité d’absorption d’un tissu dépend du type des fibres dont il est constitué et de la masse de ce tissu. La masse absorbée est plus ou moins proportionnelle à l’humidité relative, mais augmente au-delà de 90%. La capacité d’absorption (appelée reprise d’humidité ) s’exprime en tant que quantité de vapeur d’eau absorbée dans 100 g de fibre sèche à l’humidité relative de 65%. Les tissus peuvent être classés de la manière suivante:
La rétention de l’eau dans les tissus, que l’on confond souvent avec l’absorption de la vapeur, obéit à des règles différentes. L’eau libre est faiblement liée au tissu et diffuse le long des capillaires. C’est l’effet de mèche. Le transfert de liquide d’une couche à l’autre se produit uniquement dans les tissus humides et sous pression hydrostatique. Un vêtement peut être mouillé par de la sueur non évaporée (superflue) venant de la peau. La teneur en eau du tissu peut être élevée et son évaporation peut alors menacer l’équilibre thermique. C’est ce qui se produit généralement durant le repos après un travail de force et ce peut être une cause de refroidissement . L’aptitude d’un tissu à retenir un liquide vient plus de sa constitution que de la capacité d’absorption des fibres et, dans la pratique, elle est généralement suffisante pour absorber toute la sueur superflue.
Un vêtement peut être mouillé par la condensation de la sueur évaporée sur une couche donnée. Il y a condensation lorsque l’humidité est plus élevée que ne le permet la température ambiante. Par temps froid, c’est souvent le cas sur la face interne du tissu extérieur, et même dans des couches plus profondes lorsque le froid est extrême. En cas de condensation, l’humidité s’accumule, mais la température s’élève, comme elle le fait durant l’absorption. Toutefois, la différence entre condensation et absorption tient à ce que l’absorption est un phénomène temporaire, alors que la condensation peut se poursuivre pendant très longtemps. Le transfert de la chaleur latente durant la condensation peut fortement contribuer à la déperdition de chaleur, ce qui peut être souhaitable ou non. La plupart du temps, cette accumulation d’humidité est un inconvénient, à cause de l’inconfort et du risque de refroidissement qu’elle peut entraîner. Si la condensation est abondante, le liquide peut revenir à la peau pour s’évaporer à nouveau. Ce cycle fonctionne comme une pompe à chaleur et peut fortement réduire l’isolation du sous-vêtement.
Depuis le début du siècle, toute une série de normes et d’indices ont été élaborés pour classer les vêtements et les climats. A quelques exceptions près, ils considèrent tous des états d’équilibre — c’est-à-dire des conditions dans lesquelles le climat et le travail durent suffisamment longtemps pour qu’un sujet atteigne une température corporelle stable. Ce type de travaux est rare actuellement grâce à l’amélioration des conditions d’hygiène et de travail. On s’intéresse davantage aujourd’hui à des expositions de courte durée, à des conditions de travail très pénibles, souvent liées à la gestion de catastrophes exigeant le port de vêtements de protection.
Ce qu’il faut donc actuellement, ce sont des simulations dynamiques impliquant un transfert thermique par les vêtements et une contrainte thermique pour celui qui les porte (Gagge, Fobelets et Berglund, 1986). Ces simulations peuvent être effectuées grâce à des modèles informatiques dynamiques se déroulant selon un scénario préétabli. L’un des modèles les plus perfectionnés actuels pour les vêtements est le modèle THDYN (Lotens, 1993), qui permet d’intégrer une large gamme de spécifications des vêtements et qui peut être personnalisé de manière à inclure les caractéristiques individuelles de la personne étudiée (voir figure 42.13). D’autres modèles sont à l’étude. Mais une évaluation expérimentale prolongée n’en reste pas moins nécessaire et le traitement de ces modèles est l’affaire d’experts, non de l’amateur éclairé. Ces simulations dynamiques qui se basent sur la physique du transfert de la chaleur et de la masse incluent tous les mécanismes du transfert thermique et leurs interactions — absorption de l’eau, chaleur de sources radiantes, condensation, ventilation, accumulation d’humidité, etc. — pour toute une gamme de vêtements, qu’il s’agisse de vêtements civils, de vêtements de travail ou de vêtements de protection.
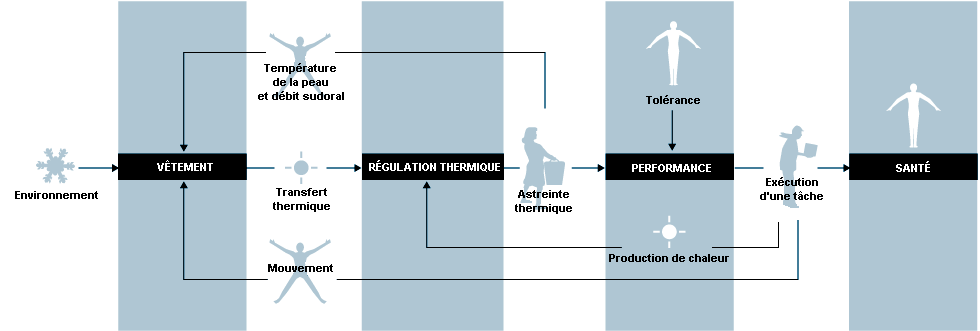
On entend par environnement froid tout environnement qui provoque une déperdition de chaleur corporelle supérieure à la normale. Dans ce contexte, le terme «normal» fait référence aux conditions de confort dans lesquelles nous vivons généralement, mais celles-ci peuvent varier en fonction de critères sociaux, économiques ou climatiques. Pour les besoins de cet article, on considère comme froid tout environnement où la température de l’air est inférieure à 18 ou 20 °C.
Le travail au froid englobe toute une série d’activités industrielles ou professionnelles s’effectuant dans différentes conditions climatiques (voir tableau 42.23). Dans la plupart des pays, l’industrie de l’alimentation impose le travail dans des environnements froids, en général de 0 à 2 °C pour les aliments frais, et au-dessous de –25 °C pour les aliments surgelés. Dans ces locaux où le froid est artificiel, les conditions de température sont relativement bien définies, et l’exposition au froid est à peu près la même d’un jour à l’autre.
Dans de nombreux pays, les variations climatiques saisonnières sont telles que tout travail ayant lieu en plein air ou dans des bâtiments non chauffés, pendant des périodes plus ou moins longues, doit s’effectuer dans le froid. Cette exposition au froid peut varier considérablement selon la localisation géographique et selon le type de travail (voir tableau 42.23). L’eau froide représente un autre risque auquel sont confrontés les gens qui travaillent en mer, par exemple. Cet article traite des réactions à la contrainte thermique froide et des mesures de prévention à prendre pour y faire face. Les méthodes d’évaluation de cette contrainte thermique, ainsi que les limites de température acceptables fixées par les normes internationales les plus récentes sont décrites dans d’autres articles du présent chapitre.
La contrainte thermique froide peut prendre diverses formes selon que le froid affecte l’équilibre thermique général du corps ou, de manière plus localisée, celui des extrémités, de la peau et des poumons. Le type et la nature des différentes pathologies dues au froid sont décrits très en détail ailleurs dans ce chapitre. Le moyen le plus naturel de prévenir ces pathologies consiste à modifier son comportement et, en particulier, à changer et à adapter ses vêtements. Une protection suffisante empêche le refroidissement. Cependant, la protection peut, en elle-même, provoquer des effets pervers indésirables. La figure 42.14 illustre ce problème.
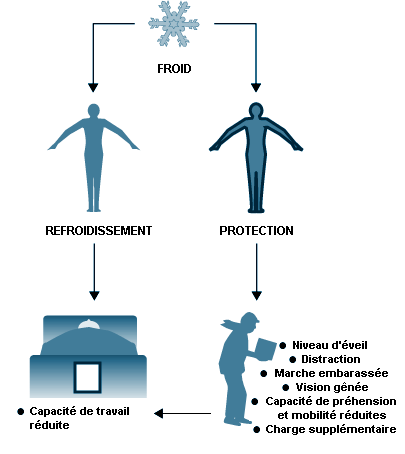
Le refroidissement de l’ensemble du corps ou de certaines de ses parties entraîne une sensation d’inconfort, une diminution de la sensibilité et des fonctions neuromusculaires et, finalement, des lésions liées au froid. L’inconfort dû au froid nous pousse à prendre diverses mesures pour limiter, voire supprimer cet inconfort. Lorsque, pour empêcher le refroidissement, on fait porter au travailleur des vêtements, des chaussures, des gants et des bonnets de protection, on limite sa mobilité et sa dextérité. La protection a un prix, en ce sens que gestes et mouvements sont gênés et en deviennent plus fatigants. La nécessité d’adapter constamment cet équipement pour conserver un bon niveau de protection demande attention et discernement et peut réduire la vigilance ou augmenter le temps de réaction. L’un des objectifs les plus importants de la recherche ergonomique est d’améliorer la fonctionnalité des vêtements tout en conservant une bonne protection contre le froid.
C’est pourquoi les effets du travail dans le froid sont divisés en deux catégories:
Lors de l’exposition au froid, les mesures comportementales réduisent les effets du refroidissement et, le cas échéant, suffisent à conserver l’équilibre thermique et un confort normal. Lorsque ces mesures sont insuffisantes, il se produit des réactions de thermorégulation et de compensation physiologiques (vasoconstriction, frissons). C’est l’action combinée de ces adaptations comportementales et physiologiques qui détermine l’effet final d’une contrainte thermique froide.
Ces effets seront décrits dans les paragraphes qui suivent. Ils sont classés en trois catégories: les effets aigus et passagers (qui se manifestent en quelques minutes ou en quelques heures), les effets de longue durée (qui durent plusieurs jours ou même plusieurs années) et les autres effets (qui ne sont pas liés directement aux réactions de refroidissement proprement dit). Le tableau 42.13 présente des exemples de réactions associées à la durée de l’exposition au froid. Naturellement, les types de réaction et leur importance dépendent dans une large mesure du niveau de la contrainte thermique. Cependant, les longues expositions au froid (plusieurs jours ou davantage) impliquent rarement les niveaux extrêmes qui peuvent être atteints pendant une courte durée.
|
Durée |
Effets physiologiques |
Effets psychologiques |
|
Secondes |
Hoquet inspiratoire |
Sensation cutanée |
|
Minutes |
Refroidissement des tissus |
Baisse des performances |
|
Heures |
Diminution de la capacité de travail physique |
Diminution des facultés mentales |
|
Jours /mois |
Lésions dues au froid sans gelure |
Accoutumance |
|
Années |
Effets chroniques sur les tissus (?) |
L’effet le plus évident et le plus direct d’une contrainte thermique froide est le refroidissement immédiat de la peau et des voies respiratoires supérieures. Les récepteurs thermiques réagissent et une série de réactions thermorégulatrices s’enclenche. Le type et l’amplitude des réactions sont essentiellement fonction du type et de la gravité du refroidissement. Comme on l’a vu plus haut, la vasoconstriction périphérique et les frissons sont les principaux mécanismes de défense. Ces deux réactions contribuent à préserver la chaleur du corps et sa température, mais compromettent les fonctions cardio-vasculaires et neuromusculaires.
Cependant, les effets psychologiques de l’exposition au froid modifient également les réactions physiologiques d’une manière complexe que l’on connaît encore mal. Un environnement froid suscite la distraction en ce sens qu’il réclame un effort mental accru pour affronter les nouveaux facteurs de contrainte (éviter le refroidissement, prendre des mesures de protection, etc.). En revanche, le froid «réveille» dans la mesure où l’augmentation de la contrainte accroît l’activité sympathique et, par-là, la préparation à l’action. Dans des conditions normales, les gens n’utilisent qu’une partie infime de leurs capacités et en conservent donc une réserve importante pour faire face à des circonstances imprévues ou difficiles.
La plupart des êtres humains connaissent une sensation de neutralité thermique à une température ambiante comprise entre 20 et 26 °C, quand ils pratiquent un travail sédentaire et peu fatigant physiquement (travail de bureau à 70 W/m2) dans des vêtements appropriés (isolement entre 0,6 et 1,0 clo). Dans ces conditions et en l’absence de déséquilibres thermiques tels que les courants d’air, ils ressentent un bon confort thermique. Ces conditions sont bien documentées et précisées par des normes telles que la norme ISO 7730 (ISO, 1994) (voir chapitre no 45, «La régulation des environnements intérieurs», de la présente Encyclopédie ).
La perception humaine du refroidissement est étroitement liée à l’équilibre thermique de l’ensemble du corps, ainsi qu’à l’équilibre thermique local. L’inconfort thermique dû au froid apparaît lorsque l’équilibre thermique du corps ne peut pas être maintenu en raison d’une inadéquation entre l’activité (production métabolique de chaleur) et les vêtements. Pour des températures comprises entre + 10 et + 30 °C, on peut prévoir l’amplitude de «l’inconfort dû au froid» d’une population grâce à l’équation de confort de Fanger, décrite dans la norme ISO 7730.
La formule suivante, simplifiée et raisonnablement précise, permet de calculer la température de neutralité (t) pour une personne standard:
M étant la chaleur métabolique estimée en W/m2 et Icl la valeur d’isolation des vêtements mesurée en clo.
Α + 10 °C, l’isolement requis des vêtements (valeur clo) est supérieur à celui qui est calculé par la méthode IREQ (valeur d’isolation requise calculée) (norme ISO 11079) (ISO, 1993b). Cet écart tient à ce que des critères de «confort» différents sont utilisés dans ces deux méthodes. La norme ISO 7730 (ISO, 1994) met l’accent sur le confort thermique et permet une sudation très importante, tandis que la norme ISO 11079 (ISO, 1993b) ne considère qu’une sudation «contrôlée» à un niveau minimal, une nécessité dans le froid. La figure 42.15 décrit le rapport entre l’isolement vestimentaire, le niveau d’activité (production de chaleur) et la température de l’air, suivant l’équation ci-dessus et la méthode IREQ. Les zones grisées représentent les variations du niveau d’isolement requis en fonction des niveaux de «confort».

Les données présentées à la figure 42.15 ne sont qu’un guide pour l’établissement de conditions thermiques optimales, sous abri. La perception du confort ou de l’inconfort thermique varie considérablement suivant les individus. Ces variations tiennent aux niveaux d’activité et à la façon de se vêtir, mais aussi à des préférences subjectives et à l’acclimatement.
C’est ainsi, en particulier, que des gens qui n’ont qu’une activité sédentaire très légère deviennent de plus en plus sensibles au refroidissement localisé lorsque la température de l’air descend au-dessous de 20 ou de 22 °C. Dans ces conditions, il faut que la vitesse de déplacement de l’air reste faible (inférieure à 0,2 m/s) et que des vêtements isolants supplémentaires couvrent les parties sensibles du corps (la tête, le cou, le dos et les chevilles, par exemple). Le travail assis à des températures inférieures à 20 °C nécessite un siège et un dossier isolants pour limiter le refroidissement localisé dû à la compression des vêtements.
Lorsque la température ambiante tombe au-dessous de 10 °C, la notion de confort est plus difficile à appliquer. Les asymétries thermiques deviennent «normales» (par exemple, le froid au visage et l’inhalation d’air froid). En dépit d’un équilibre thermique optimal du corps, ces asymétries peuvent donner une sensation d’inconfort et nécessiter un surcroît de chaleur pour l’éliminer. Le confort thermique dans le froid, contrairement aux conditions normales dans un local, peut impliquer une légère sensation de chaleur. Il convient de s’en souvenir lorsqu’on évalue la contrainte thermique froide à l’aide de l’indice IREQ.
L’exposition au froid et les réactions comportementales et physiologiques qu’elle provoque ont un impact sur la performance humaine de niveaux de complexité divers. Le tableau 42.14 présente un aperçu schématique des différents types d’effets prévisibles sur la performance que peut avoir une exposition à un froid modéré et extrême.
|
Performance |
Exposition au froid modéré |
Exposition au froid extrême |
|
Performance manuelles |
0 � |
� � |
|
Performance musculaires |
0 |
� |
|
Performance aérobie |
0 |
� |
|
Temps de réaction simple |
0 |
� |
|
Temps de réaction au choix |
� |
� � |
|
Dépistage, vigilance |
0 � |
� |
|
Tâches cognitives, mentales |
0 � |
� � |
0 indique aucun effet; � indique une détérioration; � � indique une détérioration importante; 0 � indique des résultats contradictoires.
Dans ce contexte, une exposition à un froid modéré n’implique aucun refroidissement ou un refroidissement négligeable du noyau corporel, mais un refroidissement modéré de la peau et des extrémités. Une forte exposition au froid est celle qui entraîne un équilibre thermique négatif, avec baisse de la température du noyau corporel et baisse concomitante prononcée de la température des extrémités.
Les caractéristiques physiques d’une exposition modérée ou forte au froid dépendent dans une large mesure de l’équilibre entre la production de chaleur corporelle interne (découlant du travail physique) et la déperdition de chaleur. Ce sont les vêtements de protection et les conditions climatiques ambiantes qui déterminent l’importance de cette déperdition de chaleur.
Comme mentionné précédemment, l’exposition au froid provoque distraction et refroidissement (voir figure 42.14). Ces deux facteurs ont un effet sur la performance, encore que l’importance de cet impact varie en fonction du type de tâche effectué.
La distraction influe surtout sur le comportement et sur les fonctions mentales, tandis que le refroidissement affecte plutôt la performance physique.
L’interaction complexe des réactions physiologiques et psychologiques (distraction, éveil) à l’exposition au froid n’est pas encore parfaitement comprise et demanderait de nouvelles recherches.
Le tableau 42.15 indique quelles sont les relations entre la performance physique et la température du corps. On part du principe que la performance physique est fortement dépendante de la température des tissus et qu’elle diminue lorsque la température des tissus vitaux et des organes baisse. C’est ainsi que la dextérité manuelle dépend fortement de la température des doigts et des mains, ainsi que de celle des muscles de l’avant-bras. Une grosse activité musculaire est peu affectée par la température de la surface, mais elle est très sensible à la température des muscles. Etant donné que certaines de ces températures sont interdépendantes (par exemple, la température du noyau corporel et celle des muscles), il est difficile de déterminer des relations directes.
|
Performance |
Température cutanée des mains et des doigts |
Température moyenne de la peau |
Température musculaire |
Température du noyau corporel |
|
Manuelle simple |
� |
0 |
� |
0 |
|
Manuelle complexe |
� � |
(�) |
� � |
� |
|
Musculaire |
0 |
0 � |
� � |
0 � |
|
Aérobie |
0 |
0 |
� |
� � |
0 indique aucun effet; � indique une détérioration lorsque la température baisse; � � indique une détérioration importante; 0 � indique des résultats contradictoires; (�) indique des effets mineurs possibles.
L’aperçu général des effets de la température sur la performance donné aux tableaux 42.14 et 42.15 est nécessairement très schématique. Ces données devraient tout au plus servir de signal qu’une action est nécessaire, à savoir une évaluation précise des conditions de travail ou des mesures de prévention.
Un facteur important dans la diminution de la performance est le temps d’exposition. Plus l’exposition au froid est longue, plus son effet sur les tissus profonds et sur les fonctions neuromusculaires est important. En revanche, des facteurs tels que l’accoutumance ou l’expérience atténuent ces effets négatifs et restaurent dans une certaine mesure la capacité de travail.
Le fonctionnement de la main est particulièrement sensible à l’exposition au froid. En raison de leur faible masse et de leur grande surface, les mains et les doigts perdent beaucoup de chaleur tout en conservant une température des tissus élevée (de 30 à 35 °C). C’est pourquoi ces températures élevées ne peuvent être maintenues que si la production interne de chaleur est importante et permet de conserver un fort débit sanguin dans les extrémités.
On peut réduire la déperdition de chaleur de la main par le port de gants adaptés. Cependant, de bons gants qui protègent du froid sont obligatoirement épais et volumineux et diminuent donc la dextérité et la fonctionnalité de la main. C’est pourquoi des mesures de protection passives ne suffisent pas à préserver la performance des mains dans des environnements froids. Tout au plus, peut-on limiter la perte de la performance par un compromis satisfaisant entre le choix des gants, la façon de travailler et les conditions d’exposition.
La fonctionnalité des mains et des doigts dépend beaucoup de la température locale des tissus (voir figure 42.16). Les mouvements des doigts deviennent moins précis, moins fins et moins rapides lorsque la température des tissus baisse de quelques degrés. Lorsque le refroidissement est plus profond et les températures plus basses, les fonctions manuelles les plus rudimentaires sont elles aussi perturbées. La fonctionnalité des mains l’est nettement lorsque la température de la peau des mains est d’environ 15 °C, et elle l’est gravement lorsque celle-ci est d’environ 6 à 8 °C, car à ce niveau, il se produit un blocage des fonctions des récepteurs sensoriels et thermiques de la peau. Suivant la dextérité exigée par la tâche à effectuer, il est parfois nécessaire de mesurer la température de la peau à différents endroits de la main et des doigts. La température de l’extrémité des doigts peut être inférieure de plus de 10 degrés à celle du dos de la main, dans certaines conditions d’exposition. La figure 42.17 indique quelques-unes des températures ayant certains effets sur les fonctions manuelles.
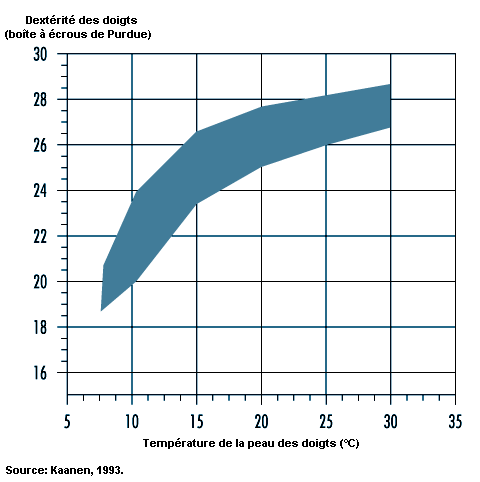
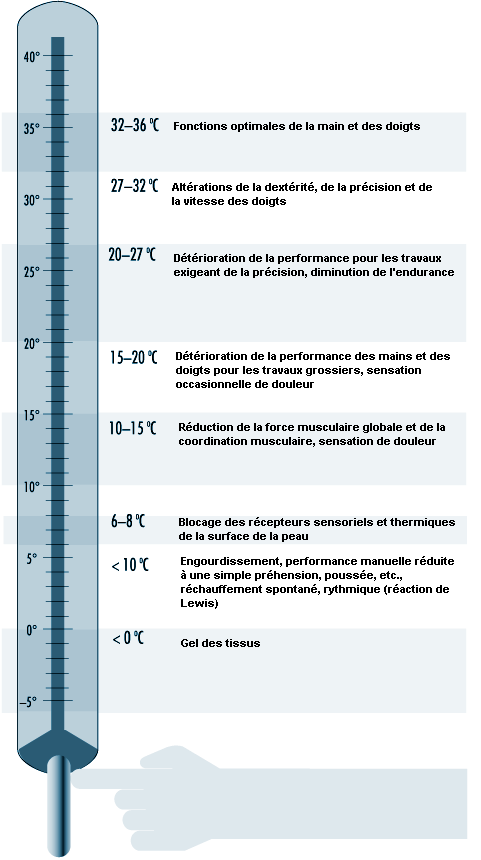
A en juger par les figures 42.16 et 42.17, il est évident que le froid a un effet prononcé sur les fonctions et sur la performance musculaire. Le refroidissement du tissu musculaire diminue le flux sanguin et ralentit certains processus neurologiques tels que la transmission des signaux nerveux et la fonction synaptique. En outre, la viscosité des tissus augmente et accroît la friction interne pendant le mouvement.
La force isométrique diminue de 2% et la force dynamique de 2 à 4% pour chaque degré de température musculaire en moins. En d’autres termes, le refroidissement diminue la force des muscles et plus encore les contractions dynamiques.
Comme indiqué précédemment, dans le froid, la performance musculaire diminue. Les fonctions musculaires étant perturbées, la capacité de travail physique est globalement réduite. L’un des facteurs qui contribue à réduire la capacité d’effort musculaire est l’augmentation des résistances circulatoires périphériques.
Une vasoconstriction prononcée augmente la circulation centrale, ce qui finit par provoquer une diurèse au froid et une élévation de la pression sanguine. Le refroidissement du noyau corporel peut également avoir un effet direct sur la contractilité du muscle cardiaque.
La capacité de travail, mesurée par la capacité d’effort maximal, diminue de 5 à 6% pour chaque degré de la température du noyau central en moins. Aussi, l’endurance peut-elle décroître rapidement par suite de la diminution de cette capacité maximale et de l’augmentation des besoins en énergie qu’exige le travail musculaire.
C’est la surface du corps qui est la plus sensible (mais aussi la plus tolérante) à une baisse de la température ambiante. La température cutanée peut tomber au-dessous de 0 °C en quelques secondes lorsque la peau est en contact avec un métal très froid. De même, la température des mains et des doigts peut baisser de plusieurs degrés en une minute en cas de vasoconstriction et de protection insuffisante. Lorsque la température cutanée est normale, les bras et les mains sont abondamment irrigués grâce aux dérivations artérioveineuses périphériques, ce qui crée de la chaleur et favorise la dextérité. Avec le refroidissement de la peau, ces dérivations se ferment, ce qui diminue de 10% l’irrigation dans les mains et dans les pieds. Les extrémités constituent 50% de la surface du corps et 30% de son volume. Le retour sanguin passe par les veines profondes proches des artères, et diminue donc la déperdition de chaleur suivant le principe du contre-courant.
Il ne se produit pas de vasoconstriction adrénergique dans la région de la tête et du cou, ce qu’il convient de garder à l’esprit en cas d’urgence pour éviter l’hypothermie. Un individu qui est tête nue peut perdre 50% ou plus de sa production de chaleur résiduelle à des températures inférieures à 0 °C.
Pour qu’il y ait hypothermie, c’est-à-dire une baisse de la température du noyau central, il faut une déperdition thermique élevée et persistante de l’ensemble du corps (Maclean et Emslie-Smith, 1977). C’est l’équilibre entre la production et la déperdition de chaleur qui détermine le taux de refroidissement, qu’il s’agisse d’un refroidissement de l’ensemble du corps ou d’un refroidissement localisé d’une des parties du corps. Les conditions nécessaires à cet équilibre thermique peuvent être analysées et estimées sur la base de l’indice IREQ. Le phénomène connu sous le nom de «réaction de Lewis» est une réaction au refroidissement localisé des parties saillantes du corps humain (les doigts, les orteils ou les oreilles, par exemple) qui mérite d’être signalée. Après avoir baissé de façon très marquée, la température des doigts augmente de plusieurs degrés (voir figure 42.18), et cette réaction se répète de façon cyclique. C’est une réaction très localisée, qui est plus prononcée à l’extrémité des doigts qu’à leur base et qui ne se produit pas dans la main. La réaction constatée à la paume de la main traduit très probablement la variation de la température du flux sanguin qui irrigue les doigts. Cette réaction peut être modifiée par des expositions répétées au froid (amplifiées), mais elle disparaît plus ou moins lorsqu’il y a refroidissement de l’ensemble du corps.
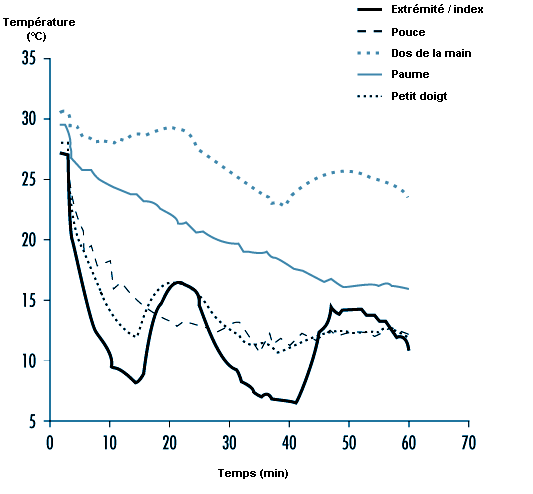
Le refroidissement progressif du corps provoque un certain nombre d’effets physiologiques et mentaux. Le tableau 42.16 présente certaines des réactions caractéristiques qui se produisent à différents niveaux de la température du noyau central.
|
Phase |
Température du noyau du corps (�C) |
Réactions physiologiques |
Réactions psychologiques |
|
Normale |
37 |
Température normale du corps |
Sensation de neutralité thermique |
|
Hypothermie faible |
35 |
Frissons intenses, capacité de travail amoindrie |
Jugement et orientation affectés, apathie |
|
Hypothermie modérée |
32 |
Rigidité des muscles |
Inconscience progressive, |
|
Hypothermie grave |
28 |
Dysrythmie cardiaque (auriculaire ou ventriculaire) |
Un refroidissement du front et de la tête se traduit par une forte augmentation de la pression artérielle systolique, puis du rythme cardiaque. On observe une réaction similaire lorsqu’on plonge les mains nues dans de l’eau très froide. La réaction est de courte durée et l’on retrouve une température normale ou légèrement élevée au bout de quelques secondes ou quelques minutes.
Lorsqu’elles sont excessives, les déperditions de chaleur corporelle provoquent une vasoconstriction périphérique. Pendant la phase de transition, en particulier, l’accroissement de la résistance périphérique entraîne une augmentation de la pression sanguine systolique et du rythme cardiaque. Le cœur travaille plus qu’il ne le ferait pour une activité similaire effectuée à des températures normales, phénomène pénible pour les personnes souffrant d’angine de poitrine.
Le refroidissement des tissus plus profonds ralentit en général les processus physiologiques des cellules et des organes. Ce refroidissement affaiblit le processus d’innervation et limite les contractions cardiaques. La capacité de contraction est réduite, ce qui, ajouté à l’augmentation de la résistance périphérique des vaisseaux sanguins, entraîne une diminution du débit cardiaque. Cependant, en cas d’hypothermie modérée ou grave, les fonctions cardio-vasculaires déclinent dans les mêmes proportions que le ralentissement général du métabolisme.
L’inhalation d’un volume modéré d’air froid et sec ne pose que des problèmes mineurs pour les personnes en bonne santé. L’air très froid peut provoquer un inconfort, en particulier pour la respiration nasale. Des volumes importants d’air très froid peuvent également causer des micro-inflammations de la muqueuse des voies respiratoires supérieures.
A mesure que l’hypothermie progresse, les fonctions pulmonaires diminuent au rythme du ralentissement du métabolisme corporel.
Pour pouvoir travailler dans les environnements froids, il est indispensable d’être convenablement protégé contre le refroidissement. Cependant, cette protection peut elle-même compromettre considérablement la performance. On connaît bien la gêne que peuvent occasionner certains vêtements. Les couvre-chefs et les casques font obstacle au dialogue et limitent la vision, et les gants sont une entrave aux fonctions manuelles. Bien qu’une protection soit nécessaire pour travailler dans des conditions satisfaisantes du point de vue de la santé et du confort, on ne saurait en ignorer les conséquences négatives en termes de performance. On mettra plus de temps à effectuer les mêmes tâches et celles-ci demanderont plus d’efforts.
Les vêtements de protection contre le froid peuvent facilement peser de 3 à 6 kg, bottes et chapeau compris. Le poids ajoute à la charge de travail, notamment pour les travaux avec déplacements. En outre, la friction entre les couches de vêtements produit une résistance au mouvement. Les bottes doivent rester légères, car tout poids supplémentaire sur les jambes contribue à augmenter plus que proportionnellement la charge de travail.
L’organisation du travail, l’aménagement des lieux et la conception des équipements devraient être adaptés aux exigences spécifiques des tâches à réaliser dans le froid. Il convient de prévoir davantage de temps pour effectuer le même travail et surtout des pauses fréquentes pour se reposer et se réchauffer. Le lieu de travail doit être conçu de façon que l’on puisse bouger facilement malgré des vêtements encombrants. De même, l’équipement doit pouvoir être utilisé avec des gants, ou être isolé lorsqu’il doit être manié à mains nues.
Les lésions graves provoquées par l’air froid sont la plupart du temps évitables et elles ne se produisent que rarement dans la vie de tous les jours. En revanche, elles sont souvent très fréquentes en cas de guerre ou de cataclysmes. Néanmoins, nombreux sont les travailleurs qui risquent d’être victimes de lésions dues au froid au cours de leurs activités de routine. Tout travail en plein air dans des climats très froids (dans les régions arctiques et subarctiques (par exemple, pêche, agriculture, construction, exploitation du gaz et du pétrole ou surveillance de troupeaux de rennes) ou tout travail dans des locaux réfrigérés (par exemple, dans l’agroalimentaire ou l’entreposage) peuvent impliquer des risques de lésions par le froid.
Les lésions dues au froid peuvent être systémiques ou localisées. Les lésions localisées, qui le plus souvent précèdent une hypothermie systémique, comprennent deux phénomènes cliniques différents: les lésions par gelure et les lésions sans gelure.
Ce type de lésions localisées se produit lorsque la déperdition de chaleur est suffisamment forte pour entraîner un véritable gel des tissus. Outre le choc cryogénique direct infligé aux cellules, il s’enclenche des mécanismes pathogènes résultant des atteintes à la vascularisation par diminution de l’irrigation et hypoxie des tissus.
La vasoconstriction des vaisseaux cutanés est la cause majeure de l’apparition d’une gelure. Grâce aux larges dérivations artérioveineuses, les extrémités périphériques telles que les mains, les pieds, le nez et les oreilles sont abondamment irriguées lorsque l’environnement est chaud. Un dixième du flux sanguin dans les mains, par exemple, est suffisant pour oxygéner les tissus des mains. Le reste crée de la chaleur et favorise donc la dextérité. Même si la température du noyau central ne diminue pas, un refroidissement localisé de la peau peut fermer ces dérivations.
Pour protéger les zones périphériques des extrémités pendant une exposition au froid, il se produit une vasodilatation intermittente induite par le froid. Cette vasodilatation résulte de l’ouverture des anastomoses artérioveineuses et se produit toutes les 5 à 10 minutes. Ce phénomène est un compromis physiologique que le corps humain a trouvé pour conserver sa chaleur tout en préservant par intermittence la fonctionnalité des pieds et des mains. Cette vasodilatation est perçue par la personne sous la forme de fourmillements intermittents de chaleur. Elle tend à diminuer à mesure que la température du corps diminue. Les variations individuelles du degré de vasodilatation sont sans doute la cause des différences de sensibilité aux lésions localisées provoquées par le froid. Chez les gens qui vivent dans des climats froids, cette vasodilatation induite par le froid est plus prononcée.
Contrairement au phénomène de cryoconservation d’un tissu vivant où la cristallisation de la glace est à la fois intra- et extracellulaire, les lésions par gelure où le processus de gel est beaucoup plus lent ne produisent que des cristaux de glace extracellulaires. Il s’agit d’un processus exothermique qui libère de la chaleur et la température des tissus reste donc au point de congélation jusqu’à ce que celle-ci soit complète.
A mesure que les cristaux de glace extracellulaires se développent, les solutions extracellulaires se concentrent et transforment cet espace en milieu hyperosmolaire, ce qui provoque une diffusion passive de l’eau venant du compartiment intracellulaire. A son tour, cette eau gèle. Ce processus se poursuit jusqu’à ce que toute l’eau «disponible» (c’est-à-dire non liée d’une manière ou d’une autre à des protéines, des sucres ou à toute autre molécule) se soit cristallisée. La déshydratation des cellules altère les structures des protéines, des lipides membranaires et du pH cellulaire, ce qui entraîne une cytolyse. La résistance aux lésions par gelure diffère selon les tissus. La peau, par exemple, est plus résistante que les muscles et les nerfs, ce qui provient sans doute de ce que l’épiderme contient moins d’eau aussi bien à l’intérieur qu’à l’extérieur des cellules.
On a longtemps pensé que les facteurs hémorhéologiques indirects jouaient le même rôle que dans les lésions sans gelure. Toutefois, des études réalisées sur des animaux ont montré que le gel provoque des lésions au cœur même des artérioles, des veinules et des vaisseaux capillaires avant même que ne se manifestent des signes de lésions d’autres éléments de la peau. Il est donc évident que la partie rhéologique de la pathogenèse des lésions par gelure est également un effet cryobiologique.
Lorsqu’une gelure est réchauffée, l’eau commence par rediffuser dans les cellules déshydratées, ce qui provoque un gonflement intracellulaire. Le dégel cause une dilatation vasculaire maximale entraînant la formation d’un œdème et d’une cloque dus aux lésions des cellules endothéliales (couche interne de la peau). La rupture des cellules endothéliales expose la membrane basale, ce qui provoque des adhérences plaquettaires et une coagulation en chaîne. La stagnation du sang et la thrombose qui en résultent provoquent une anoxie.
La déperdition de chaleur dans les zones exposées crée le risque de gelure, le vent froid est donc un facteur important à cet égard. Il s’agit non seulement du vent qui souffle, mais aussi de tout déplacement d’air près du corps. La course, le ski et le transport dans des véhicules ouverts sont également à prendre en compte. Cependant, la peau qui est exposée ne gèle pas tant que la température ambiante est supérieure au point de congélation, même lorsque la vitesse du vent est élevée.
La consommation d’alcool et de tabac, de même que la malnutrition et la fatigue sont des facteurs qui prédisposent aux lésions par gelure. Une ancienne lésion due au froid accroît le risque de gelure par réaction post-traumatique sympathique anormale.
Le métal froid peut très vite provoquer une gelure lorsqu’on le touche à mains nues. La plupart des gens en sont conscients, mais, souvent, ils ne se rendent pas compte du risque qu’ils courent lorsqu’ils manipulent des liquides très froids. Le pétrole refroidi à –30 °C gèle presque instantanément toute chair mise en contact, car à la déperdition de chaleur par évaporation s’ajoute une déperdition par conduction. Ce gel rapide provoque une cristallisation à l’extérieur et à l’intérieur des cellules, ainsi que la destruction (surtout mécanique) de la membrane des cellules. Des lésions par gelure du même genre se produisent lorsqu’on renverse du propane liquide directement sur la peau.
Les lésions par gelure se subdivisent en gelures superficielles et gelures profondes. La gelure superficielle se limite à la peau et aux tissus sous-cutanés sous-jacents. Dans la plupart des cas, elle se situe sur le nez, les lobes des oreilles, les doigts et les orteils. Une sensation de brûlure et des fourmillements douloureux en sont souvent le premier signe. La partie de la peau affectée pâlit ou devient d’un blanc de cire. Elle est engourdie et se fendille sous la pression, tandis que les tissus sous-jacents restent souples et vivants. Lorsque la lésion par gelure est profonde, la peau blanchit et se marbre, durcit et colle quand on la touche.
Une gelure doit être traitée immédiatement pour empêcher que de superficielle elle ne se transforme en gelure profonde. On tentera d’amener la victime à l’intérieur, ou au moins de la protéger du vent avec l’aide de ses camarades, d’un abri vent ou par tout autre moyen. La zone gelée devra être dégelée par transmission passive de chaleur d’une autre partie de son corps, en posant sa main chaude sur le visage ou en glissant la main froide sous l’aisselle ou dans l’aine. Lorsqu’il s’agit d’une lésion avec vasoconstriction périphérique, c’est la chaleur de l’un de ses compagnons qui sera la meilleure thérapie. Il est contre-indiqué de masser ou de frotter la zone gelée avec de la neige ou une écharpe en laine. Ce traitement mécanique ne ferait qu’aggraver la lésion, car le tissu est plein de cristaux de glace. Il ne faut pas non plus tenter le réchauffement près d’un feu de camp ou d’un poêle. La chaleur ne pénètre pas en profondeur, et comme la zone est partiellement anesthésiée, ce traitement peut même être la cause d’une brûlure.
Les signaux de douleur d’un pied gelé disparaissent avant que la gelure ne se produise réellement, car la conduction nerveuse est abolie à environ + 8 °C. Le paradoxe est que la dernière sensation que l’on éprouve est de ne rien sentir du tout. Dans des environnements très froids, lorsque l’évacuation de la victime doit se faire à pied, on évitera que le pied ne dégèle. Le fait de marcher quand on a les pieds gelés ne semble pas augmenter le risque de perte des tissus, alors que geler de nouveau une gelure dégelée l’augmente considérablement.
Le meilleur traitement contre une gelure consiste à dégeler la blessure dans de l’eau chaude, de 40 à 42 °C. On poursuivra la procédure de dégel dans l’eau, à cette température, jusqu’à ce que la sensation, la couleur et la souplesse des tissus reviennent. Cette forme de dégel donne souvent une teinte non pas rose, mais lie-de-vin, due à la stase veineuse.
Sur le terrain, on ne peut se limiter à un dégel localisé, mais il faut s’occuper de l’ensemble du corps de la victime, car une gelure est souvent le premier signe d’une hypothermie progressive. Il faudra lui faire endosser davantage de vêtements et lui faire prendre des boissons chaudes et nourrissantes. Elle sera souvent apathique et il faudra la forcer à coopérer. On l’obligera donc à effectuer une activité musculaire telle que battre des bras sur les côtés. Ces mouvements ouvrent les dérivations artérioveineuses périphériques dans les extrémités.
On peut parler de gelure profonde lorsqu’on a tenté en vain de dégeler la lésion pendant 20 à 30 minutes, par un transfert de chaleur passif. Dans ce cas, la victime devrait être transportée à l’hôpital le plus proche. Cependant, si ce transport doit prendre plusieurs heures, il sera préférable d’emmener la personne dans une habitation avoisinante et de dégeler ses blessures dans de l’eau chaude. Une fois que la lésion est complètement dégelée, le patient devrait être mis au lit en surélevant les parties blessées, et l’on organisera son transport rapide à l’hôpital.
Un réchauffement rapide provoque une douleur plus ou moins vive, et le patient aura souvent besoin d’un analgésique. Les lésions des capillaires provoquent une fuite de sérum avec boursouflure locale et formation de cloques pendant 6 à 18 heures. On s’abstiendra de crever les cloques afin d’éviter tout risque d’infection.
Une exposition prolongée au froid et à l’humidité à une température supérieure au point de congélation, associée à une immobilisation provoquant une stagnation veineuse sont les conditions propices à une lésion sans gelure. Déshydratation, nourriture inadaptée, stress, maladie ou blessure et fatigue sont des facteurs aggravants. Ce type de lésions affecte presque toujours les jambes et les pieds. Les lésions graves de ce type sont très rares dans la vie de tous les jours, mais elles sont et seront toujours un problème sérieux en cas de guerre ou de catastrophe, la plupart du temps en raison de l’ignorance que l’on a du phénomène étant donné que les symptômes n’apparaissent que lentement et sont difficiles à diagnostiquer.
Une lésion sans gelure peut se produire dans n’importe quelles circonstances dès que la température ambiante est inférieure à celle du corps. Comme pour les lésions avec gelure, les fibres sympathiques constrictives, en plus du froid proprement dit, provoquent une vasoconstriction prolongée. A l’origine, la cause est de nature rhéologique et ressemble à ce que l’on observe dans les accidents ischémiques de reperfusion. Outre la durée de l’exposition au froid, la sensibilité propre à la victime a une certaine importance.
La modification pathologique due à la lésion ischémique affecte de nombreux tissus. Les muscles dégénèrent et subissent des nécroses, des fibroses et des atrophies. Les os présentent rapidement une ostéoporose. Les effets sur les nerfs ont une importance particulière, car les atteintes qu’ils ont subies sont la cause des douleurs, de la dysesthésie prolongée et de l’hyperhydrose qui sont souvent les séquelles de ce type de lésions.
En cas de lésion sans gelure, la victime se rend compte souvent trop tard du danger qui la menace, car les premiers symptômes sont très vagues. Ses pieds sont froids et enflés. Ils donnent la sensation d’être lourds, durs et engourdis. Ils sont décrits comme froids, douloureux, sensibles, et la plante du pied est souvent ridée. La première phase ischémique dure plusieurs heures, voire plusieurs jours. Elle est suivie de la phase hyperémique qui peut durer de 2 à 6 semaines, au cours de laquelle les pieds sont chauds, mais avec des élancements et le développement d’un œdème. Les cloques et les ulcérations ne sont pas rares et, dans les cas graves, la gangrène peut apparaître.
Le traitement sera surtout un traitement de soutien. Sur le lieu de travail, on séchera soigneusement les pieds, tout en les gardant au frais. En revanche, on réchauffera l’ensemble du corps et on donnera beaucoup de boissons chaudes. Contrairement aux lésions avec gelure, les lésions sans gelure ne doivent jamais être réchauffées activement. Un traitement à l’eau chaude pour des lésions localisées n’est à faire que s’il y a des cristaux de glace dans les tissus. En règle générale, la suite du traitement est progressive. Cependant, de la fièvre, des signes de coagulation intravasculaire disséminée et un ramollissement des tissus affectés exigent une intervention chirurgicale, qui peut mener à une amputation.
Il est possible de prévenir les lésions sans gelure. Il convient de limiter la durée de l’exposition au froid. Il est très important d’absorber une nourriture adaptée, de prendre le temps de se sécher les pieds et de prévoir la possibilité d’enfiler des chaussettes sèches. Il peut sembler ridicule de conseiller le repos, les pieds surélevés, et l’administration de boissons chaudes, mais c’est souvent d’une importance cruciale.
Il y a hypothermie quand la température du corps tombe au-dessous de la normale. Toutefois, du point de vue thermique, le corps est composé de deux zones, l’écorce et le noyau central. La première est superficielle et sa température varie énormément selon le milieu dans lequel on se trouve. Le noyau central est composé des tissus plus profonds (le cerveau, le cœur, les poumons et la partie supérieure de l’abdomen, par exemple), et le corps lutte pour conserver une température du noyau central de 37 ± 2 °C. Lorsque la thermorégulation est inefficace et que la température du noyau central commence à diminuer, l’individu souffre du froid, mais n’est pas considéré dans un état d’hypothermie tant que la température du noyau central ne descend pas à 35 °C. Entre 35 et 32 °C, l’hypothermie est considérée comme faible; entre 32 et 28 °C, elle est modérée, et au-dessous de 28 °C, elle est grave (voir tableau 42.16)
Lorsque la température du noyau central commence à diminuer, une intense vasoconstriction redirige le sang de l’écorce vers le noyau central et empêche donc la conduction de la chaleur du noyau à la peau. Afin de maintenir la température, le corps frissonne. Ce phénomène est souvent précédé d’une augmentation du tonus musculaire. Un frisson maximal peut multiplier le métabolisme énergétique par quatre à six, mais étant donné que les contractions involontaires fluctuent, ce taux n’est souvent que doublé. La pression sanguine, la fréquence cardiaque, le débit cardiaque et la fréquence respiratoire augmentent. La centralisation du volume sanguin provoque une diurèse osmolaire riche en sodium et en chlore principalement.
L’hyperexcitabilité du noyau auriculaire au premier stade de l’hypothermie provoque souvent une fibrillation auriculaire. A des températures plus basses, les extrasystoles ventriculaires deviennent courantes. Le décès intervient à 28 °C ou en deçà, et résulte le plus souvent de la fibrillation ventriculaire. Une asystolie peut également survenir.
L’hypothermie déprime le système nerveux central. La lassitude et l’apathie sont les premiers signes de la baisse de la température du noyau. Ces effets affectent le jugement et génèrent des comportements bizarres et une ataxie, et se terminent par la léthargie et le coma entre 30 et 28 °C.
La rapidité de la conduction nerveuse diminue à mesure que la température baisse. La dysarthrie, la maladresse et le trébuchement sont les manifestations cliniques de ce phénomène. Le froid affecte aussi les muscles et les articulations et gêne les fonctions manuelles. Il ralentit le temps de réaction et la coordination et augmente la fréquence des erreurs. La rigidité des muscles est observée même dans les cas de faible hypothermie. Lorsque la température du noyau est inférieure à 30 °C, l’activité physique est impossible.
Une exposition à un environnement anormalement froid est la condition de base de l’hypothermie. Les sujets très âgés ou très jeunes courent davantage de risques. Les personnes âgées dont les fonctions thermorégulatrices sont endommagées, ou les personnes dont la masse musculaire et la couche de graisse isolante sont réduites risquent davantage de souffrir d’hypothermie.
D’un point de vue pratique, la subdivision suivante des hypothermies est utile (voir aussi tableau 42.16):
L’hypothermie d’immersion aiguë se produit lorsqu’une personne tombe dans de l’eau froide. L’eau a une conductivité thermique environ vingt-cinq fois supérieure à celle de l’air. Les troubles dus au froid sont si importants que la température du noyau central diminue en dépit d’une production de chaleur du corps maximale. L’hypothermie s’installe avant que la victime ne soit épuisée.
L’hypothermie d’épuisement subaiguë peut se produire chez tout travailleur se trouvant dans un environnement froid, ainsi que chez les skieurs, les alpinistes et les marcheurs en montagne. Dans cette forme d’hypothermie, l’activité musculaire maintient la température du corps tant que l’on dispose de sources d’énergie. Cependant, l’hypoglycémie met la victime en danger. Même une exposition à un froid relativement peu rigoureux peut suffire pour générer un refroidissement continu et provoquer des situations dangereuses.
L’hypothermie associée à un traumatisme est un signe de mauvais augure. Le blessé est souvent incapable de conserver sa chaleur corporelle et la déperdition thermique peut être accentuée par la perfusion de liquides froids et le retrait des vêtements. Les blessés en état de choc qui souffrent d’hypothermie ont un taux de mortalité nettement supérieur à celui des victimes normothermiques.
L’hypothermie chronique sans symptômes définis est souvent rencontrée chez les personnes âgées; elle est généralement associée à la malnutrition, à des vêtements mal adaptés et à une mobilité réduite. L’alcoolisme, l’abus de drogues et les maladies chroniques du métabolisme, ainsi que les maladies psychiatriques, contribuent à ce type d’hypothermie.
Les premiers soins à apporter à une personne victime d’hypothermie consistent essentiellement à prévenir toute déperdition de chaleur supplémentaire. Lorsqu’elle est consciente, la personne devra être transportée à l’intérieur, ou du moins à l’abri. On lui retirera ses vêtements mouillés et on essayera de l’isoler autant que possible. Il est indispensable qu’elle reste allongée, la tête couverte.
Les patients souffrant d’hypothermie d’immersion aiguë nécessitent un traitement tout à fait différent de celui des victimes d’hypothermie d’épuisement subaiguë. Le cas d’une victime d’une immersion est souvent moins grave. La baisse de température du noyau central se produit bien avant que son corps ne soit épuisé, et sa capacité de production de chaleur reste intacte. On traitera donc cette personne en la plongeant rapidement dans un bain. Si l’on ne dispose pas de baignoire, on lui mettra les pieds et les mains dans de l’eau chaude. La chaleur localisée ouvre les dérivations artérioveineuses, augmente rapidement la circulation du sang dans les extrémités et favorise le processus de réchauffement.
En cas d’hypothermie d’épuisement, en revanche, la victime est dans un état beaucoup plus grave. Ses réserves caloriques sont consommées, son équilibre électrolytique est perturbé et, surtout, elle est déshydratée. La diurèse due au froid commence immédiatement après l’exposition; la lutte contre le froid et le vent exagèrent la sudation, mais la victime n’a pas soif et ne perçoit pas ces symptômes dans un environnement froid et sec. Il ne faut jamais réchauffer rapidement sur place un patient qui souffre d’hypothermie d’épuisement, car l’on risque de provoquer un choc hypovolémique. En règle générale, il vaut mieux ne pas réchauffer activement le patient sur place ou pendant le transport à l’hôpital. Un état prolongé d’hypothermie stabilisée vaut mieux que des efforts enthousiastes pour réchauffer le patient dans des circonstances où l’on ne pourra pas gérer les complications éventuelles. On veillera toujours à manipuler le patient avec précaution afin de limiter le plus possible les risques de fibrillation ventriculaire.
Même un personnel médical formé a souvent du mal à déterminer si un individu en hypothermie est vivant ou non. Le collapsus cardio-vasculaire apparent peut en réalité n’être qu’un débit cardiaque déprimé. Il sera souvent nécessaire de palper ou d’ausculter la victime pendant au moins une minute pour détecter des pulsations spontanées.
La décision de procéder ou non à une réanimation cardio-pulmonaire (RCP) est difficile à prendre sur place. S’il n’y a aucun signe de vie, la RCP est contre-indiquée. Les massages cardiaques effectués prématurément peuvent provoquer une fibrillation ventriculaire. Cependant, on procédera aussitôt à une RCP si l’on est témoin d’un arrêt cardiaque et si la situation permet de le faire de manière raisonnable et continue.
Toute personne en bonne santé ayant des vêtements et un équipement appropriés et travaillant selon une organisation bien adaptée à sa tâche ne court aucun risque pour sa santé, même s’il fait très froid. Reste à savoir si une exposition au froid de longue durée, lorsqu’on vit dans des climats froids, implique ou non des risques pour la santé. Pour les personnes qui ont des problèmes de santé, la situation est tout à fait différente et une exposition au froid peut présenter des difficultés pour elles. Dans certaines situations, une exposition au froid ou à des facteurs liés au froid, ou lorsque le froid est associé à d’autres facteurs, peut présenter des risques pour la santé, notamment en cas de danger ou d’accident. Dans les régions reculées, où les communications avec un responsable sont difficiles ou impossibles, les travailleurs doivent pouvoir décider eux-mêmes si la situation présente un risque pour leur santé, auquel cas ils doivent prendre toutes les précautions qu’exige leur sécurité ou arrêter le travail.
Dans les régions arctiques, le climat et d’autres facteurs peuvent être si rigoureux que d’autres mesures doivent être prises.
Les maladies infectieuses . Les maladies infectieuses ne sont pas liées au froid. Les maladies endémiques surviennent dans les régions arctiques et subarctiques. Toute maladie infectieuse ponctuelle ou chronique exige l’interruption de l’exposition au froid et du travail pénible.
Le rhume banal, sans fièvre ni symptômes généraux, ne rend pas dangereux le travail dans le froid. Toutefois, la situation est différente pour les individus qui souffrent de maladies complexes telles que asthme, bronchite ou problèmes cardio-vasculaires; il est recommandé de les faire travailler à l’intérieur et au chaud pendant la saison froide. Il en est de même en cas de rhume avec fièvre, de forte toux, de douleurs musculaires et lorsque l’état général est mauvais.
Asthme et bronchite sont plus fréquents dans les régions froides. Une exposition à l’air froid en accentue souvent les symptômes. Un changement de traitement peut les atténuer pendant la saison froide. Certains individus peuvent également être aidés par des aérosols.
Les personnes qui souffrent d’asthme ou de maladies cardio-vasculaires peuvent réagir à l’inhalation d’air froid par une bronchoconstriction et des vasospasmes. On a constaté que certains athlètes qui s’entraînaient très intensivement plusieurs heures par jour dans les climats froids développaient des symptômes asthmatiques. On ne sait pas encore avec certitude si le refroidissement prolongé de l’appareil pulmonaire en est la principale explication. Il existe maintenant sur le marché des masques spéciaux et légers qui font office d’échangeur de chaleur et conservent donc l’énergie et l’humidité de l’air ventilé.
Il existe une forme endémique de maladie chronique dite du «poumon esquimau» qui est caractéristique des chasseurs et des trappeurs esquimaux exposés à un froid extrême et qui doivent fournir un travail très dur pendant de longues périodes. Elle provoque une hypertension pulmonaire progressive qui se termine souvent par une insuffisance cardiaque droite.
Les problèmes cardio-vasculaires . L’exposition au froid a un effet considérable sur le système cardio-vasculaire. La noradrénaline déchargée par les terminaisons nerveuses sympathiques augmente le débit et le rythme cardiaques. Souvent, les douleurs dues à l’angine de poitrine empirent dans les environnements froids et le risque d’infarctus augmente, notamment si l’on effectue un travail pénible. Le froid augmente la pression sanguine et le risque d’hémorragie cérébrale. Il faut donc avertir les personnes à risque qu’elles doivent limiter la durée des travaux pénibles dans le froid.
On observe souvent un accroissement de la mortalité pendant l’hiver. L’une des raisons en est peut être l’augmentation du travail du cœur qui favorise l’arythmie chez les personnes sensibles. On observe aussi que l’hématocrite augmente pendant la saison froide, ce qui accroît la viscosité du sang, qui circule donc plus difficilement. Enfin, par temps froid, les gens sont obligés d’effectuer des travaux soudains et pénibles, tels que de dégager les accès, marcher dans la neige épaisse, ou risquer de glisser, etc.
Les problèmes métaboliques . Les cas de diabète sucré sont souvent plus fréquents dans les régions froides du monde. Même un diabète simple, surtout lorsqu’il est traité à l’insuline, peut rendre impossible tout travail en plein air dans les régions reculées. L’arthériosclérose périphérique prématurée rend les personnes plus sensibles au froid et augmente le risque de gelures locales.
Les personnes dont les fonctions thyroïdiennes sont altérées peuvent développer rapidement une hypothermie par manque d’hormone thermogénique, tandis que les personnes hyperthyroïdiennes supportent bien le froid, même légèrement vêtues.
Toute personne souffrant de maladies de ce genre doit bénéficier d’une attention accrue de la part du personnel médical et être informée de son problème.
Les problèmes des muscles et du squelette. En soi, le froid n’est pas censé affecter le système musculaire et le squelette, pas même sous forme de rhumatismes. En revanche, le travail dans le froid est fréquemment très exigeant pour les muscles, les tendons, les articulations et la colonne vertébrale en raison de la forte charge qu’implique bien souvent ce type de travail. La température des articulations diminue plus rapidement que celle des muscles. Lorsqu’elles sont froides, les articulations se raidissent, car la résistance au mouvement est accrue en raison de l’augmentation de la viscosité du liquide synovial. Le froid diminue l’intensité et la durée des contractions musculaires. Associé à un travail pénible ou à une surcharge localisée, il augmente le risque de blessure. En outre, les vêtements de protection gênent parfois la capacité de contrôle des mouvements du corps et accroissent donc les risques.
L’arthrite de la main est un problème spécial. On soupçonne qu’une exposition fréquente au froid donne de l’arthrite, sans pour autant en avoir pour l’instant la preuve scientifique. L’arthrite diminue la fonctionnalité des mains dans le froid et provoque des douleurs et de l’inconfort.
Les cryopathies. Les cryopathies sont des troubles qui apparaissent chez les personnes hypersensibles au froid. Les symptômes sont variables et peuvent concerner le système vasculaire, le sang, les tissus conjonctifs, les «allergies» et autres.
Certaines personnes souffrent du syndrome des doigts blancs. Lorsque les doigts sont exposés au froid, des taches blanches se forment sur la peau, accompagnées d’une sensation de froid, d’une diminution de la fonctionnalité et de douleurs. Les femmes sont plus touchées que les hommes, ainsi que les fumeurs et les travailleurs qui utilisent des outils vibrants ou encore les conducteurs de motoneige. Ces symptômes peuvent être très pénibles et rendre le travail impossible, même lorsque l’exposition au froid est modérée. Certains médicaments peuvent aussi aggraver ces symptômes.
L’urticaire due au froid , provoquée par des cellules ou la sensibilisation des mastocytes, apparaît comme un érythème irritant des parties de la peau exposées au froid. Si l’exposition s’arrête, les symptômes disparaissent généralement en une heure. Il est rare que la maladie se complique et présente des symptômes généraux et plus inquiétants. S’il en est ainsi, ou si l’urticaire est elle-même trop pénible, le patient doit éviter toute exposition au froid de quelque nature que ce soit.
L’acrocyanose se manifeste par une modification de la couleur de la peau pouvant aller jusqu’à la cyanose après l’exposition au froid. D’autres symptômes peuvent aussi se manifester, tels qu’un dysfonctionnement de la main et des doigts dans la zone acrocyanotique. Ces symptômes sont très courants et il est possible de les réduire dans des proportions acceptables en limitant l’exposition au froid (grâce à des vêtements appropriés, notamment) ou en réduisant l’usage de la nicotine.
Le stress psychologique . L’exposition au froid, surtout lorsqu’elle est associée aux facteurs inhérents au froid et à un éloignement, stressent l’individu non seulement physiologiquement, mais aussi psychologiquement. Pendant le travail dans des climats froids, par mauvais temps, dans des endroits reculés et parfois dans des situations potentiellement dangereuses, le stress psychologique peut perturber ou même détériorer les fonctions psychologiques de l’individu, au point que le travail peut devenir dangereux.
Le tabac à fumer et à priser . Que le tabac soit fumé ou prisé, les effets nocifs à long terme du tabagisme sont bien connus. La nicotine augmente la vasoconstriction périphérique, réduit la dextérité et augmente le risque de lésions par le froid.
L’alcool . L’absorption d’alcool donne une agréable sensation de chaleur et on a tendance à penser qu’il inhibe la vasoconstriction due au froid. Pourtant, des études expérimentales sur l’humain pour des expositions au froid relativement brèves ont montré que l’alcool ne modifie guère l’équilibre thermique. Les frissons sont plus faibles et, en cas d’effort physique important, la déperdition de chaleur devient évidente. On sait que l’alcool est un important facteur de décès pour cause d’hypothermie en zone urbaine. Il donne un sentiment de bravade et influence le jugement, amenant l’intéressé à négliger les mesures prophylactiques.
La grossesse . Pendant la grossesse, les femmes ne sont pas plus sensibles au froid. Elles peuvent au contraire y être moins, en raison de l’augmentation du métabolisme. Les facteurs de risque pendant la grossesse sont ceux que présente le froid en général, tels que les risques de chutes, la maladresse due à des vêtements encombrants, les charges lourdes à soulever, les risques de glissades ou les postures difficiles pendant le travail. Il incombe au système de santé, à la société et à l’employeur d’accorder une attention particulière à la femme enceinte qui travaille dans le froid.
Les effets secondaires nocifs des médicaments pendant une exposition au froid peuvent être de modifier l’équilibre thermique (général ou local), ou l’action du médicament. Tant que le travailleur conserve une température corporelle normale, la plupart des médicaments prescrits n’ont pas d’effet sur sa performance. Cependant, les tranquillisants (barbituriques, benzodiazépines, phéntothiazines, ainsi que les antidépresseurs cycliques, par exemple) peuvent influer sur la vigilance. En cas de danger, les mécanismes de défense contre l’hypothermie risquent de mal fonctionner et le sujet peut perdre conscience du risque qu’il court.
Les bêta-bloquants provoquent une vasoconstriction périphérique et diminuent la tolérance au froid. Lorsqu’une personne a besoin de médicaments et qu’elle travaille dans le froid, il y a lieu de veiller aux effets secondaires de ces médicaments.
Par contre, aucun médicament ni aucune autre substance bue, mangée ou absorbée de quelque manière que ce soit par le corps humain ne se sont avérés capables d’augmenter la production normale de chaleur, notamment en cas d’urgence lorsqu’il y a risque d’hypothermie ou de lésion due au froid.
Les risques pour la santé que présentent les pathologies, les accidents, les traumatismes ou les autres facteurs liés au froid sont encore mal connus. L’état de santé et les capacités varient beaucoup d’un individu à l’autre et il faut y accorder la plus grande attention. Comme on l’a vu, certaines maladies, certains médicaments et divers autres facteurs peuvent faire qu’une personne sera plus sensible qu’une autre aux effets d’une exposition au froid. Toute procédure d’embauche devrait comprendre un contrôle de l’état de santé, qui devrait être ensuite régulièrement répété pour tout le personnel. Le tableau 42.17 décrit les facteurs à contrôler pour différents types de travail dans le froid.
|
Facteur |
Travail en plein air |
Travail dans les entrepôts froids |
Travail dans les régions arctiques et subarctiques |
|
Maladies infectieuses |
** |
** |
*** |
|
Maladies cardio- |
*** |
** |
*** |
|
Maladies métaboliques |
** |
* |
*** |
|
Problèmes musculo- |
*** |
* |
*** |
|
Cryopathies |
** |
** |
** |
|
Stress psychologique |
*** |
** |
*** |
|
Tabagisme (tabac à fumer et à priser) |
** |
** |
** |
|
Alcool |
*** |
** |
*** |
|
Grossesse |
** |
** |
*** |
|
Médicaments |
** |
* |
*** |
*= contrôle de routine; **= facteur important à considérer; ***= facteur très important à considérer.
En cas d’expositions répétées au froid, les gens en perçoivent moins l’inconfort; ils apprennent, chacun à sa manière, à s’adapter, et les supportent progressivement mieux. Cet acclimatement diminue certains des effets d’éveil et de distraction que tend à provoquer le froid et il améliore le jugement et la prudence des intéressés.
Le moyen le plus évident et le plus naturel de prévenir et de maîtriser la contrainte thermique due au froid consiste à adopter un comportement prudent et rationnel. Les réactions physiologiques ne sont pas assez puissantes pour empêcher les déperditions de chaleur. Les êtres humains sont donc extrêmement dépendants de mesures extérieures à eux-mêmes telles que le port de vêtements, les locaux et tout apport extérieur de chaleur. L’amélioration constante des vêtements et des équipements est un des moyens les plus sûrs et les plus efficaces d’affronter le froid, à condition que ces articles aient été testés correctement et soient conformes aux normes internationales.
L’application des mesures de prévention et de contrôle de l’exposition au froid relève le plus souvent de la responsabilité de l’employeur ou du superviseur. Toutefois, l’efficacité de ces mesures dépend dans une large mesure de la connaissance, de l’expérience et de la motivation de chaque travailleur et de sa faculté à réaliser les adaptations qu’impliquent ses impératifs, ses besoins et ses préférences. Aussi, la formation, l’information et l’entraînement sont-ils des éléments importants de tout programme de surveillance de la santé.
On a constaté qu’il existe différents types d’acclimatement à une exposition prolongée au froid. Une meilleure circulation du sang dans la main et les doigts permet une température plus élevée des tissus et une vasodilatation au froid plus importante (voir tableau 42.18). La performance manuelle est donc mieux conservée lorsque la main est exposée au froid de façon répétée.
|
Composantes |
Travail en plein air |
Travail dans les entrepôts froids |
Travail dans les régions arctiques et subartiques |
|
Contrôle de la santé |
*** |
** |
*** |
|
Initiation de base |
*** |
** |
*** |
|
Prévention des accidents |
*** |
** |
*** |
|
Initiation aux premiers soins |
*** |
*** |
*** |
|
Cours sur les premiers soins |
** |
* |
*** |
|
Mesures de protection |
*** |
** |
*** |
|
Formation aux techniques de survie |
voir texte |
* |
*** |
*= contrôle de routine; **=facteur important à considérer; ***= facteur très important à considérer.
Il semble qu’un refroidissement répété de l’ensemble du corps intensifie la vasoconstriction périphérique et augmente donc l’isolation des tissus de surface. Les pêcheuses de perles voient l’isolation de leur peau s’améliorer nettement pendant l’hiver. Des recherches ont montré que, lorsqu’on porte une combinaison de plongée, la contrainte thermique froide diminue à tel point que l’isolation des tissus ne change pas.
Trois types d’adaptation possible sont proposés:
C’est chez les peuples indigènes des régions froides que l’on constate les adaptations les plus évidentes. Toutefois, grâce aux technologies modernes et aux nouveaux modes de vie, les expositions au froid le plus extrême tendent à disparaître. Les vêtements, les locaux chauffés et les habitudes de prudence permettent à la plupart des gens aujourd’hui de conserver une température quasi tropicale à la surface de la peau (microclimat). Par conséquent, les facteurs qui tendent à stimuler l’adaptation physiologique s’affaiblissent.
Aujourd’hui, les personnes les plus exposées au froid sont de toute évidence celles qui participent aux expéditions polaires ou aux activités industrielles qui se déroulent dans les régions arctiques et subarctiques. Plusieurs indications semblent prouver que, lorsqu’il y a adaptation à un froid sévère (air froid ou eau froide), il s’agit en général d’une amélioration de l’isolation thermique. En d’autres termes, il est possible de conserver une température élevée du noyau central en réduisant ou en contenant la déperdition thermique.
Le travail dans le froid est souvent associé à des activités qui demandent de l’énergie. De plus, la protection contre le froid exige le port de vêtements et d’équipements qui pèsent souvent plusieurs kilos. La gêne occasionnée par ces vêtements augmente l’effort musculaire. Par conséquent, une même tâche demandera plus d’énergie (et de temps) lorsqu’elle est effectuée dans le froid. L’apport calorique de l’alimentation doit compenser ce besoin supplémentaire d’énergie. Les personnes qui travaillent en plein air auront avantage à augmenter le taux de calories grâce à des aliments gras.
Les repas absorbés lors d’activités dans le froid doivent apporter suffisamment d’énergie. Ils doivent comprendre assez de glucides pour assurer une glycémie stable et sûre à des travailleurs de force. Récemment, des produits alimentaires ont été lancés sur le marché qui sont censés stimuler et augmenter la production de chaleur corporelle dans le froid. Normalement, ces produits sont simplement composés de glucides et, jusqu’à présent, il n’a pas pu être prouvé qu’ils faisaient mieux que des produits similaires (chocolat), ou que ce que l’on pouvait attendre de leur contenu calorique.
Une exposition au froid peut entraîner une déperdition hydrique importante. Tout d’abord, le refroidissement des tissus cause une redistribution du volume sanguin, ce qui provoque une «diurèse du froid». Le travail devra être adapté et les vêtements choisis en tenant compte de cette diurèse qui peut survenir très vite et demander une miction urgente. Au-dessous de 0 °C, l’air est quasiment sec, ce qui favorise une évaporation continue par la peau et par l’appareil respiratoire, évaporation dont on ne s’aperçoit pas tout de suite. La sudation contribue à la déperdition hydrique; celle-ci est à contrôler soigneusement et, si possible, à éviter. En effet, l’isolation diminue lorsque la sueur est absorbée par les vêtements. Il n’est pas toujours facile de trouver de l’eau lorsque la température est inférieure à 0 °C. Quand on travaille en plein air, on en emportera ou on fera fondre de la neige ou de la glace. La soif se faisant moins sentir, il est indispensable que les personnes qui travaillent dans le froid boivent fréquemment pour diminuer le risque de déshydratation progressive. Un déficit hydrique peut diminuer les capacités de travail et augmenter les risques de lésions dues au froid.
Jusqu’à présent, les moyens les plus efficaces et les plus appropriés d’adaptation de l’être humain au travail dans le froid sont la préparation, l’éducation, la formation, et la pratique. Comme on l’a déjà vu, une grande partie du succès de cette adaptation à l’exposition au froid reste une question de comportement, qui, lui-même, dépend de l’expérience et de l’information des intéressés.
Les personnes qui travaillent dans le froid devraient recevoir une formation de base aux problèmes spécifiques du froid. Elles devraient être informées sur les réactions physiologiques et subjectives, les aspects sanitaires, les risques d’accidents et les mesures de protection, notamment en ce qui concerne les vêtements et les premiers secours, et elles devraient être formées progressivement aux tâches qui leur sont demandées. Ce n’est qu’au bout d’un certain temps (de plusieurs jours à plusieurs semaines) qu’elles pourront travailler des heures entières dans des conditions extrêmes. Le tableau 42.18 contient un certain nombre de recommandations sur le contenu des programmes d’adaptation à différents types de travaux dans le froid.
Par formation d’initiation, il faut entendre éducation et information sur les problèmes spécifiques du froid. La déclaration et l’analyse des accidents et des lésions sont les meilleures bases de tout effort de prévention. Il est conseillé de dispenser une formation aux premiers soins sous forme de cours pour l’ensemble du personnel, tout en proposant des cours plus approfondis à certains groupes de travailleurs particuliers. Les mesures de protection devraient naturellement faire partie de ce programme de formation. Elles sont abordées dans les sections suivantes. La formation aux techniques de survie est importante pour le travail dans les régions arctiques et subarctiques, mais aussi dans d’autres régions reculées.
Vu la complexité des facteurs qui déterminent l’équilibre thermique de l’être humain et les variations considérables que l’on constate d’un individu à l’autre, il est difficile de définir les températures critiques pour un travail soutenu. Les températures qui sont données à la figure 42.19 ne doivent être considérées que comme des seuils au-dessous desquels différentes mesures sont à prendre pour améliorer les conditions de travail. A une température inférieure à celles mentionnées dans la figure 42.19, il y aura lieu de contrôler et d’évaluer les expositions au froid. On verra plus loin dans le présent chapitre quelles sont les techniques de détermination des contraintes thermiques froides et les conseils à suivre en ce qui concerne les durées limites d’exposition. On y part du principe que les travailleurs disposent de la meilleure protection possible des mains, des pieds et du corps (vêtements). Si cette protection est insuffisante, il est probable que le refroidissement du corps commencera à des températures beaucoup plus élevées.
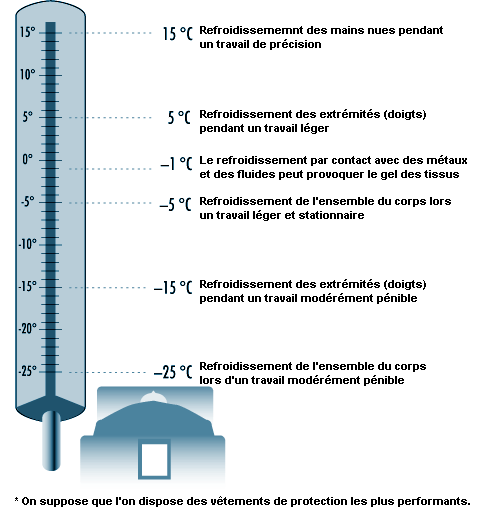
Les tableaux 42.19 et 42.20 répertorient les mesures de protection et de prévention qui peuvent être appliquées à la plupart des types de travaux dans le froid. Une planification et des prévisions rigoureuses peuvent éviter beaucoup de travail inutile. Les exemples donnés ne sont que des conseils et le choix qui sera fait des vêtements, des équipements et des méthodes de travail devra être laissé aux personnes concernées. Ce n’est que par une intégration attentive et intelligente des comportements aux impératifs de l’environnement réel que des conditions de travail sûres et efficaces pourront être assurées dans le froid.
|
Phase/facteur |
Que faire |
|
Phase de planification |
Planifier le travail pour une saison plus chaude (pour le travail en plein air) |
|
Avant le début du poste |
Contrôler la température au début du poste |
|
Pendant le poste |
Assurer des pauses et des périodes de repos dans un abri chauffé |
Source: d�après Holmér, 1994.
|
Comportement |
Prévoir du temps pour adapter ses vêtements |
|
Vêtements |
Choisir des vêtements dont on a l�habitude |
|
Education, formation |
Dispenser une formation et une information sur les problèmes spécifiques du froid |
|
Gants |
Ce sont les moufles qui fournissent la meilleure protection globale |
|
Chaussures |
Les bottes doivent assurer une parfaite isolation du sol (semelle) |
|
Couvre-chef |
Un couvre-chef souple est un accessoire important pour conserver la chaleur et éviter la déperdition thermique de l�ensemble du corps |
|
Visage |
Le masque facial doit être isolant et à l�épreuve du vent |
|
Equipement, outils |
Sélectionner un outillage et des équipements conçus et testés pour le froid |
|
Machines |
Choisir des machines conçues pour être utilisées dans des environnements froids |
|
Lieu de travail |
La vitesse de déplacement de l�air doit être aussi faible que possible |
Source: d'après Holmér, 1994.
La Conférence américaine des hygiénistes gouvernementaux du travail (American Conference of Governmental Industrial Hygienists (ACGIH) (ACGIH, 1992) a formulé des recommandations sur les mesures à prendre dans certaines conditions climatiques. Pour l’essentiel, elle conseille:
D’autres recommandations qui ont trait à la protection des mains, à la conception des lieux de travail et aux pratiques professionnelles sont brièvement évoquées ci-dessous.
Lorsqu’on doit effectuer des opérations minutieuses à mains nues alors que la température est inférieure à 16 °C, des mesures doivent être prévues pour se réchauffer les mains. Les poignées en métal des outils et les barres devraient être recouvertes de matériaux isolants dès que la température est inférieure à –1 °C et on devrait porter des gants de protection dès que la température des surfaces accessibles est inférieure ou égale à –7 °C. A –17 °C, il y a lieu d’utiliser des moufles isolantes. Les liquides qui s’évaporent à des températures inférieures à 4 °C doivent être manipulés de façon à éviter les éclaboussures sur la peau nue ou mal protégée.
En dessous de –12 °C de température équivalente «Wind Chill» (voir plus loin l’article «Les indices et les normes relatifs au froid»), les travailleurs doivent faire l’objet d’une attention constante. Une grande partie des mesures figurant au tableau 42.18 sont alors applicables. Plus la température baisse, plus il est important d’informer les travailleurs sur les procédures de sécurité et de protection de la santé.
Les lieux de travail devraient être abrités du vent et la vitesse de déplacement de l’air ne devrait pas dépasser 1 m/s. Le cas échéant, des vêtements de protection contre le vent seront à prévoir. Un système de protection des yeux devrait être fourni dans certaines circonstances particulières, lorsqu’il y a du soleil et que le sol est couvert de neige. Une surveillance médicale est recommandée pour les personnes qui travaillent constamment dans des températures inférieures à –18 °C. Les recommandations concernant les lieux de travail conseillent notamment:
La plupart des recommandations qui figurent dans les tableaux 42.19 et 42.20 sont pragmatiques et d’application simple.
Les vêtements sont le meilleur moyen d’aménagement individuel des conditions de travail. La méthode consistant à superposer plusieurs couches de vêtements est une solution plus souple qu’un seul vêtement jouant le rôle de plusieurs couches. En fin de compte, ce sont les besoins spécifiques du travailleur qui doivent déterminer ce qui lui convient le mieux. Les vêtements protègent du refroidissement, mais un excès de vêtements pose certains problèmes dans les environnements froids, comme l’ont montré les récits d’expéditions dans le froid extrême de l’Arctique. Trop de vêtements provoque très vite une sudation abondante, qui s’accumule dans les couches des habits. Pendant les périodes de faible activité, la déperdition de chaleur corporelle augmente lorsque les vêtements humides sèchent. La meilleure mesure de prévention consiste à contrôler et limiter la sudation par un choix de vêtements adapté en fonction des changements de la cadence du travail et des conditions climatiques. Il n’existe pas de tissu qui soit capable d’absorber de grandes quantités de sueur tout en restant confortable et en conservant ses qualités d’isolation. La laine reste protectrice et plus ou moins sèche même si elle absorbe une partie de l’humidité, mais si la sueur est abondante et se condense, elle pose les mêmes problèmes que d’autres tissus. L’humidité libère une certaine quantité de chaleur et peut contribuer à la conservation de la chaleur. Cependant, lorsque le vêtement de laine sèche sur le corps, le processus s’inverse et, comme on l’a vu précédemment, la personne se refroidit inévitablement.
Avec les technologies textiles modernes, on dispose de nombreux matériaux et tissus nouveaux pour la fabrication des vêtements. Il existe maintenant des vêtements qui associent l’étanchéité à l’eau à une bonne perméabilité à la vapeur d’eau, ou qui offrent une bonne isolation sans être ni lourds ni épais. Pourtant, il est essentiel de choisir des vêtements qui garantissent absolument certaines propriétés et fonctions. On trouve de nombreux produits qui essaient d’imiter les produits originaux plus coûteux. Certains sont de si mauvaise qualité qu’il peut même être dangereux de les utiliser.
La protection contre le froid dépend principalement de la valeur d’isolation thermique de l’ensemble des vêtements (valeur clo). Cependant, des propriétés telles que leur perméabilité à l’air et à la vapeur et l’étanchéité à l’eau, en particulier de la couche externe, sont des facteurs essentiels pour la protection contre le froid. Plusieurs normes internationales et des tests permettent de mesurer et de classer ces propriétés. De même, les propriétés thermo-isolantes des gants et des chaussures peuvent être testées à l’aide de normes internationales telles que les normes EN 511 et EN 342 (CEN, 1992, 1995).
Les problèmes que pose le travail en plein air dans le froid découlent de l’ensemble des facteurs qui peuvent provoquer des contraintes thermiques froides. La combinaison du vent et d’une température de l’air très basse augmente de manière significative les risques de refroidissement. Ce problème est à considérer en termes d’organisation du travail, de protection des lieux de travail et d’habillement. Les précipitations dans l’air, sous forme de neige ou de pluie, ou au sol, exigent certaines adaptations. Les variations du temps en hiver obligent les travailleurs à prévoir, emporter et utiliser des vêtements et des équipements supplémentaires.
Une grande partie des problèmes que pose le travail en plein air tient aux différences parfois importantes dans les activités et la température pendant un même poste de travail. Aucune tenue ne peut à elle seule faire face à de telles variations. Aussi faut-il souvent changer de vêtements ou les adapter, faute de quoi on risque un refroidissement en raison d’une protection insuffisante ou, au contraire, d’une sudation et d’un échauffement dus à l’excès de vêtements. Dans ce dernier cas, la plus grande partie de cette chaleur se condense ou est absorbée par les vêtements. Pendant les périodes de repos et de faible activité, les vêtements mouillés représentent un risque potentiel, puisque pour sécher, ils utilisent la chaleur du corps.
Les mesures de protection à prévoir pour le travail en plein air consistent notamment à organiser des régimes travail-repos comportant des pauses dans des abris chauffés ou dans des cabanes. Les tâches sédentaires peuvent être effectuées à l’abri du vent et des précipitations dans des tentes avec ou sans chauffage d’appoint. Des systèmes de chauffage à infrarouge ou à gaz peuvent être utilisés pour certaines tâches. Des pièces peuvent être fabriquées à l’avance à l’intérieur. Au-dessous de 0 °C, la température régnant sur le lieu de travail devrait être contrôlée régulièrement, ainsi que les conditions météorologiques. Des règles claires doivent être établies sur les procédures à appliquer lorsque ces conditions deviennent très difficiles. Des températures limites seront fixées et éventuellement corrigées en fonction du vent (indice «Wind Chill») et un programme d’action devrait être prévu en fonction de ces limites.
Les aliments surgelés doivent être stockés et transportés à des températures ambiantes très basses (–20 ºC). Le travail en entrepôts réfrigérés se pratique dans la plupart des régions du monde. Ce type d’exposition à un froid artificiel a pour caractéristique que la température est constante et contrôlée. Le travail se fait en continu, ou plus souvent, par intermittence, et les travailleurs passent donc d’une température froide ou tempérée à des températures chaudes lorsqu’ils sortent de l’entrepôt.
Tant que le travail demande un certain effort physique, l’équilibre thermique peut être conservé grâce à des vêtements de protection adaptés. Les problèmes particuliers des mains et des pieds imposent souvent des pauses régulières, toutes les 90 minutes à 2 heures. La pause doit être assez longue pour que le travailleur puisse se réchauffer (20 minutes).
La manutention manuelle des aliments surgelés exige le port de gants de protection suffisamment isolants (en particulier pour la paume). Les spécifications et les tests des gants de protection contre le froid figurent dans la norme européenne EN 511, décrite plus en détail dans l’article «Les indices et les normes relatifs au froid», à la fin du présent chapitre. Les chauffages ponctuels (radiateurs à infrarouges, par exemple) placés au-dessus des postes de travail où s’effectuent les tâches sédentaires améliorent l’équilibre thermique.
Une grande partie du travail en chambre froide s’effectue avec des chariots à fourche. La conduite de ces véhicules qui sont souvent ouverts crée un courant d’air qui, associé au froid, accroît le refroidissement du corps. De plus, ce travail est en lui-même relativement aisé et ne produit qu’une faible chaleur métabolique. Par conséquent, les vêtements doivent assurer une assez forte isolation (environ 4 clo), ce qui n’est pas le cas de la plupart des combinaisons de travail actuelles. Les conducteurs de chariot prennent froid, à commencer par les pieds et les mains, et leur temps d’exposition au froid doit être limité. Suivant les vêtements de protection dont on dispose, il convient d’organiser les programmes de travail en alternant travail au froid et temps de repos à température normale. Une mesure simple qui peut améliorer l’équilibre thermique consiste à installer un siège chauffant sur le chariot. On peut ainsi prolonger le temps de travail dans le froid et prévenir le refroidissement localisé du siège et du dos. L’utilisation de cabines chauffées est une autre solution plus complexe et plus coûteuse.
Les pays chauds posent des problèmes particuliers, car le travailleur en entrepôt réfrigéré, en général le conducteur du chariot, est exposé alternativement à un froid de –30 °C et à la chaleur (+30 °C). Lorsque les expositions à chacune de ces deux températures sont très courtes (4 à 5 minutes), il n’est pas facile de trouver des vêtements adaptés; ils risquent d’être trop chauds pour la phase de travail à l’extérieur et trop légers pour le travail dans l’entrepôt. Les chariots à cabines peuvent être une solution, une fois résolu le problème de condensation sur les vitres. Un programme de pauses est à établir en fonction des tâches à effectuer et des moyens de protection disponibles.
Sur les lieux de travail au frais, dans le secteur des aliments frais par exemple, la température de l’air se situe entre –2 et –16 °C selon le type d’activité. On y trouve parfois une forte humidité relative qui provoque une condensation aux endroits froids et dépose de l’humidité ou de l’eau sur les sols. Le risque de glissade est important dans ce type de locaux. On peut pallier ce problème par une bonne hygiène et un nettoyage régulier qui réduira l’humidité relative.
La vitesse de déplacement de l’air aux postes de travail est souvent trop élevée, amenant les travailleurs à se plaindre de courants d’air. Le problème peut souvent être résolu en changeant ou en réglant les arrivées de l’air froid ou en réaménageant les postes de travail. Les réserves de marchandises surgelées ou froides situées près des postes de travail peuvent contribuer à l’impression de courants d’air du fait de l’augmentation de l’échange de chaleur par rayonnement. Les vêtements doivent être choisis sur la base d’une évaluation des besoins, suivant la méthode IREQ. En outre, ils doivent être conçus pour assurer une protection contre les courants d’air localisés, contre l’humidité et l’eau. Les consignes d’hygiène pour la manipulation des produits alimentaires imposent certaines restrictions pour la conception et le type de vêtements à utiliser (notamment leur surface externe). Une tenue adaptée doit prévoir des sous-vêtements, des couches intermédiaires isolantes et une couche externe de façon à constituer un ensemble fonctionnel et suffisamment protecteur. Le port d’un chapeau est souvent exigé pour des raisons d’hygiène. Cependant, ces chapeaux consistent souvent en une casquette en papier qui n’offre aucune protection contre le froid. De même, les chaussures sont généralement de simples sandales ou des souliers légers, à faible pouvoir d’isolation. Chapeaux et chaussures devraient être conçus pour conserver la chaleur de ces parties du corps et contribuer à améliorer l’équilibre thermique général.
L’un des problèmes propres à de nombreux lieux de travail au frais est celui de maintenir la dextérité manuelle. Les mains et les doigts se refroidissent rapidement lorsque l’activité musculaire est faible ou modérée. Les gants améliorent la protection, mais nuisent à la dextérité. Un équilibre est à trouver entre ces deux impératifs. Pour couper de la viande, il faut souvent un gant en métal. Un gant fin en textile porté sous le gant de métal peut réduire l’effet de refroidissement et améliorer le confort. Ces gants peuvent suffire pour de nombreux usages. Pour prévenir le refroidissement des mains, on peut aussi isoler les poignées des outils et des équipements ou prévoir un chauffage ponctuel (des radiateurs à infrarouges, par exemple). Il existe sur le marché des gants chauffés à l’électricité, mais leur ergonomie est souvent médiocre et la capacité des batteries de chauffage est insuffisante.
Lorsque le corps est immergé dans l’eau, il peut perdre une grande quantité de chaleur en très peu de temps, ce qui constitue un très grand risque. La conductivité thermique de l’eau est plus de vingt-cinq fois supérieure à celle de l’air et, dans de nombreux cas d’exposition, la capacité de l’eau entourant le corps à absorber de la chaleur est réellement infinie.
La température de neutralité de l’eau se situe entre 32 et 33 °C, et à des températures plus basses, le corps réagit au froid par une vasoconstriction et des frissons. De longues expositions dans l’eau à des températures se situant entre 25 et 30 °C provoquent un refroidissement du corps et une hypothermie progressive. Naturellement, cette réaction est d’autant plus forte que la température de l’eau est basse.
Une exposition à l’eau froide est fréquente en cas d’accidents en mer ou dans la pratique des sports aquatiques quels qu’ils soient. Mais on risque également une hypothermie d’immersion à l’occasion de diverses activités professionnelles telles que la plongée sous-marine, la pêche, la navigation et toute autre activité en mer.
Les naufragés sont parfois contraints d’entrer dans l’eau froide. Leur protection peut se limiter à des vêtements fins ou consister en combinaisons de plongée. Les gilets de sauvetage sont toujours obligatoires à bord des bateaux. Ils doivent être munis d’un collier pour réduire la déperdition thermique par la tête, lorsque les victimes sont inconscientes. L’équipement du bateau, l’efficacité des procédures d’urgence et le comportement de l’équipage et des passagers sont des facteurs déterminants pour le succès du sauvetage et les conditions d’exposition qui en découlent.
Les plongeurs pénètrent régulièrement dans des eaux froides. La plupart du temps, la température des eaux où s’effectuent les plongées pour des besoins professionnels est froide, souvent inférieure à 10 °C. Toute immersion prolongée dans ces eaux froides exige le port de combinaisons de plongée thermiquement isolées.
La déperdition de chaleur . L’échange thermique dans l’eau peut être considéré comme un simple flux de chaleur entre deux gradients de température, un gradient interne, du noyau interne à la peau, et un gradient externe, de la surface de la peau à l’eau environnante. La déperdition de chaleur de la surface du corps peut être décrite comme suit:
CW étant le flux de déperdition de chaleur par convection (W), hc le coefficient de transfert de chaleur par convection (W/m2 °C), Tsk la température moyenne de la peau (°C), TW la température de l’eau (°C) et AD la surface du corps. Les petites déperditions thermiques par la respiration et les parties non immergées (telles que la tête) sont négligeables (voir ci-dessous la section sur la plongée).
La valeur de hc est comprise entre 100 à 600 W/m2 °C. La valeur la plus faible s’applique à l’eau calme. Les turbulences, qu’elles soient dues aux mouvements de natation ou au flux de l’eau, doublent ou triplent le coefficient de convection. On comprend facilement que le corps, s’il n’est pas protégé, puisse subir une déperdition de chaleur considérable dans l’eau froide, et que cette déperdition puisse être supérieure à la chaleur produite même en cas d’exercice intense. En fait, dans la plupart des cas, toute personne (habillée ou non) qui tombe dans de l’eau froide économise davantage de chaleur en restant immobile qu’en nageant.
La déperdition de chaleur dans l’eau peut être réduite de manière significative grâce au port de combinaisons de protection spéciales.
L’immersion . Lorsqu’il descend à plusieurs centaines de mètres de profondeur, le plongeur doit être protégé des effets de la pression (un ATA ou 0,1 MPa/10 m) et du froid. L’inspiration d’air froid (ou d’un mélange de gaz froid composé d’hélium et d’oxygène) draine la chaleur corporelle à l’extérieur des tissus des poumons. Cette déperdition de chaleur directe du noyau central est importante en cas de forte pression et peut facilement atteindre des valeurs supérieures à la production de chaleur métabolique du corps au repos. L’organisme humain perçoit mal ce phénomène. On peut atteindre des températures internes dangereusement basses sans frissons si la surface du corps est chaude. Pour les travaux réalisés au large, le plongeur doit disposer d’une source de chaleur supplémentaire dans sa combinaison, mais aussi dans son appareil respiratoire, pour compenser l’importante déperdition thermique par convection pulmonaire. En cas de plongée profonde, la zone de confort est mince, et l’eau doit être plus chaude en profondeur qu’en surface: de 30 à 32 °C à 20 à 30 ATA (2 à 3 MPa) et de 32 à 34 °C jusqu’à 50 ATA (5 MPa).
Les facteurs physiologiques . L’immersion dans les eaux froides provoque un stimulus respiratoire brutal et intense. La réaction initiale comprend un «hoquet inspiratoire», une hyperventilation, une tachycardie, une vasoconstriction périphérique et une hypertension. Une apnée inspiratoire de quelques secondes est suivie d’une augmentation de la ventilation. La réaction est presque impossible à contrôler volontairement. Aussi, la personne risque-t-elle facilement d’inhaler de l’eau si la mer est mauvaise et si le corps est submergé. Les premières secondes de l’exposition à une eau très froide sont donc dangereuses et l’on peut se noyer brutalement. Une immersion lente et une protection adaptée du corps réduisent la réaction et permettent de mieux contrôler la respiration. La réaction s’estompe petit à petit et, en général, la respiration normale se rétablit en quelques minutes.
La vitesse de déperdition thermique à la surface de la peau accentue l’importance des mécanismes internes (physiologiques et constitutionnels) pour réduire le flux de chaleur du noyau central à la peau. La vasoconstriction limite le flux de sang dans les extrémités et conserve la chaleur centrale. L’exercice augmente le flux du sang dans les extrémités et, associé à l’augmentation de la convection externe, il peut en fait accélérer la déperdition thermique malgré l’importance de la thermogenèse.
Au bout de 5 à 10 minutes dans une eau très froide, la température des extrémités baisse rapidement. Les fonctions neuromusculaires se détériorent et la faculté de coordonner et de contrôler ses muscles se dégrade. La qualité de la natation peut être gravement perturbée, si bien qu’au large, on est très vite en danger.
La taille de la personne est un autre facteur important. Dans les mêmes conditions, un individu de grande taille qui a une surface corporelle plus grande perd davantage de chaleur qu’une personne petite. Cependant, sa masse corporelle étant relativement plus grande, ce phénomène est compensé de deux façons. Le taux de production de chaleur métabolique augmente proportionnellement à la surface du corps, et le contenu calorique du corps à une température corporelle donnée est supérieur. Ce dernier facteur freine considérablement la déperdition thermique et la température du noyau central baisse moins vite. Les enfants courent davantage ce risque que les adultes.
Le facteur de loin le plus important est la teneur du corps en graisse, en particulier l’épaisseur de la graisse sous-cutanée. Le tissu adipeux est plus isolant que les autres tissus et il est contourné par une grande partie de la circulation périphérique. Une fois que la vasoconstriction s’est produite, la couche de graisse sous-cutanée agit comme une couche isolante supplémentaire. Les femmes ont en général davantage de graisse sous-cutanée que les hommes et elles perdent moins de chaleur dans les mêmes conditions. De la même manière, les personnes grasses sont mieux loties que les maigres.
La protection individuelle . Comme on l’a déjà mentionné, un séjour prolongé dans des eaux froides ou tempérées exige une isolation externe supplémentaire sous la forme de combinaisons de plongée, de combinaisons d’immersion ou de tout autre équipement analogue. La combinaison de mousse néoprène mouillée isole grâce à l’épaisseur du matériau (mousse cellulaire dense) et grâce à la «fuite» relativement contrôlée de l’eau vers le microclimat cutané. C’est ce phénomène qui réchauffe cette eau et augmente la température de la peau. Il existe des combinaisons de différentes épaisseurs qui sont plus ou moins isolantes. En profondeur, une combinaison mouillée se comprime et perd donc une grande partie de ses qualités d’isolation.
La combinaison sèche est maintenant ce que l’on utilise couramment pour des températures inférieures à 10 °C. Elle permet de maintenir la température de la peau à des niveaux plus élevés, selon la quantité d’isolation supplémentaire qui est portée sous la combinaison. Il est essentiel que la combinaison ne fuie pas, car même de petites quantités d’eau (0,5 à 1 litre) réduisent fortement ses qualités d’isolation. Bien que la combinaison sèche se comprime elle aussi en profondeur, l’air sec continue à pénétrer automatiquement ou manuellement depuis le réservoir du scaphandre pour compenser cette réduction de volume. On peut ainsi conserver une couche d’air chaud d’une certaine épaisseur qui assure une bonne isolation.
Comme on l’a déjà expliqué, la plongée en haute mer exige un chauffage auxiliaire. Le gaz respiré est préchauffé et la combinaison est chauffée par l’afflux de l’eau chaude venant de la surface ou de la cloche à plongeurs. Des techniques de réchauffage plus récentes utilisent des sous-vêtements chauffés électriquement ou des tubes en circuit fermé remplis d’un fluide chaud.
Les mains sont particulièrement sensibles au refroidissement et peuvent nécessiter une protection supplémentaire sous la forme de gants isolants ou chauffants.
Comment s’exposer au froid sans danger . Devant la rapidité avec laquelle se développe une hypothermie et le danger d’une mort quasiment immédiate que représente une immersion dans de l’eau froide, il est indispensable de pouvoir établir un certain nombre de conditions auxquelles cette exposition devient sans danger. La figure 42.20 indique les temps de survie à prévoir pour des températures caractéristiques au large de la mer du Nord. Le critère adopté est une baisse de la température du noyau central à 34 °C pour 10% de la population concernée. Ce niveau est appliqué pour une personne consciente et coopérative. Des vêtements appropriés, l’utilisation d’une combinaison sèche doublent le temps de survie possible. La courbe la plus basse concerne une personne sans protection immergée dans des vêtements normaux. Dès que les vêtements sont complètement trempés, l’isolation effective est minime et les temps de survie sont donc très courts (d’après Wissler, 1988).
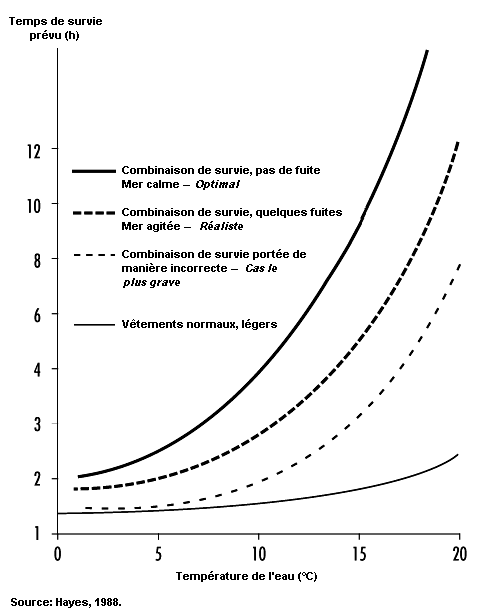
Dans les régions arctiques et subarctiques, d’autres problèmes s’ajoutent aux problèmes normaux des environnements froids. La saison froide coïncide avec celle où les nuits sont très longues. Les journées de soleil sont courtes. Ces régions couvrent de vastes zones désertiques ou très peu peuplées telles que le nord du Canada, la Sibérie ou le nord de la Scandinavie. La nature y est inhospitalière. Il faut souvent parcourir de très longues distances, ce qui prend beaucoup de temps. L’association du froid, de l’obscurité et de l’éloignement nécessite des considérations particulières en termes d’organisation du travail, de préparation et d’équipement. Il faut notamment assurer une formation aux techniques de survie et de premiers soins et fournir un équipement approprié accessible sur les lieux de travail.
Pour les personnes qui y travaillent, les régions arctiques présentent de nombreux risques pour la santé, ainsi qu’on l’a vu précédemment. Les risques d’accidents et de lésions sont nombreux, l’abus de drogues est courant, et les facteurs culturels posent des difficultés, de même que le choc entre la culture locale et autochtone et les impératifs du monde industriel occidental moderne. Le motoneige est un exemple typique des risques cumulés auxquels sont exposés leurs conducteurs dans des conditions arctiques (voir ci-dessous). La contrainte thermique froide est considérée comme un des facteurs de risque qui augmente la fréquence de certaines maladies. L’isolement géographique en est un autre qui produit diverses anomalies génétiques dans certaines régions. Les maladies endémiques, notamment les maladies infectieuses, sont plus fréquentes dans certaines zones ou régions. Les personnes qui s’y installent ou les travailleurs qui ne sont là que pour quelque temps risquent aussi de développer diverses réactions psychologiques de stress lorsqu’ils sont confrontés à ce nouvel environnement, à l’éloignement, à la rudesse du climat, à l’isolement et qu’ils prennent conscience de toutes ces difficultés.
Ce type de travail doit donc faire l’objet de mesures spécifiques. Il doit s’effectuer par groupes de trois personnes, afin qu’en cas d’urgence l’une d’elles puisse aller chercher du secours tandis qu’une autre prend soin de la victime d’un accident, par exemple. Les variations saisonnières diurnes et nocturnes, ainsi que de la température doivent être prises en considération et le travail doit être planifié en conséquence. On vérifiera que les travailleurs sont en bonne santé. Le cas échéant, un équipement d’urgence ou de survie devra être prévu. Tous les véhicules, qu’il s’agisse d’automobiles, de camions ou de motoneiges, devront avoir à bord un équipement spécial pour les réparations et les cas d’urgence.
La motoneige constitue un problème professionnel particulier à ces régions. Depuis les années soixante, ce véhicule autrefois assez primitif et de technologie sommaire est devenu aujourd’hui un engin rapide et techniquement très perfectionné. Il sert le plus souvent pour les loisirs, mais aussi pour le travail (10 à 20%). Les professions qui utilisent le plus ces engins sont la police, les militaires, les chasseurs de rennes, les bûcherons, les fermiers, les employés des agences de tourisme, les trappeurs et les équipes de recherche et de sauvetage.
Les vibrations d’une motoneige présentent certains risques supplémentaires pour celui qui la conduit. Conducteur et passagers peuvent inhaler le gaz d’échappement non purifié et le bruit du moteur provoque des pertes auditives. Vu la vitesse qu’elle peut atteindre, les irrégularités du terrain et la protection très insuffisante du conducteur et des passagers, le risque d’accident est élevé.
Le système musculo-squelettique subit de fortes vibrations et le travail implique souvent des postures difficiles et des charges très lourdes, surtout lorsqu’on conduit sur des terrains durs ou en pente. Si l’on est embourbé, le maniement de ce lourd engin induit de la transpiration, ainsi que des problèmes ostéo-musculaires fréquents (lumbago, par exemple).
Les lésions dues au froid sont courantes chez les travailleurs qui conduisent des motoneiges. La vitesse du véhicule aggrave l’exposition au froid. Les parties du corps les plus souvent atteintes sont le visage (et parfois même la cornée), les oreilles, les mains et les pieds.
Les motoneiges sont en général utilisées dans des zones très reculées où la température, le terrain et les autres conditions climatiques accentuent les risques.
Un casque de motoneige à usage professionnel devrait être mis au point, compte tenu des risques spécifiques de ce véhicule, ainsi que des conditions géologiques et climatiques. Les vêtements doivent être chauds, souples, et à l’épreuve du vent. Une seule tenue ne suffit pas pour les différentes activités réalisées à l’aide d’une motoneige et ce fait doit être pris en considération.
L’utilisation des motoneiges dans des zones très éloignées pose également un problème de communication. L’organisation du travail et l’équipement doivent être conçus pour assurer une bonne communication avec la base. Les véhicules doivent avoir à bord tout l’équipement nécessaire pour affronter les situations d’urgence et protéger le personnel pendant toute la durée nécessaire à l’intervention d’une équipe de secours: sacs de couchage, vêtements de rechange, équipement de premiers soins, pelle à neige, trousse d’outils et matériel de cuisine.
La prévention des effets physiopathologiques liés à l’exposition au froid doit être abordée sous deux aspects: le premier concerne les effets physiopathologiques observés lors d’une exposition générale au froid, c’est-à-dire du corps entier, et le second, les effets physiopathologiques observés lors d’une exposition locale au froid centrée essentiellement sur les extrémités (mains et pieds). Cette prévention vise à réduire l’incidence des deux accidents majeurs que peut provoquer le froid, à savoir, l’hypothermie accidentelle et les gelures des extrémités et elle fait appel à des procédés physiologiques (alimentation et hydratation adéquates, mise en place de mécanismes adaptatifs, par exemple), à des procédés pharmacologiques et à des procédés technologiques (abri, vêtement). En fin de compte, tous ces moyens visent à augmenter la tolérance au froid aussi bien au niveau général que local. Cependant il faut mentionner le rôle primordial que jouent l’information et la prise de conscience de ces accidents par les personnels exposés au froid pour assurer une prévention efficace.
L’exposition au froid chez l’être humain au repos s’accompagne d’une vasoconstriction périphérique qui limite les pertes thermiques cutanées et d’une production de chaleur métabolique, essentiellement par l’activité de frisson, qui nécessite un apport alimentaire en conséquence. La dépense énergétique de toute activité physique dans le froid est majorée du fait de la pénibilité de la marche dans la neige, sur la glace et de la présence fréquente d’équipements lourds. De plus, les pertes hydriques peuvent être importantes en raison de la sudation associée à cette activité physique. En cas de non-compensation de ces pertes hydriques, une déshydratation peut survenir, augmentant la susceptibilité aux gelures. La déshydratation est souvent aggravée par une restriction hydrique volontaire liée aux difficultés de s’hydrater correctement (eau gelée, nécessité de faire fondre la neige), mais aussi pour éviter les mictions fréquentes qui nécessitent une sortie des abris. Les besoins en eau au froid sont difficiles à apprécier, car ils dépendent de la charge de travail de l’individu et de son isolement vestimentaire. Mais, en tout état de cause, les apports hydriques doivent être abondants et réalisés sous forme de boissons chaudes (5 à 6 litres par jour en cas d’activité physique). La surveillance de la couleur des urines, qui doivent rester claires, est un bon indicateur pour le suivi de la prise hydrique.
En ce qui concerne les apports caloriques, on peut estimer qu’une majoration de 25 à 50% en climat froid par rapport à des ambiances tempérées ou chaudes, est nécessaire. La formule de Kark et Johnson permet de prévoir l’apport calorique (en kcal) indispensable à l’équilibre énergétique dans le froid par sujet et par jour: kcal/homme = 4151–28,62 Ta, où Ta est la température ambiante en °C (1 kcal = 4,18 joules). Ainsi, pour une Ta de –20 °C, il faut prévoir environ 4 723 kcal (2,0 × 104 J). La ration alimentaire ne paraît pas devoir être qualitativement modifiée pour éviter tout trouble digestif à type de diarrhée. Par exemple, la «Ration, Cold Weather» (RCW) de l’armée américaine comporte 4 568 kcal (1,9 × 104 J), sous forme déshydratée, par jour et par sujet, et se répartit qualitativement de la façon suivante: 58% de glucides, 11% de protéines et 31% de lipides (Edwards, Roberts et Mutter, 1992). Les aliments déshydratés présentent l’avantage d’être légers, faciles à préparer, mais nécessitent d’être réhydratés avant ingestion.
Dans la mesure du possible, les repas doivent être pris chauds et répartis en petit déjeuner et déjeuner selon une ration normale. Le supplément est apporté par des soupes chaudes, gâteaux secs, barres de céréales grignotées tout au long de la journée et par une augmentation de la ration calorique au dîner. Cette dernière augmente la «thermogenèse d’origine alimentaire» et favorise l’endormissement. La consommation d’alcool est fortement déconseillée en climat froid, car il entraîne une vasodilatation cutanée — source de pertes de chaleur — et augmente la diurèse — source de pertes hydriques — tout en altérant la sensibilité cutanée et le jugement qui sont des facteurs primordiaux intervenant dans la reconnaissance des premiers signes d’atteintes liées au froid. L’excès de consommation de boissons contenant de la caféine est également préjudiciable, car cette substance possède un effet vasoconstricteur périphérique (risque de gelures accru) et des effets diurétiques.
Outre l’alimentation adéquate, la mise en place de mécanismes adaptatifs tant généraux que locaux peut réduire l’incidence des accidents liés au froid et améliorer la performance psychologique et physique en réduisant le stress imposé par un environnement froid. Cependant, il est nécessaire de définir le concept d’adaptation , d’acclimatement ou d’habituation au froid.
Pour Eagan (1963), le terme d’adaptation au froid est un terme générique. Cet auteur regroupe sous le concept d’adaptation celui d’adaptation génétique, celui d’acclimatement et celui d’habituation. L’adaptation génétique se rapporte à des modifications physiologiques transmises génétiquement, favorisant la survie dans un environnement hostile. Bligh et Johnson (1973) distinguent l’adaptation génétique et l’adaptation phénotypique. Ces auteurs définissent le concept d’adaptation comme «des modifications réduisant l’astreinte physiologique développée par un facteur contraignant de l’environnement global».
L’acclimatement peut se définir comme une compensation fonctionnelle qui s’établit sur une période de quelques jours à quelques semaines en réponse soit à des facteurs d’ambiance complexes comme les variations climatiques en milieu naturel — c’est l’acclimatement naturel ou «acclimatization» des auteurs anglo-saxons—, soit à un facteur d’ambiance unique comme en laboratoire — c’est l’acclimatement artificiel ou «acclimation» des auteurs anglo-saxons (Eagan, 1963).
L’habituation , quant à elle, traduit un changement dans les réponses physiologiques résultant d’une diminution des réponses du système nerveux central à certains stimuli (Eagan, 1963). Cette habituation peut être spécifique ou générale. L’habituation spécifique est l’accoutumance d’une région déterminée du corps à un stimulus répété, alors que l’habituation générale est l’accoutumance du corps entier à un stimulus répété. L’adaptation générale et locale au froid est généralement acquise au travers de l’habituation.
Tant en laboratoire qu’en milieu naturel, différents types d’adaptation générale au froid sont observés. Hammel (1963) a établi une classification de ces différents types adaptatifs. L’adaptation de type métabolique se traduit par le maintien de la température interne combiné à une plus grande production de chaleur métabolique, comme chez les Alacalufs de la Terre de Feu ou les Indiens de l’Arctique. L’adaptation de type isolatif se traduit également par le maintien de la température interne, mais avec diminution de la température cutanée moyenne (Aborigènes de la côte tropicale de l’Australie). L’adaptation de type hypothermique se traduit par une chute plus ou moins importante de la température interne (peuplade du désert du Kalahari, Indiens Quechua du Pérou, J.L. Etienne après son raid au pôle Nord en solitaire) et, enfin, l’adaptation de type mixte isolatif et hypothermique (Aborigènes de l’Australie centrale, Lapons, plongeuses coréennes Amas).
En réalité, cette classification ne présente qu’un caractère qualitatif et ne prend pas en compte tous les termes du bilan thermique. C’est pourquoi nous avons récemment proposé une classification non seulement qualitative, mais aussi quantitative, (voir tableau 42.21). La modification des températures corporelles ne permet pas à elle seule de définir l’existence d’une adaptation générale au froid. En effet, la modification du délai du déclenchement du frisson est un bon reflet de la sensibilité du système thermorégulateur. La diminution de la dette thermique a également été proposée par Bittel comme un indice d’adaptation au froid. Cet auteur a également montré l’importance de la ration calorique dans le développement des mécanismes adaptatifs au cours de l’expédition en solitaire de J.L. Etienne. Cette observation a été confirmée en laboratoire: des sujets acclimatés au froid en laboratoire à 1 °C pendant 1 mois de façon discontinue développent une adaptation de type hypothermique (Savourey et coll., 1994, 1996). L’hypothermie est en relation directe avec la diminution du pourcentage de masse grasse corporelle. Le niveau d’aptitude physique aérobie (VO2max) ne semble pas intervenir dans le développement de ce type d’adaptation au froid (Bittel et coll., 1988; Savourey, Vallerand et Bittel, 1992). L’adaptation de type hypothermique apparaît la plus avantageuse, car elle préserve les réserves énergétiques en retardant l’apparition du frisson, sans toutefois que l’hypothermie ne soit dangereuse (Bittel et coll., 1989). Des travaux récents conduits en laboratoire ont montré qu’il était possible d’induire ce type adaptatif en soumettant des sujets à des immersions localisées des membres inférieurs dans l’eau glacée de façon intermittente. Ce type d’acclimatement a développé par ailleurs un «syndrome polaire de la tri-iodothyronine» décrit par Reed et coll. (1990) chez des sujets ayant séjourné de longues périodes en zone polaire. Ce syndrome complexe est encore imparfaitement compris et se traduit principalement par une diminution du pool de la tri-iodothyronine totale tant à la neutralité thermique qu’au cours d’une exposition aiguë au froid. La relation entre ce syndrome et l’adaptation de type hypothermique reste toutefois à préciser (Savourey et coll., 1996).
|
Mesure |
Utilisation de la mesure comme indicateur d�adaptation |
Variation de l�indicateur |
Type d�adaptation |
|
Température rectale |
Différence entre tre à la fin de l�essai au froid et tre à la neutralité thermique après l�acclimatation |
+ ou = |
Normothermie |
|
Température moyenne de la peau |
|
<1 |
isolation |
|
Métabolisme moyen |
Rapport entre |
<1 |
métabolique |
L’adaptation locale des extrémités est bien documentée (LeBlanc, 1975). Celle-ci a été étudiée aussi bien chez des peuplades ou des groupes professionnels naturellement exposés au froid au niveau des extrémités (les Esquimaux, les Lapons, les pêcheurs de l’île de Gaspé, les préposés au filetage du poisson en Angleterre, les postiers du Québec), que chez des sujets artificiellement adaptés en laboratoire. Toutes ces études ont montré que cette adaptation se traduit par des températures cutanées plus élevées, une douleur moindre, une vasodilatation paradoxale plus précoce et survenant pour des températures cutanées plus élevées, permettant ainsi la prévention des gelures. Ces modifications sont essentiellement liées à une augmentation du flux sanguin cutané et non à une production de chaleur locale au niveau musculaire comme nous l’avions montré (Savourey, Vallerand et Bittel, 1992). L’immersion des extrémités plusieurs fois par jour dans de l’eau froide (5 °C) pendant plusieurs semaines est suffisante pour induire la mise en place de ces mécanismes adaptatifs locaux. Par contre, peu de données scientifiques existent en ce qui concerne la rémanence de ces différents types d’adaptation.
L’emploi de drogues pour augmenter la tolérance au froid a fait l’objet d’un certain nombre de recherches récentes. La tolérance générale au froid peut être augmentée en favorisant la thermogenèse par des drogues. En effet, chez l’humain, il est démontré que l’activité de frisson s’accompagne notamment d’une augmentation de l’oxydation des hydrates de carbone en relation avec une consommation accrue de glycogène musculaire (Martineau et Jacobs, 1988). Les composés méthylxantiniques exercent leurs effets en stimulant le système sympathique, tout comme le froid, et accroissent donc l’oxydation des hydrates de carbone. Cependant, Wang, Man et Belcastro (1987) ont montré que la théophylline était inefficace pour prévenir la chute des températures corporelles chez l’être humain au repos au froid. Par contre, l’association caféine/éphédrine permet un meilleur maintien de la température interne dans les mêmes conditions (Vallerand, Jacobs et Kavanagh, 1989), alors que l’ingestion de caféine seule ne modifie ni les températures corporelles ni la réponse métabolique (Kenneth et coll., 1990). La prévention pharmacologique des effets liés au froid au niveau général est encore du domaine de la recherche. Au niveau local, peu d’études ont été conduites pour prévenir pharmacologiquement l’apparition des gelures. A l’aide d’un modèle animal pour les gelures, un certain nombre de drogues ont été testées. Les antiagrégants plaquettaires, les corticoïdes, mais aussi d’autres produits, présenteraient un rôle protecteur à condition d’être administrés avant la période de réchauffement. A notre connaissance, aucune étude n’a été entreprise sur ce sujet chez l’humain.
Ces procédés représentent l’élément primordial de prévention des accidents liés au froid et, sans leur apport, l’humain serait incapable de vivre dans les zones climatiques froides. La construction d’abris, l’utilisation de sources de chaleur, mais aussi le recours aux vêtements permettent à l’être humain, en créant autour de lui un microclimat favorable, de vivre dans des contrées très froides. Cependant, ces moyens qu’offre la civilisation ne sont pas toujours disponibles (expéditions militaires et civiles, naufragés, blessés, vagabonds, victimes d’avalanches, etc.), laissant ces gens particulièrement exposés aux accidents dus au froid.
Le problème de la mise en condition pour le travail dans le froid concerne plus particulièrement les personnes qui ne sont pas habituées à travailler dans ces conditions ou qui viennent de zones climatiques tempérées. Il est primordial de les informer sur les lésions que le froid peut provoquer, mais aussi sur les comportements à adopter dans de telles circonstances. Toute personne amenée à travailler en zone froide devrait connaître les premiers signes de lésions, notamment locales (coloration de la peau, douleurs). La façon de se vêtir est capitale: plusieurs couches de vêtements permettent d’ajuster l’isolement vestimentaire à la dépense énergétique et à la contrainte extérieure. Les vêtements humides (pluie, sueur) doivent être séchés. Une attention particulière doit être accordée à la protection des mains et des pieds (pas de bandages serrés, protection suffisante, changement deux à trois fois par jour à cause de la sueur). Le contact direct avec tout objet métallique froid est à éviter (risques de gelures immédiates). Les vêtements doivent être garantis contre le froid et essayés avant toute exposition au froid. Les règles alimentaires devraient être rappelées (ration calorique, hydratation) et l’abus d’alcool, de caféine ou de nicotine interdit. Les équipements annexes (abris, tentes, sacs de couchage) devraient être vérifiés. Il importe d’éliminer la condensation dans les tentes et les sacs de couchage afin d’éviter la formation de glace. Les travailleurs devraient s’abstenir de souffler dans leurs gants pour les réchauffer afin d’éviter là encore que de la glace ne se forme. Enfin, certaines mesures peuvent améliorer l’aptitude physique des intéressés. Un bon niveau d’aptitude physique aérobie favorise une thermogenèse plus importante aux froids sévères (Bittel, 1987) et accroît l’endurance physique, ce qui est souhaitable du fait du coût énergétique accru qu’impliquent des activités physiques à effectuer dans le froid.
Les personnes d’un certain âge devraient faire l’objet d’une attention particulière car, plus que les jeunes, elles sont sujettes à des lésions liées au froid étant donné leur moindre résistance vasculaire. Une fatigue excessive, la sédentarité augmentent les risques d’accident. Les personnes ayant certains antécédents médicaux (urticaire au froid, syndrome de Raynaud, angine de poitrine, gelures) devront éviter l’exposition au froid sévère. Certaines recommandations complémentaires peuvent être utiles: protéger la peau exposée au rayonnement solaire, protéger les lèvres par des crèmes spéciales et protéger les yeux par des lunettes de soleil conçues pour filtrer les rayons ultraviolets.
Enfin, en cas de problème, il est conseillé aux personnes travaillant au froid de rester calmes, de ne pas s’isoler des autres et de conserver leur chaleur en creusant un trou et en s’y serrant les unes contre les autres. Il faut veiller à l’approvisionnement en vivres et posséder des moyens pour déclencher les secours: radio, fusées de détresse, miroirs, etc. En cas de risques d’immersion dans l’eau froide, des canots de sauvetage seront prévus, ainsi que des équipements assurant une bonne étanchéité et un bon isolement thermique. En cas de naufrage sans canot de sauvetage, la personne essaiera de limiter ses pertes thermiques au maximum en se hissant sur des débris, en se recroquevillant et en nageant modérément, avec le torse hors de l’eau si possible, car la convection créée par la nage augmente de façon importante les pertes thermiques. La consommation d’eau de mer est néfaste du fait de sa salinité élevée.
En zone froide, le travail à effectuer se trouve profondément modifié. Le poids des vêtements, le port de charges (tentes, alimentation, etc.), et les difficultés du terrain augmentent le coût énergétique qu’impliquent les activités physiques. Les mouvements, la coordination et la dextérité manuelle sont gênés par les vêtements et le champ visuel est souvent réduit par le port de lunettes. De plus, quand la température de l’air sec est inférieure à –18 °C ou que le vent souffle, la perception du relief est altérée et réduite à 6 m. La vision peut être nulle en cas de chute de neige ou de brouillard. Le port de gants rend difficiles les tâches nécessitant un travail fin. Du fait de la condensation, les outils sont souvent chargés de glace et leur préhension à mains nues représente un risque certain de gelures. La structure physique des vêtements se modifie dans les froids extrêmes et la glace, du fait du gel dû à la condensation, bloque souvent les fermetures éclairs. Les carburants doivent être préservés du gel par des produits antigel.
On peut faciliter le travail en climat froid par le port de plusieurs couches de vêtements; par une protection adéquate des extrémités; en luttant contre la condensation dans les vêtements, sur les outils, dans les tentes; et en allant régulièrement se réchauffer dans un abri chauffé. Le travail doit être subdivisé en plusieurs séries de tâches simples, si possible réparties entre deux équipes; l’une travaillant pendant que l’autre se réchauffe. Il faut éviter l’inactivité dans le froid, ainsi que le travail isolé, en dehors des voies de passage normales. Une personne compétente peut être chargée de la protection des travailleurs et de la prévention des accidents.
En conclusion, une bonne information sur les lésions liées au froid, la connaissance du milieu, une préparation suffisante (bonne forme physique, régime alimentaire adéquat, induction de mécanismes adaptatifs), un équipement vestimentaire adapté et une répartition des tâches convenable devraient suffire à prévenir les lésions liées au froid. En cas d’accident, un traitement immédiat grâce à des secours rapides permettra d’éviter le pire.
Le port de vêtements étanches est destiné à protéger les intéressés contre les immersions accidentelles; il concerne donc tous les personnels susceptibles d’être victimes de tels accidents (marins, pilotes d’avion), mais aussi les personnels qui travaillent dans l’eau froide (plongeurs professionnels). Le tableau 42.22, extrait de l’Oceanographic Atlas of the North American Ocean montre que, même en mer Méditerranée occidentale, la température de l’eau ne dépasse que rarement les 15 °C. A cette température, la durée de survie pour un humain vêtu et muni d’un gilet de sauvetage, mais sans équipement de protection anti-immersion a été estimée par Saunders (1962) à 1 heure et demie en mer Baltique et à 6 heures en mer Méditerranée au mois de janvier, alors qu’en août, cette survie est de 12 heures en mer Baltique et qu’elle n’est limitée que par l’épuisement du sujet en mer Méditerranée à la même période. Le port d’un équipement de protection est donc impératif pour les personnels particulièrement exposés qui ne peuvent espérer des secours immédiats.
|
Mois |
Ouest de la Baltique |
Frise septentrionale |
Océan Atlantique (large de Brest) |
Ouest de la Méditerranée |
|
Janvier |
31 |
31 |
31 |
31 |
|
Février |
28 |
28 |
28 |
28 |
|
Mars |
31 |
31 |
31 |
31 |
|
Avril |
30 |
30 |
30 |
26 to 30 |
|
Mai |
31 |
31 |
31 |
8 |
|
Juin |
25 |
25 |
25 |
occasionnel |
|
Juillet |
4 |
6 |
occasionnel |
occasionnel |
|
Août |
4 |
occasionnel |
occasionnel |
|
|
Septembre |
19 |
3 |
occasionnel |
occasionnel |
|
Octobre |
31 |
22 |
20 |
2 |
|
Novembre |
30 |
30 |
30 |
30 |
|
Décembre |
31 |
31 |
31 |
31 |
|
Total |
295 |
268 |
257 |
187 |
La réalisation de tels équipements est complexe, car elle implique des exigences multiples et parfois contradictoires. Ces contraintes sont notamment que: 1) la protection thermique doit être efficace aussi bien dans l’eau que dans l’air sans gêner l’évaporation sudorale; 2) le sujet doit être maintenu à la surface de l’eau; et 3) les tâches à effectuer. En outre, ces équipements doivent être conçus en fonction du risque encouru, ce qui nécessite une parfaite définition des besoins prévisibles: ambiances thermiques (température de l’eau, air, vent), durée de la protection nécessaire avant l’arrivée des secours, présence ou non d’un canot de sauvetage, par exemple. Les caractéristiques isolantes du vêtement dépendent des matériaux utilisés, de la géométrie du corps, de la compressibilité des tissus de protection (qui conditionne l’épaisseur de la couche d’air emprisonnée dans le vêtement du fait de la pression que l’eau peut exercer) et de l’humidité qu’il peut contenir. La présence d’humidité dans ce type de vêtement dépend essentiellement de son étanchéité. Lorsqu’on évalue ces équipements, il convient de considérer l’efficacité de la protection thermique dans l’eau, mais aussi dans l’air froid, d’estimer le temps de survie probable en fonction de la température de l’eau et de l’air, et d’apprécier la contrainte thermique et la gêne mécanique éventuelle (Boutelier, 1979). Enfin, des tests d’étanchéité pratiqués sur le sujet en mouvement devraient permettre de déceler d’éventuels défauts en la matière. En fin de compte, les équipements anti-immersion doivent répondre aux trois impératifs suivants:
Pour satisfaire ces exigences, deux solutions sont possibles: soit on emploie un matériau qui n’est pas étanche, mais qui conserve ses propriétés isolantes dans l’eau (c’est le cas des vêtements dits «humides»), soit on assure une étanchéité totale grâce à des matériaux qui, en plus, sont isolants (vêtements dits «secs»). A l’heure actuelle, la méthode du vêtement humide tend à disparaître, notamment dans l’aviation. Au cours des dix dernières années, l’Organisation maritime internationale (OMI) a préconisé l’emploi de combinaisons anti-immersion ou de survie répondant aux critères de la convention internationale pour la sauvegarde de la vie humaine en mer (SOLAS), conclue à Londres en 1974. Ces critères concernent en particulier l’isolation, la notion d’infiltration minimale d’eau dans la combinaison, la taille de la combinaison, sa conception ergonomique, sa compatibilité avec les aides à la flottaison et les procédures de mise à l’essai. Ces critères posent cependant un certain nombre de problèmes d’application (définition des tests à effectuer, notamment).
Bien qu’elles datent de fort longtemps, puisque les Esquimaux en utilisaient sous forme de peaux de phoque ou de boyaux de phoque cousus ensemble, les combinaisons anti-immersion sont difficiles à concevoir et les critères de normalisation en la matière vont sans doute être révisés ces prochaines années.
On entend par contrainte thermique froide toute astreinte thermique exercée sur le corps qui provoque une déperdition de chaleur supérieure à la normale et nécessite des actions thermorégulatrices compensatoires pour permettre au corps de conserver sa neutralité thermique. On considère par conséquent comme des déperditions de chaleur normales celles que toute personne subit normalement lorsqu’elle est sous abri (température de l’air entre 20 et 25 °C).
Dans le froid, à l’inverse des environnements chauds, vêtements et activité sont des facteurs positifs en ce sens que plus il y a de vêtements, plus la déperdition de chaleur est faible, et plus l’activité est intense, plus la production de chaleur interne est élevée et plus le potentiel de compensation de la déperdition thermique est grand. Aussi, les méthodes d’évaluation s’attachent-elles à déterminer quelle protection est requise (vêtements) en fonction du niveau d’activité, ou quels sont les niveaux d’activité nécessaires pour une protection donnée, ou encore quels niveaux de «température» sont souhaitables selon les différentes combinaisons de ces deux facteurs (Burton et Edholm, 1955; Holmér, 1988; Parsons, 1993).
Il faut bien admettre, cependant, qu’il y a des limites à la quantité de vêtements que l’on peut porter et au niveau d’activité que l’on peut soutenir sur une longue période. Les vêtements qui protègent du froid sont souvent volumineux et gênants. Ils demandent davantage d’espace pour bouger et se déplacer. Le niveau d’activité peut être déterminé par la cadence de travail, mais il est préférable qu’il soit contrôlé par l’individu. A chaque individu, correspond un niveau d’énergie maximal qu’il peut maintenir sur une longue période. Ce niveau est fonction de sa capacité de travail physique. Une forte capacité de travail physique peut être un avantage en cas d’exposition prolongée à un froid extrême.
Le présent article traite des méthodes d’évaluation et de régulation de la contrainte thermique froide. Les problèmes liés aux aspects organisationnels, psychologiques, médicaux et ergonomiques sont abordés ailleurs.
Le travail au froid englobe toute une série de conditions, naturelles ou artificielles. L’exposition au froid le plus extrême est celle des missions spatiales. Cependant, sur terre, les conditions de travail dans le froid recouvrent toute une gamme de températures allant au-delà de –100 °C (voir tableau 42.23). Naturellement, l’amplitude et la sévérité de la contrainte thermique froide ne font qu’augmenter à mesure que la température ambiante diminue.
|
�120 �C |
Chambre climatique pour la cryothérapie humaine |
|
�90 �C |
Température la plus basse à la base polaire de Vostok au pôle Sud |
|
�55 �C |
Stockage réfrigéré du poisson et production de produits surgelés, séchés |
|
�40 �C |
Température «normale» à la base polaire |
|
�28 �C |
Stockage réfrigéré des produits surgelés |
|
+2 à +12 �C |
Stockage, préparation et transport des produits alimentaires frais |
|
�50 à �20 �C |
Température moyenne en janvier dans le Nord du Canada et en Sibérie |
|
�20 à �10 �C |
Température moyenne en janvier dans le Sud du Canada, dans le Nord de la Scandinavie et en Russie centrale |
|
�10 à 0 �C |
Température moyenne en janvier dans le Nord des Etats-Unis, dans le Sud de la Scandinavie, en Europe centrale, dans des régions de l�Extrême-Orient et du Moyen-Orient, et dans le Nord du Japon |
Source: d�après Holmér, 1993.
Le tableau 42.23 montre clairement que dans de nombreux pays de vastes populations de travailleurs occupés au dehors sont soumises à des contraintes thermiques froides plus ou moins intenses.
Par ailleurs, dans le monde entier, on travaille dans des chambres froides. Des études effectuées dans les pays scandinaves montrent que le froid est un facteur de gêne important dans le travail pour près de 10% de la population active.
On distingue plusieurs types de contraintes thermiques froides:
La plupart du temps, les travailleurs sont soumis à plusieurs de ces refroidissements, si ce n’est à tous en même temps.
On dira qu’il y a contrainte thermique froide lorsqu’on peut prouver qu’il y a un risque que l’un ou l’autre de ces effets se produise. Le tableau 42.24 en permet une première classification sommaire. En général, plus le niveau d’activité physique est faible et moins il y a de protection, plus la contrainte thermique froide est forte.
|
Température |
Type de travail |
Type de contrainte froide |
|
de 10 à 20 �C |
Travail sédentaire, facile |
Refroidissement de tout le corps, |
|
de 0 à 10 �C |
Travail sédentaire et stationnaire, facile |
Refroidissement de tout le corps, |
|
de �10 à 0 �C |
Travail physique léger, manipulation d�outils et de matériaux |
Refroidissement de tout le corps, |
|
de �20 à �10 �C |
Activité modérée, manipulation de métaux et de fluides (pétrole, etc.) |
Refroidissement de tout le corps, |
|
En dessous de �20 �C |
Tous types de travaux confondus |
Tous types de contrainte froide |
Les données figurant dans ce tableau doivent être interprétées comme un signal appelant une action. En d’autres termes, il importe d’évaluer le type de problème provoqué par le froid et, le cas échéant, de le maîtriser. A température modérée, ce sont plutôt des problèmes d’inconfort et de diminution fonctionnelle qui se posent par suite d’un refroidissement localisé. A des températures plus basses, c’est le risque imminent de lésions dues au froid en tant que séquelle des autres effets qui est le facteur déterminant. Pour une grande partie de ces effets, il n’y a pas de relation directe entre l’intensité de la contrainte et l’effet lui-même. On ne peut pas exclure qu’un problème particulier lié au froid puisse exister aussi en dehors de la gamme des températures figurant dans le tableau.
Les méthodes d’évaluation des contraintes thermiques froides sont présentées dans la norme ISO 11079 (ISO, 1993b). D’autres normes concernant la détermination de la production de chaleur métabolique, ISO 8996 (ISO, 1990), l’estimation des caractéristiques thermiques des vêtements, ISO 9920 (ISO, 1995) et les mesures physiologiques, ISO, 9886 (ISO, 1992) fournissent des informations complémentaires qui sont utiles pour évaluer la contrainte thermique froide.
La figure 42.21 souligne les relations entre les facteurs climatiques, les effets prévisibles du refroidissement et la méthode d’évaluation conseillée. On trouvera ci-dessous de plus amples détails sur les méthodes et sur la compilation des données.
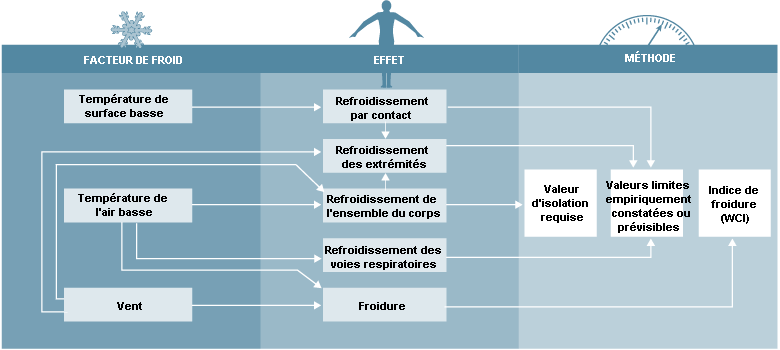
On détermine le risque de refroidissement de l’ensemble du corps en analysant les conditions de l’équilibre thermique du corps. Le niveau d’isolement des vêtements nécessaire à l’équilibre thermique pour divers niveaux d’astreintes physiologiques est calculé à l’aide d’une équation mathématique d’équilibre thermique. La valeur calculée d’isolation requise, IREQ, peut être considérée comme un indice de contrainte thermique froide. Cette valeur indique un niveau de protection (exprimé en clo). Plus la valeur est élevée, plus le risque de déséquilibre thermique du corps est grand. Les deux niveaux d’astreinte correspondent à un niveau bas (sensation neutre, ou sensation de confort), et à un niveau élevé (sensation de froid léger à sensation de froid).
L’utilisation de l’IREQ comprend trois étapes d’évaluation:
La figure 42.22 donne les valeurs IREQ pour une faible astreinte physiologique (sensation thermique neutre). Ces valeurs sont données pour différents niveaux d’activité.
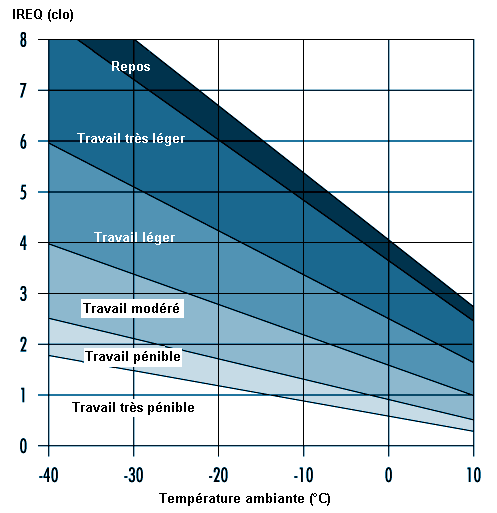
La norme ISO 7243 (voir tableau 42.25) décrit des méthodes d’estimation des niveaux d’activité.
|
Catégorie |
Gamme de métabolisme, M |
Valeur à utiliser pour le calcul du métabolisme moyen |
Exemples |
||
|
Lié à une unité de surface de peau (W/m2) |
Pour une surface de peau de 1,8 m2 (W) |
|
|
||
|
0 |
M ≤ 65 |
M ≤ 117 |
65 |
117 |
Repos |
|
1 |
65 < M ≤ 130 |
117 < M ≤ 234 |
100 |
180 |
Assis confortablement: travail manuel léger (écriture à la main ou à la machine, dessin, couture, comptabilité); travail de la main et du bras (petits outils d�établi, inspection, assemblage et triage de matériaux légers); travail du bras et de la jambe (conduite de véhicules dans des conditions normales, actionnement de pédales ou de boutons avec le pied) |
|
2 |
130 < M ≤ 200 |
234 < M ≤ 360 |
165 |
297 |
Travail de la main et du pied (cloutage, remplissage); travail de la main et de la jambe (conduite de camions, tracteurs ou engins de terrassement en dehors des routes); travail du bras et du tronc (travail avec un marteau pneumatique, conduite de tracteurs articulés, plâtrage, maniement intermittent de matériaux moyennement lourds, désherbage, binage, cueillette de fruits ou de légumes); pousser ou tirer des chariots légers ou des brouettes; marche à une vitesse de 3,5 km/h; forge) |
|
3 |
200 < M ≤ 260 |
360 < M ≤ 468 |
230 |
414 |
Travail intense du bras et du tronc: port de matériaux lourds; pelletage; travail avec un marteau pilon; sciage, rabotage ou ciselage de bois dur; tonte manuelle; bêchage; marche à une vitesse de 5,5 km/h à 7 km/h. |
|
4 |
M > 260 |
M > 468 |
290 |
522 |
Activité très intense à une cadence rapide à maximale; travail avec une hache; pelletage ou bêchage intense; monter les escaliers, une rampe ou une échelle; marche rapide à petits pas, course à pied, marche à une vitesse supérieure à 7 km/h. |
Source: ISO, 1989a.
Une fois l’IREQ déterminé pour des conditions données, on en compare la valeur avec le niveau de protection offert par les vêtements. Le niveau de protection d’une tenue complète est déterminé par sa valeur d’isolement («valeur clo»). Cette propriété est mesurée suivant le projet de norme européenne prEN-342 (CEN, 1992). On peut aussi la déduire des valeurs d’isolement de base qui figurent dans les tableaux de la norme ISO 9920 (ISO, 1995).
Le tableau 42.26 donne des exemples de valeurs d’isolement de base pour des tenues types. Ces valeurs sont à corriger en fonction des réductions que l’on peut attendre de l’aération. Normalement, on ne procède à aucune correction pour le niveau repos. Les valeurs sont réduites de 10% pour un travail léger et de 20% pour des niveaux d’activité supérieurs.
|
Tenues complètes |
Icl (m2 �C/W) |
Icl (clo) |
|
Slip, chemise à manches courtes, pantalon ajusté, chaussettes à mi-mollet, chaussures |
0,08 |
0,5 |
|
Caleçon, chemise, pantalon ajusté, chaussettes, chaussures |
0,10 |
0,6 |
|
Caleçon, bleu de travail, chaussettes, chaussures |
0,11 |
0,7 |
|
Caleçon, chemise, bleu de travail, chaussettes, chaussures |
0,13 |
0,8 |
|
Caleçon, chemise, pantalon, blouse, chaussettes, chaussures |
0,14 |
0,9 |
|
Slip, maillot, combinaison, chemise, bleu de travail, chaussettes à mi-mollet, chaussures |
0,16 |
1,0 |
|
Maillot, caleçon, chemise, pantalon, veste, chaussettes, chaussures |
0,17 |
1,1 |
|
Slip, chemise, pantalon, veste, bleu de travail, chaussettes, chaussures |
0,19 |
1,3 |
|
Caleçon, maillot, pantalon isolant, veste isolante, chaussettes, chaussures |
0,22 |
1,4 |
|
Slip, maillot, chemise, pantalon ajusté, bleu de travail isolant, chaussettes à mi-mollet, chaussures |
0,23 |
1,5 |
|
Caleçon, maillot, chemise, pantalon, veste, surveste, chaussettes, chaussures, chapeau, gants |
0,25 |
1,6 |
|
Maillot, caleçon, chemise, pantalon, veste, surpantalon, surveste, chaussettes, chaussures |
0,29 |
1,9 |
|
Maillot, caleçon, chemise, pantalon, veste, surpantalon, surveste, chaussettes, chaussures, chapeau, gants |
0,31 |
2,0 |
|
Maillot, caleçon, pantalon isolant, veste isolante, surpantalon et surveste, chaussettes, mitaines |
0,34 |
2,2 |
|
Maillot, caleçon, pantalon isolant, veste isolante, surpantalon, chaussettes, chaussures, chapeau, gants |
0,40 |
2,6 |
|
Maillot, caleçon, pantalon isolant, veste isolante, surpantalon et parka avec doublure, chaussettes, chaussures, chapeau, mitaines |
0,40-0,52 |
2,6-3,4 |
|
Tenue conçue pour l�Arctique |
0,46-0,70 |
3-4,5 |
|
Sac de couchage |
0,46-1,1 |
3-8 |
* Le niveau de protection nominal ne s�applique qu�aux conditions statiques, sans vent (repos). Les valeurs doivent être réduites à mesure que le niveau d�activité augmente.
Source: d�après la norme ISO 11079 (ISO, 1993b).
Le niveau de protection fourni par les tenues les plus performantes actuelles correspond à 3 et 4 clo. Lorsque la tenue ne fournit pas un isolement suffisant, on calcule une durée limite d’exposition pour les conditions réelles. Cette durée limite d’exposition dépend de la différence entre l’isolement requis des vêtements et celui des vêtements réellement portés. Puisqu’il n’y a plus protection parfaite contre le refroidissement, la durée limite d’exposition est calculée sur la base de la diminution anticipée du contenu calorique du corps.
La figure 42.23 donne des exemples de durées limites pour un travail facile et modéré et pour deux niveaux d’isolement des vêtements. Les limites de temps pour d’autres combinaisons pourront être estimées par extrapolation. La figure 42.24 peut servir de guide pour évaluer la durée d’exposition lorsqu’on dispose des vêtements de protection contre le froid les plus performants.
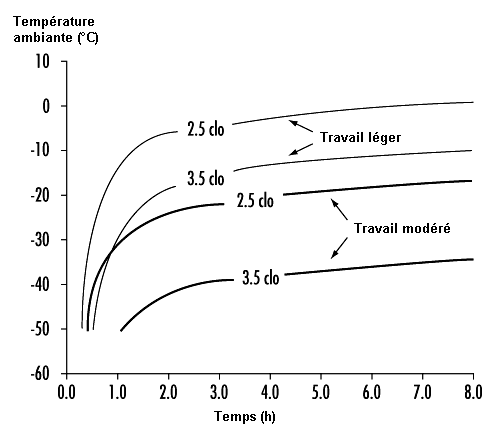
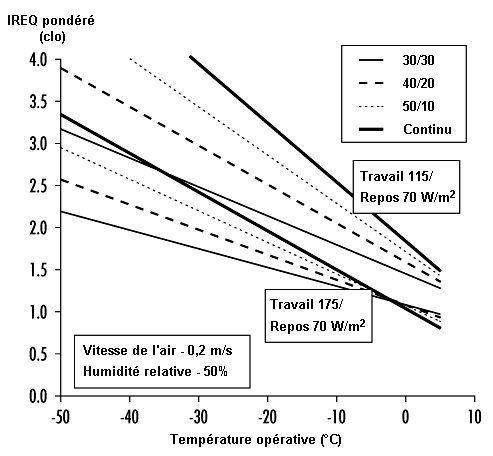
On entend par exposition intermittente les périodes de travail interrompues par des pauses pour se réchauffer, ou par des périodes de travail dans un environnement plus chaud. La plupart du temps, on ne change pas de vêtements ou on en change peu (pour des raisons essentiellement pratiques). On peut alors calculer l’IREQ pour une exposition combinée en moyenne pondérée en fonction du temps. La durée moyenne ne devrait pas dépasser 1 à 2 heures. Les valeurs IREQ pondérées pour certains types d’exposition intermittente sont indiquées à la figure 42.24.
Les valeurs IREQ et les durées limites doivent être indicatives plutôt que normatives. Elles se réfèrent à une personne moyenne. Les variations individuelles en termes de caractéristiques, d’exigences et de préférences sont importantes. Une grande partie de ces variations seront prises en compte en choisissant des ensembles de vêtements qui offrent une grande souplesse d’adaptation quant au niveau de protection, par exemple.
Les extrémités, et en particulier les doigts et les orteils, sont sensibles au refroidissement. Lorsqu’on ne peut maintenir un apport de chaleur suffisant par la chaleur du sang, la température des tissus diminue progressivement. Le flux du sang des extrémités est déterminé par les besoins énergétiques (nécessaires à l’activité des muscles) et thermorégulateurs. Lorsque l’équilibre thermique de l’ensemble du corps est menacé, la vasoconstriction périphérique contribue à réduire les pertes de chaleur du noyau central aux dépens des tissus périphériques. En cas de forte activité, on dispose de davantage de chaleur, et le flux sanguin des extrémités peut être maintenu plus facilement.
Les gants et les chaussures n’offrent qu’une protection limitée pour ce qui est de la réduction des pertes de chaleur. Lorsque l’apport de chaleur vers les extrémités est faible (par exemple, au repos ou en cas de faible activité), un très bon isolement est nécessaire pour que les mains et les pieds restent chauds (van Dilla, Day et Siple, 1949). La protection qu’offrent les gants et les moufles ne fait que retarder le refroidissement et, par conséquent, il faudra également plus de temps pour atteindre la température critique. Pour des niveaux d’activité plus élevés, le fait d’être mieux protégé permet de conserver des pieds et des mains chauds à des températures ambiantes plus basses.
Il n’existe aucune méthode standard pour évaluer le refroidissement des extrémités. Cependant, la norme ISO 11079 (ISO, 1993b) considère que 24 °C et 15 °C sont les températures critiques qui correspondent respectivement à un refroidissement des mains faible et important. La température de l’extrémité des doigts peut facilement être de 5 à 10 °C inférieure à la température moyenne de la peau des mains, ou simplement à la température du dos de la main.
Les informations données à la figure 42.25 sont utiles pour déterminer les temps d’exposition acceptables et la protection requise. Les deux courbes représentent respectivement un niveau d’activité élevé et faible, c’est-à-dire avec ou sans vasoconstriction. De plus, on suppose que les doigts sont très bien protégés (deux clo) et qu’on utilise des vêtements appropriés.
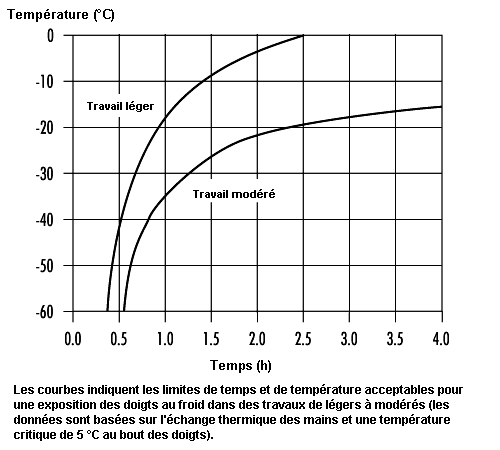
Des courbes du même type sont applicables pour les orteils. Mais il se peut que l’on ait besoin de davantage de clo pour la protection des pieds, car les temps d’exposition sont plus longs. Néanmoins, on voit d’après les figures 42.23 et 42.25 que la durée d’exposition est un facteur sans doute plus critique pour le refroidissement des extrémités que pour le refroidissement de l’ensemble du corps.
La protection fournie par les gants et les moufles est évaluée à l’aide des méthodes décrites dans la norme européenne EN 511 (CEN, 1995). Pour mesurer l’isolement thermique du gant, on utilise une main artificielle chauffée électriquement. La vitesse du vent considérée comme réaliste est de 4 m/s. La résistance des gants au refroidissement est classée en quatre catégories (voir tableau 42.27).
|
Catégorie |
I (m2 �C/W) |
|
1 |
0,10 ≤ I < 0,15 |
|
2 |
0,15 ≤ I < 0,22 |
|
3 |
0,22 ≤ I < 0,30 |
|
4 |
I ≤ 0,30 |
Source: d�après CEN, 1995.
Le contact de la main nue avec des surfaces froides peut réduire très vite la température de la peau et provoquer des lésions par gelure. Le problème peut même se produire à des températures de surface de 15 °C. Les surfaces métalliques, en particulier, ont d’excellentes propriétés de conduction et peuvent rapidement refroidir la peau.
A l’heure actuelle, il n’existe aucune méthode standard d’évaluation générale du refroidissement par contact. On peut formuler toutefois les quelques indications suivantes (ACGIH, 1990; Chen, Nilsson et Holmér, 1994; Enander, 1987):
D’autres matériaux présentent des risques du même ordre, mais à des températures plus basses pour ceux qui sont moins conducteurs (plastiques, bois, mousse).
La protection qu’offrent les gants contre le refroidissement par contact peut être déterminée à l’aide de la norme européenne EN 511. Elle distingue quatre catégories de protection (voir tableau 42.28).
|
Catégorie |
I (m2 �C/W) |
|
1 |
0,025 ≤ I < 0,05 |
|
2 |
0,05 ≤ I < 0,10 |
|
3 |
0,10 ≤ I < 015 |
|
4 |
I ≤ 0,15 |
Source: d�après CEN, 1995.
L’indice «Wind Chill» (WCI) constitue une méthode empirique simple pour évaluer le refroidissement de la peau non protégée (visage) (norme ISO 11079, 1993b). Cette méthode permet de prévoir la déperdition de chaleur des tissus à partir de la température de l’air et de la vitesse du vent.
Le tableau 42.29 donne les valeurs de refroidissement correspondant à différentes valeurs de WCI. On assimile souvent le WCI à la température de refroidissement. Dans des conditions calmes (1,8 m/s), celle-ci a en effet la même valeur WCI que la combinaison réelle de la température et du vent. Le tableau 42.30 donne les températures de refroidissement équivalentes pour d’autres combinaisons de vitesse du vent et de température de l’air. Ce tableau s’applique à des personnes actives et chaudement vêtues. Il y a un risque de gelure lorsque la température équivalente descend au-dessous de – 30 °C; au-dessous de – 60 °C, la peau peut geler en 1 à 2 minutes.
|
WCI (W/m2) |
Teq (�C) |
Effet |
|
1 200 |
�14 |
Très froid |
|
1 400 |
�22 |
Froid très vif |
|
1 600 |
�30 |
La chair exposée gèle |
|
1 800 |
�38 |
en 1 heure |
|
2 000 |
�45 |
La chair exposée gèle |
|
2 200 |
�53 |
en 1 minute |
|
2 400 |
�61 |
La chair exposée gèle |
|
2 600 |
�69 |
en 30 secondes |
|
Vitesse du vent (m/s) |
Lecture réelle du thermomètre (�C) |
||||||||||
|
|
0 |
�5 |
�10 |
�15 |
�20 |
�25 |
�30 |
�35 |
�40 |
�45 |
�50 |
|
|
Température de refroidissement équivalente (�C) |
||||||||||
|
1,8 |
0 |
�5 |
�10 |
�15 |
�20 |
�25 |
�30 |
�35 |
�40 |
�45 |
�50 |
|
2 |
�1 |
�6 |
�11 |
�16 |
�21 |
�27 |
�32 |
�37 |
�42 |
�47 |
�52 |
|
3 |
�4 |
�10 |
�15 |
�21 |
�27 |
�32 |
�38 |
�44 |
�49 |
�55 |
�60 |
|
5 |
�9 |
�15 |
�21 |
�28 |
�34 |
�40 |
�47 |
�53 |
�59 |
�66 |
�72 |
|
8 |
�13 |
�20 |
�27 |
�34 |
�41 |
�48 |
�55 |
�62 |
�69 |
�76 |
�83 |
|
11 |
�16 |
�23 |
�31 |
�38 |
�46 |
�53 |
�60 |
�68 |
�75 |
�83 |
�90 |
|
15 |
�18 |
�26 |
�34 |
�42 |
�49 |
�57 |
�65 |
�73 |
�80 |
�88 |
�96 |
|
20 |
�20 |
�28 |
�36 |
�44 |
�52 |
�60 |
�68 |
�76 |
�84 |
�92 |
�100 |
Les valeurs soulignées représentent un risque de gelure.
L’inhalation d’air froid et sec peut poser des problèmes aux personnes sensibles à +10 ou +15 °C. Les personnes en bonne santé qui effectuent un travail léger à modéré n’auront besoin de protection particulière des voies respiratoires qu’à partir de –30 °C. Il est déconseillé d’exercer une activité très pénible avec exposition prolongée au froid (les épreuves athlétiques d’endurance, par exemple), lorsque la température est inférieure à –20 °C.
Les mêmes recommandations s’appliquent au refroidissement de l’œil. En pratique, l’extrême inconfort et la gêne visuelle que provoque le refroidissement de l’œil exigent le port de lunettes de sécurité ou d’autre moyen de protection bien avant que cette exposition ne devienne dangereuse.
Selon le type de risque prévisible, plusieurs types de mesurage sont nécessaires (voir figure 42.26). Les procédures de collecte des données et le degré d’exactitude des mesures seront fonction du but recherché. Les informations nécessaires concernent les variations dans le temps des paramètres climatiques, le niveau d’activité ou les vêtements; une procédure simple de pondération par le temps (norme ISO 7726, 1998) leur sera appliquée.

Les divers types d’actions et les mesures à prendre pour maîtriser et réduire les contraintes thermiques froides impliquent un certain nombre de considérations dont il faudra tenir compte aux stades de la préparation et de la planification des postes de travail, ainsi que pendant le travail proprement dit. Cet aspect est traité dans une autre partie du présent chapitre et ailleurs dans l’Encyclopédie .